Болят почки чем лечить в домашних условиях
Почечная колика
Почечная колика является самым распространённым комплексом симптомов целого ряда болезней мочевыделительной системы. Она представляет собой интенсивный болевой синдром, развивающийся при нарушении целостности слизистой мочеточника во время выхода конкрементов, а также закупорке верхних мочевыводящих путей. Последнее может возникнуть из-за перекрытия крупным кровяным сгустком или конкрементом, а также вследствие сужения мочеточника.
Приступ почечной колики может развиться без видимых на то причин, в любое время дня и ночи, в период сна и бодрствования. Он может представлять собой опасность для жизни пациента и требует немедленного обращения за неотложной помощью, а нередко — и госпитализации.
Купировать боль при приступе, а также пройти необходимое обследование, позволяющее выявить основное заболевание, можно в многопрофильной клинике ЦЭЛТ. Наши специалисты располагают всем необходимым для того, чтобы точно поставить диагноз и назначить адекватное лечение, которое будет успешным при своевременном обращении.
Этиология почечной колики
Самой распространённой причиной почечной колики является уролитиаз (МЧБ), который характеризуется формированием камней в почках и мочевом пузыре. Исходя из статистических сведений, чаще всего (98%) приступы развиваются в момент, когда камень проходит через мочеточник, несколько реже (50%) — когда он находится в почке. Развитие приступов связано с резким нарушением отвода урины из почки вследствие обструкции или компрессии верхних мочевыводящих путей: мочеточника, чашечки почки и лоханки.
Этиология обструкции
Этиология компрессии ВМП
Помимо этого, помощь при почечной колике может потребоваться пациентам, которые страдают от воспалительных и сосудистых патологий мочевыводящих путей, а также ряда врождённых аномалий.
Патогенез и факторы риска развития почечной колики
Сильнейшая боль при развитии приступов почечной колики возникает вследствие спазмов гладких мышц мочеточника, как ответ на препятствование оттоку урины. Оно является причиной повышенного внутрилоханочного давления и нарушений тока крови в почке. Как результат: поражённая почка увеличивается в размере, и её ткани и структуры начинают растягиваться, что приводит к развитию болевого синдрома. В то же время важно понимать, что приёма обезболивающего при почечной колике недостаточно, поскольку она (помимо того, что вызывает боли) ещё и является симптомом сбоев в работе почки и мочеточника. Это состояние является опасным для здоровья и жизни больного и может привести к развитию таких серьёзных осложнений, как:
Что касается факторов, которые повышают риск развития приступа, то они заключаются в следующем:
Клиническая картина почечной колики
Классический симптом почечной колики — резкая, яркая боль, которая возникла внезапно. Нередко она имеет схваткообразный характер и проявляется в зоне поясницы и рёберно-позвоночном углу. Продолжительность приступа: от нескольких минут до нескольких суток, а в случае если он вызван конкрементом — до недели. Он может развиться в любое время дня и ночи, независимо от того, чем занимается пациент, а боль от него настолько интенсивная, что он не находит себе места.
Боль от почечной колики у мужчин может отдавать в пенис и мошонку, у женщин — в область промежности. Она, также, может распространяться на пупочную область и вбок, в проекции поражённой почки или в наружную поверхность бёдер. Место болевой симптоматики и ряд сопроводительных проявлений зависит от степени закупорки:
| Локализация | Симптоматика |
|---|---|
| Конкремент находится в почечной лоханке | Болевая симптоматика поражает ребёрно-позвоночный угол и иррадиирует в прямую кишку, сопровождаясь болезненными спазмами с позывами к дефекации. |
| Закупорка мочеточника | Болевой синдром поражает поясничную область или бок в проекции поражённой почки и иррадиирует в пах, уретру и половые органы. Может сопровождаться тошнотой и рвотой. |
| Обструкция нижних отделов мочеточника | Болевая симптоматика сопровождается частыми позывами к опорожнению мочевого пузыря. |
Существует и ряд других симптомов, независящих от локализации проблемы. Они заключаются в следующем:
Диагностика почечной колики
Перед тем, как начать лечение почечной колики, наши специалисты проводят комплексную диагностику, которая позволяет правильно поставить диагноз и дифференцировать данный синдром от ряда других состояний:
Ярко выраженная болевая симптоматика является причиной для обращения за медицинской помощью. По сути, оказать первую помощь в данном случае может врач любой специальности — однако, поскольку синдром нужно отличить от ряда других, лучше всего обращаться к урологу. Врачи этой специальности наиболее компетентны в диагностике и лечении почечной колики. Сама по себе диагностика включает следующее:
Методики лечения почечной колики
При развитии приступа лучше всего вызвать неотложную помощь. Специалисты скорой знают, как снять боль при почечной колике, а также проведут предварительную диагностику для того, чтобы знать, в какое отделение нужно госпитализировать пациента. В первую очередь, специалисты клиники ЦЭЛТ направляют усилия на устранение болевого синдрома. Для этого применяют фармакологические препараты в виде анальгетиков или спазмолитиков.
Почечная колика
Почечная колика — это приступ резких болей, возникающий при острой непроходимости лоханки или мочеточника. При почечной колике нарушается пассаж мочи по верхним мочевым путям (чашечно-лоханочная система и мочеточник), возникает внутренняя окклюзия
Почечная колика — это приступ резких болей, возникающий при острой непроходимости лоханки или мочеточника.
При почечной колике нарушается пассаж мочи по верхним мочевым путям (чашечно-лоханочная система и мочеточник), возникает внутренняя окклюзия или внешнее сдавление верхних мочевых путей, что приводит к резкому повышению давления в чашечно-лоханочной системе, отеку паренхимы и растяжению фиброзной капсулы почки (рис.).
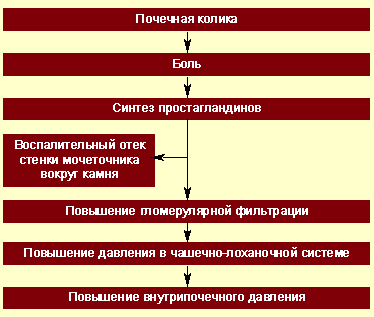 |
| Рисунок. Патогенез почечной колики |
Самой частой причиной почечной колики является мочекаменная болезнь, болевой синдром возникает при движении почечного камня по мочевым путям и обтурации просвета мочеточника конкрементом.
Другие причины почечной колики:
Факторы риска мочекаменной болезни:
Боль внезапная, постоянная и схваткообразная, длительная (до 10–12 ч), локализуется в поясничной области или подреберье и иррадиирует по ходу мочеточника в подвздошную, паховую области, мошонку и ее органы, половой член, влагалище и половые губы.
Иррадиация боли снижается с перемещением камня, который останавливается чаще в местах физиологических сужений мочеточника:
Редко при аномалиях развития почек почечная колика возникает с противоположной по отношению к окклюзированному мочеточнику стороны («зеркальная боль»).
Характерна дизурия (учащенное болезненное мочеиспускание).
Колика может сопровождаться:
Боль, особенно в первые 1,5–2,0 ч, заставляет пациента менять положение тела, что, как правило, не приносит облегчения. Больной мечется, иногда наклоняет туловище, удерживая ладонь на пояснице со стороны боли.
У детей младшего возраста боль при почечной колике обычно локализуется в области пупка, чаще сопровождается рвотой. Ребенок плачет, испуган. Острый приступ боли длится 15–20 мин, возможно повышение температуры тела до 37,2–37,3°С.
Почечная колика с острой болью в пояснице может развиться у беременных в III триместре. Клиническая картина чаще соответствует обструкции в верхних двух третях мочеточника.
Камни размером менее 5 мм в 98% случаев отходят самостоятельно. После прекращения приступа почечной колики сохраняются тупые боли в поясничной области, но самочувствие пациента улучшается.
Почечную колику дифференцируют со следующими состояниями:
При диагностике задаются следующие обязательные вопросы.
К диагностическим мероприятиям относятся:
– поколачивание по пояснице — симптом Пастернацкого (считается положительным при выявлении болезненности на стороне поражения); постукивание следует проводить крайне осторожно — во избежание разрыва почки;
— пальпация поясничной области — отмечается болезненность на стороне поражения;
Лечение на догоспитальном этапе
Когда диагноз почечной колики не вызывает сомнения, проводят сначала экстренные лечебные мероприятия, а затем срочно госпитализируют больного.
– препарат выбора — ревалгин (метамизол натрия + питофенон + фенпивериния бромид). Взрослым и подросткам старше 15 лет вводят внутривенно медленно 2 мл со скоростью 1 мл в течение 1 мин (при внутримышечном введении анальгетический эффект развивается через 16 мин). Расчет дозы для детей:
3–11 мес (5–8 кг) — только внутримышечно 0,1-0,2 мл;
1–2 года (9–15 кг) — внутривенно 0,1–0,2 мл или внутримышечно 0,2–0,3 мл;
3–4 года (16–23 кг) — внутривенно 0,2–0,3 или внутримышечно 0,3–0,4 мл;
5–7 лет (24–30 кг) — внутривенно 0,3–0,4 мл;
8–12 лет (31–45 кг) — внутривенно 0,5–0,6 мл;
12–15 лет — внутривенно 0,8–1 мл.
Перед введением инъекционного раствора его следует согреть в руке. В период лечения препаратом не рекомендуется принимать этанол.
– кеторолак (кеторол) внутривенно 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 с (при внутримышечном введении анальгетический эффект развивается через 30 мин); или
– спазмолитик дротаверин — вводится внутривенно медленно, 40–80 мг (раствор 2% — 2–4 мл). Допустимо в качестве спазмолитика использовать нитроглицерин под язык в таблетках (0,25 мг или 1/2 таблетки; 400 мкг или 1 доза спрея).
Экстренной госпитализации в урологическое отделение подлежат больные в случае:
Транспортировка осуществляется на носилках в положении лежа.
Если диагноз почечной колики вызывает сомнение, больных следует госпитализировать в приемное отделение многопрофильного стационара.
Допустимо проводить амбулаторное лечение больных молодого и среднего возраста при их отказе от госпитализации в случае:
Рекомендации пациентам, оставленным дома
Больным следует соблюдать следующие рекомендации:
Всем больным, которым разрешено амбулаторное лечение, рекомендуется обратиться к урологу поликлиники для дообследования с целью установления причины развития почечной колики. Нередко подобные пациенты нуждаются в дальнейшем стационарном лечении.
Следует избегать следующих часто встречающихся ошибок:
А. Л. Верткин, доктор медицинских наук, профессор
Е. Б. Мазо, доктор медицинских наук, профессор, член-корреспондент РАМН
А. В. Дадыкина, кандидат медицинских наук
М. И. Лукашов, кандидат медицинских наук
ННПОСМП, МГМСУ, РГМУ, ЦПК и ППС НижГМА, Москва, Нижний Новгород
Пиелонефрит: симптомы и лечение
Причины возникновения и развития пиелонефрита
Воспаление почек возникает, когда инфекция нижних отделов мочевыводящих путей распространяется вверх и, двигаясь через уретру, доходит до мочевого пузыря, а оттуда – по мочеточникам в почки.
Главная причина пиелонефрита – инфекция в сочетании с нарушенным оттоком мочи. Любая проблема, которая нарушает нормальный отток мочи, увеличивает риск острого пиелонефрита. Например, мочевыводящие пути необычного размера или формы с большей вероятностью могут привести к острому пиелонефриту.
Также локальное переохлаждение поясничной области может вызвать развитие пиелонефрита, даже в отсутствие анатомических особенностей и при нормальном оттоке мочи.
Симптомы пиелонефрита
Острый пиелонефрит
Хронический пиелонефрит
Пациенты с хронической формой заболевания могут испытывать только легкие симптомы или вовсе не испытывать признаков недуга.
Хронический пиелонефрит чаще встречаются у людей с непроходимостью мочевыводящих путей. Она может быть вызвана инфекциями, пузырно-мочеточниковым рефлюксом или анатомическими аномалиями. Хронический пиелонефрит чаще встречается у детей, чем у взрослых.
Гендерные особенности
Кто в группе риска
Диагностика пиелонефрита
Лечение пиелонефрита
Хотя при правильном лечении симптомы могут пройти уже в течение 2–3 дней, курс антибиотиков необходимо завершить до конца, согласно рекомендации врача (обычно лечение длится от 10 до 14 дней). Если прервать курс терапии досрочно, может выработаться резистентность возбудителя заболевания к антибиотику – это затруднит дальнейшее лечение и увеличит риск хронического пиелонефрита.
Лечение хронического пиелонефрита возможно. Оно проводится по принципам терапии острого пиелонефрита, только требует больше времени и усилий. Лечение предусматривает устранение причины, которая привела к застою мочи, восстановление почечного кровообращения, уничтожение патогенной бактерии при помощи антибиотикотерапии, укрепление общего иммунитета. Даже если удается добиться устойчивой ремиссии, может потребоваться поддерживающая прерывистая антибактериальная терапия. Лечение хронического заболевания – серьезный вызов для медиков и долгий путь для пациента, поэтому так важно своевременно обращаться к врачу при первых симптомах недомогания и не тратить драгоценное время на самолечение.
Без должного лечения острый пиелонефрит переходит в хроническую форму. Если инфекция продолжит распространяться, почки могут быть необратимо повреждены. В редких запущенных случаях инфекция может попасть в кровоток. Последствия этого могут быть крайне серьезные, вплоть до сепсиса и бактериального шока.
Пиелонефрит у беременных
Беременность вызывает множество трансформаций в организме, в том числе и физиологические изменения мочевыводящих путей. Повышенный уровень прогестерона (гормона, поддерживающего нормальное течение беременности) и усиленное давление на мочеточники увеличивают риск пиелонефрита.
Пиелонефрит у беременных может потребовать госпитализации в случае, если это состояние угрожает жизни и матери, и ребенка. Также невылеченные инфекции почек у беременных увеличивают риск преждевременных родов, отслойки плаценты, внутриутробного инфицирования плода и поражения его нервной системы. При правильном и своевременном лечении всех этих последствий можно избежать, роды проходят в срок, прогноз благоприятный и для женщины, и для ребенка.
При беременности крайне важно понимать, первый ли это случай заболевания в анамнезе женщины, или болезнь носила хронический характер, а на фоне беременности произошло обострение. Как показывает статистика, первичное воспаление почек у беременных лечится успешно и без осложнений.
Чтобы предотвратить пиелонефрит у беременных, необходимо сдавать анализ на инфекции при планировании беременности. Также проводят посев мочи в начале второго триместра. Раннее обнаружение ИМП может предотвратить инфекцию почек.
Пиелонефрит у детей
Это распространенное заболевание среди детей, занимающее второе место по частоте случаев после ОРВИ.
Основная группа риска среди детей – дети дошкольного возраста. Девочек, в силу анатомических особенностей, болезнь поражает чаще, чем мальчиков.
Самый распространенный возбудитель детского пиелонефрита – кишечная палочка. Кроме нее, в мазках часто обнаруживают протей (простейших), золотистый стафилококк, энтерококки.
Вовремя замеченный острый пиелонефрит у детей полностью вылечивается в большинстве случаев. После полного восстановления в течение трех лет после болезни требуются регулярное обследование (первые три месяца – раз в 10 дней, дальше – ежемесячно) и наблюдение врача. Спустя три года требуется обследование раз в 3 месяца, чтобы не пропустить важную бессимптомную патологию.
Университет
А чаще всего болезни почек возникают у женщин
Подробности различных недугов мы узнали у ассистента кафедры урологии БГМУ, кандидата медицинских наук Андрея Гаврусева.
— Почему именно девушки и женщины чаще всего подвержены подобным болезням?
— Это и переохлаждения, и инфекции, которые попадают в уретру. То есть причины в половой жизни. У мужчин инфекция не попадает в мочевой пузырь так быстро, как у женщин. Это чисто анатомические особенности организма.
— Андрей Александрович, как понять, что с почками что-то не то?
— Какие стандартные обследования нужно пройти, чтобы проверить почки?
ОТ КАКИХ БОЛЕЗНЕЙ МОГУТ СТРАДАТЬ ПОЧКИ?
1. Острый пиелонефрит
Чаще всего болеют молодые девушки и женщины. Возникает как следствие недолеченного цистита. Тянет поясницу, повышается температура, учащается мочеиспускание.
2. Хронический пиелонефрит
Появляется из-за недолеченного острого пиелонефрита. Пациент не проходит полный курс лечения, не появляется на контрольных обследованиях, игнорирует противорецидивное лечение. Лечиться от хронического пиелонефрита придется всю жизнь.
3. Почечная недостаточность
Если запустить хронический пиелонефрит, он может перерасти в почечную недостаточность. Функция почек снижается, и страдают другие органы: суставы, желудок, сердце.
4. Врожденные аномалии
Бывает так, что у человека от рождения опущение почек или их удвоение. Это врожденные аномалии. За ними нужно наблюдать. Если из-за этих аномалий пациент страдает – необходимо хирургическое лечение.
5. Мочекаменная болезнь
Довольно частое заболевание. До конца не доказано, что именно вызывает появление камней и песка в почках. Однако у всех пациентов с мочекаменной болезнью обнаруживался хронический пиелонефрит.
Заболевания нефрологического характера возникают по разным причинам. Это и чрезмерное употребление животного белка в пищу (наша любовь к белковымдиетам нас губит), и лечение противовоспалительными средствами при гриппе и ОРВИ. Острую почечную недостаточность вызывает и поддельный алкоголь низкого качества.
БУДЬ В КУРСЕ!
От чего появляются камни в почках?
— Если не воспалительные процессы, то что еще может способствовать появлению песка и камней в почках?
— Однообразное питание с употреблением большого количества белка, мяса. Могут способствовать и заболевания желудочно-кишечного тракта. Влияет жесткая вода, которая содержит большое количество солей кальция.
КСТАТИ
Пейте больше воды, спасайте почки!
ОЛЬГА ЕРОХИНА
Фото: ЕКАТЕРИНА МАРТИНОВИЧ
Комсомольская правда, 26 марта 2013
Как сохранить здоровье почек в период простудных заболеваний?
Опасные последствия ОРВИ: под прицелом почки
В период эпидемии ОРВИ нужно особенно внимательно относится к своему здоровью и помнить о возможных осложнениях, вызываемых вирусными инфекциями. Грипп и другие простудные заболевания могут спровоцировать развитие пиелонефрита или гломерулонефрита. У больного может развиться острая хроническая почечная недостаточность, уро сепсис, пиелонефрит. Перечисленные заболевания наносят серьезный вред здоровью пациента и могут стать причиной потери трудоспособности.
Распространенные симптомы, свидетельствующие о заболеваниях почек
Болезни почек часто протекают без выраженной симптоматики. Со временем патологии мочевыделительной системы приводят к появлению рвоты, тошноты, потери аппетита, бессоннице и мышечным спазмам. Помимо этого возникает чувство слабости, меняется частота и продолжительность мочеиспускания. У больных повышается артериальное давление, возникает отечность ступней и развивается одышка. Для постановки точного диагноза нужно незамедлительно обратиться к нефрологу.
Как сохранить здоровье почек: советы врача-нефролога
Основные функции почек — регуляция минерального баланса в организме, выработка гормонов, а также фильтрация и удаление из крови отходов жизнедеятельности. Для поддержания здоровья почек необходимо употреблять достаточное количество жидкости. Необходимое количество воды помогает почкам выводить из организма мочевину и токсины. Норма жидкости зависит от климата, характера физической активности и других факторов. В среднем взрослому человеку требуется не менее 2 литров воды в сутки.
Для сохранения здоровья почек откажитесь от употребления табачных изделий. Никотин повреждает сосуды и приводит к нарушению кровоснабжения почечной ткани. Употребление алкогольных напитков также создает дополнительную нагрузку на мочевыделительную систему. Этанол нарушает водно-солевой баланс и отравляет ткани токсинами. Регулярное употребление спиртного приводит к развитию воспалительных процессов и патологических изменений в надпочечниках. Нужно помнить о том, что безопасной дозы алкоголя не существует. Если вы хотите сохранить здоровье почек, то нужно полностью отказаться от алкогольных напитков.
Записаться на платный прием к нефрологу в Екатеринбурге Вы можете по телефону: +7 (343) 228-11-28 или через сайт клиники.
Пересмотрите свой рацион питания. Старайтесь употреблять меньше соли. Повышенное содержание натрия в организме неизбежно приведет росту кровяного давления и болезни почек. Взрослому человеку вполне достаточно 5-6 грамм соли ежедневно. Употребляйте нестероидные противовоспалительные препараты только по назначению врача. Бесконтрольный прием аспирина и ибупрофена приводит к разрушению почечной ткани. Нормальная работа почек может нарушаться вследствие приема противоаллергических препаратов, а также лекарств, содержащих магний и алюминий.