Бпэ прямой кишки что это
Бпэ прямой кишки что это
а) Место проведения. Стационар, операционная.
б) Альтернатива:
• Сфинктеросохраняющая операция с тотальной мезоректумэктомией (ТМЭ) и колоанальным анастомозом при опухолях, располагающихся выше уровня лобково-прямокишечной мышцы, интерсфинктерная резекция при более низких опухолях?
• Эвисцерация таза (распространенная первичная или рецидивная опухоль).
• Местное трансанальное иссечение.
• Наблюдение в случаях полной клинической регрессии опухоли после неоадъювант-ной химиолучевой терапии.
в) Показания:
• Рак прямой кишки на уровне пуборектальной мышцы/сфинктерного комплекса.
• Рак прямой кишки с параректальным свищом.
• Остаточный/рецидивный плоскоклеточный рак анального канала (после химиолучевой терапии).
• Аденокарцинома анального канала (например, из анальных желез).
г) Подготовка:
• Полное обследование толстой кишки с гистологическим подтверждением.
• Пальцевое исследование и ректороманоскопия (ригидная) для локализации опухоли.
• Стадирование: ЭРУЗИ, КТ органов брюшной полости/таза, МРТ.
• Мультидисциплинарный подход: неоадъювантная химиолучевая терапия (в зависимости от стадии, высоты, предпочтений).
• Механическая подготовка кишки (традиционно) или без подготовки (развивающаяся концепция).
• Установка мочеточниковых стентов в случаях повторных операций или выраженных анатомических изменениях (например, при воспалении).
• Маркировка места выведения стомы.
• Антибиотикопрофилактика.
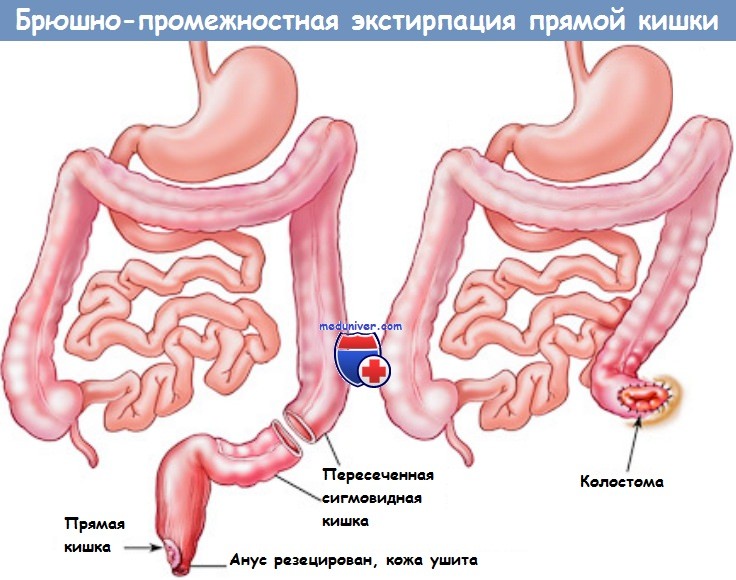
д) Этапы операции брюшно-промежностной экстирпации прямой кишки:
1. Положение пациента: модифицированное положение для промежностного камнесечения.
2. Абдоминальный этап операции: техника тотальной мезоректумэктомии (ТМЭ) представлена в отдельной статье.
3. Промежностный этап (отдельный набор инструментов, 2-х бригадный метод):
а. Ушивание ануса двумя концентрическими кисетными швами крепкой лигатурой.
б. Маркировка планируемого эллипсовидного разреза.
1) У женщин с передней локализацией опухоли: разрез продолжается на влагалище, т.е. с резекцией задней стенки влагалища.
2) В остальных случаях: разрез в средней части промежности.
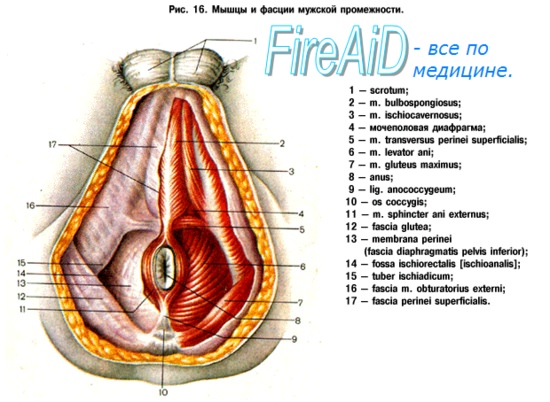
в. Границы диссекции:
1) Латеральная: ишиоанальная ямка до седалищного бугра.
2) Задняя: анокопчиковая связка.
3) Передняя: поперечная мышца промежности (внимание: риск повреждения уретры у мужчин!).
г. Соединение промежностной и абдоминальной бригады после пересечения анокопчиковой связки.
д. Медленное пересечение электрокоагулятором мышц тазового дна, взятых на палец, и перевязка отдельных кровоточащих сосудов.
е. Выворачивание препарата в промежностную рану и продолжение выделения по передней полуокружности после мобилизации задней и боковых полуокружностей.
4. Удаление препарата и макроскопическое исследование, гистологическое исследование замороженных срезов границы резекции (при сомнении в радикальности).
5. Закрытие промежностной раны:
а. Ушивание в два ряда, промежностные дренажи не требуются.
б. Закрытие лоскутом при больших дефектах => кожно-мышечный лоскут (например, передняя мышца живота).
в. Внутренний барьер (например, закрытие сальником) с оставлением промежностной раны открытой или ведение под вакуумом (VAC).
6. Формирование концевой колостомы в маркированном до операции месте, закрытие латерального окна (толстая кишка-брюшная стенка) для предотвращения возможного ущемления тонкой кишки.
7. Ушивание лапаротомной раны.
8. Формирование колостомы. Установка калоприемника.
е) Анатомические структуры, подверженные риску повреждения: левый мочеточник, яичковые/яичниковые сосуды, гипогастральные нервы, фасции, пресакралыюе венозное сплетение, влагалище, уретра.
ж) Послеоперационный период:
• Ведение больных «fast-track»: прием жидкостей на первый послеоперационный день (при отсутствии тошноты и рвоты) и быстрое расширение диеты по мере переносимости. Адъювантная химиотерапия (если необходима) через 4 недели.
• В редких случаях после БПЭ возможна вторичная брюшно-промежностная реконструкция: низведение (промежностная колостома) и установка искусственного сфинктера.
з) Осложнения брюшно-промежностной экстирпации прямой кишки:
• Кровотечение (связанное с хирургическим вмешательством): пресакральные вены, неадекватное лигирование сосудистых пучков, разрывы селезенки, яичковые/яичниковые сосуды.
• Нагноение в промежностной ране у 20% больных (в частности, перенесших адъювантное химиолучевое лечение).
• Повреждение мочеточника (0,1-0,2%).
Учебное видео анатомии диафрагмы таза, промежности, мочеполовой диафрагмы
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Рак прямой кишки
Рак прямой кишки – что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
Характер роста опухоли может быть:
По гистологической картине новообразование бывает:
Симптомы рака прямой кишки, первые признаки
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
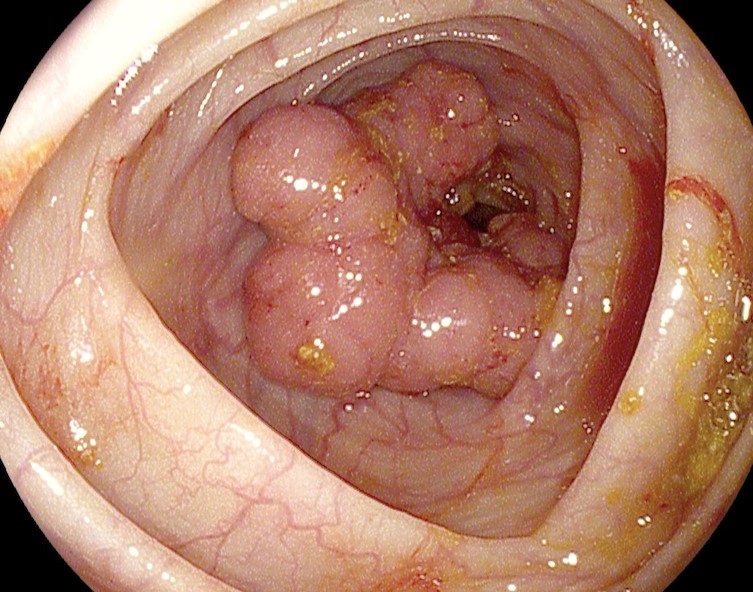
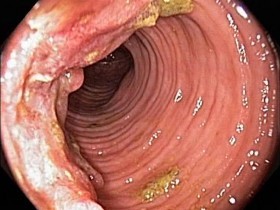
Как выглядит рак прямой кишки – фото
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Бпэ прямой кишки что это
А.А. Доманский, А.М. Карачун, К.К. Лебедев
ФГБУ «НИИ онкологии им. Н.Н. Петрова» Минздрава РФ, г. Санкт-Петербург
Доманский Андрей Александрович — кандидат медицинских наук, сотрудник отдела опухолей ЖКТ
197758, г. Санкт-Петербург, пос. Песочный, ул. Ленинградская, д. 68, тел. +7-921-964-33-71, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Реферат. Экстралеваторная брюшно-промежностная экстирпация прямой кишки сопровождается формированием обширного дефекта промежности, требующего применения дополнительных технических приемов для его закрытия. В данной статье рассматриваются различные методики пластики дефекта тазового дна после экстралеваторных брюшно-промежностных экстирпаций прямой кишки, включающие простое закрытие раны, пластику сетчатым эндопротезом и миопластику.
Ключевые слова: экстралеваторная брюшно-промежностная экстирпация прямой кишки, пластика дефекта тазового дна.
Введение
Брюшно-промежностная экстирпация прямой кишки (БПЭ) предложена британским хирургом W.E. Miles более ста лет назад, но она по-прежнему остается одной из основных в арсенале хирургии дистального рака прямой кишки [9]. По Miles абдоминальный и промежностный этапы операции выполнялась последовательно, причем промежностный этап производился в положении больного лежа на боку. В 1934 году Kirsner предложил двухбригадный метод выполнения БПЭ, в положении больного для камнесечения. Спустя четверть века, после публикаций Shmitz и Lloyd-Davies, двухбригадный метод получил широкое распространие во всем мире и почти без изменений дожил до наших дней [8]. Однако частота местного рецидивирования при раке нижнеампулярного отдела прямой кишки вдвое превышает аналогичный показатель у больных ректальным раком в целом [10]. Основной причиной предположительно является распространение опухоли на окружающие ткани в тех местах, где отсутствует «барьер» в виде мезоректальной клетчатки (рис. 1).
Рис. 1. Анатомия прямой кишки и анального канала
При выполнении стандартной БПЭ препарат обычно имеет сужение в области нижнего края мезоректальной клетчатки («талия»). В этой зоне мышцы тазового дна вплотную прилежат к стенке кишки, вследствие чего линия циркулярного края резекции может проходить вплотную к опухоли. Высока вероятность опухолеположительного края резекции. Установленным фактом является то, что перфорация стенки кишки и положительный латеральной край резекции являются независимыми прогностическими факторами возникновения местного рецидива и выживаемости. Неудовлетворенность результатами лечения дистального рака прямой кишки привела к идее о необходимости изменения техники выполнения БПЭ путем расширения объема вмешательства. В 2007 году T. Holm начал пропагандировать выполнение экстралеваторной брюшно-промежностной экстирпации (ЭлБПЭ) прямой кишки, как более радикального хирургического вмешательства при опухолях данной локализации [6]. Суть предложенной Holm методики заключается в том, что при выполнении промежностного этапа диссекция проводится кнаружи от мышц поднимающих задний проход, с пересечением последних у места прикрепления к костям таза. Таким образом, обеспечивается более надежное достижение опухоленегативной циркулярной границы резекции и снижает риск перфорации стенки кишки.
Показаниями к выполнению ЭлБПЭ считаются рак дистальных отделов прямой кишки со степенью инвазии опухоли T3 и более или с признаками инвазии в мышцы тазового дна. В последние годы отмечается тенденция к расширению показаний к выполнению ЭлБПЭ [15, 18].
Следует отметить, что в мире к ЭлБПЭ до сих пор не сложилось однозначного отношения. Наряду с очевидными достоинствами методики, подчеркивается ряд проблемных моментов. Одним из таких недостатков, ограничивающих широкое внедрение ЭлБПЭ в клиническую практику, является образование в результате экстралеваторной диссекции обширного дефекта промежностной раны, и связанные с этим инфекционные осложнения и промежностные грыжи.
Для закрытия образовавшегося после ЭлБПЭ дефекта промежности предложено ряд методик. Это простое ушивание кожи промежности, пластика тазового дна с использованием хирургических сеток, пластика с использованием перемещенного мышечного или кожно-мышечного лоскута. Ниже приведены варианты пластик тазового дна наиболее часто применяющиеся в практике и описываемые в литературе.
Методика выполнения ЭлБПЭ прямой кишки
Абдоминальный этап операции выполняется, как и при стандартной БПЭ. Однако особенность заключается в том, что мобилизация прямой кишки прекращается достаточно высоко. В связи с этим не происходит разобщения мышц тазового дна и мезоректальной клетчатки. Мобилизация прямой кишки по задней поверхности прекращается на уровне верхней границы копчика. Выделение прямой кишки по боковым полуокружностям продолжается ниже уровня тазовых нервных сплетений, которые фиксированы к боковым стенкам таза. Мобилизация по передней полуокружности продолжается у мужчин до каудальной части семенных пузырьков или проксимальной части предстательной железы, у женщин — до средней трети влагалища. В позадипрямокишечное пространство устанавливают марлевый тампон, который служит ориентиром при мобилизации задней полуокружности прямой кишки во время промежностного этапа операции. После формирования одноствольной колостомы лапаротомная рана ушивается. Пациента переворачивают в положение на живот с разведенными в стороны ногами (prone position или jack-knife position — положение перочинного ножа) (рис. 2).
Промежностный этап заключается в мобилизации дистальных отделов прямой кишки с мышцами тазового дна. Мышцы поднимающие задний проход пересекаются в местах их прикрепления к боковым стенкам таза (рис. 3). В большинстве случаев для более удобной визуализации выполняется ампутация копчика.
С помощью электрокоагуляции пересекаются передние крестцово-копчиковая и крестцово-прямокишечная связки. После окончания мобилизации прямой кишки по задней и боковым стенкам, препарат низводится в промежностную рану. Это позволяет четко визуализировать переднюю полуокружность кишки и осуществлять под визуальным контролем мобилизацию органа по передней поверхности. Преимуществами промежностного доступа в положении больного на животе с разведенными ногами являются: возможность полной визуализации анатомических образований, расположенных в зоне резекции, сосудистых структур, элементов вегетативной нервной системы, а также возможность более удобного и эффективного выделения органа с минимальной кровопотерей и достижением полного гемостаза.
Рис. 2. Позиция больного на животе (положение «перочинного ножа»)
Рис. 3. Схема ЭлБПЭ прямой кишки
Когда вмешательство выполнено подобным образом, удаленный операционный препарат не имеет сужения у нижней границы мезоректальной клетчатки и не приобретает так называемую «талию» на указанном уровне (рис. 4).
Рис. 4. Препарат прямой кишки после ЭлБПЭ
Серьезной проблемой после БПЭ с использованием цилиндрического способа резекции является образование большого промежностного дефекта тазового дна (рис. 5). Закрытие дефекта производится путем того или иного вида пластики.
Рис. 5. Дефект тазового дна после ЭлБПЭ прямой кишки
Методы пластик дефекта тазового дна после ЭлБПЭ прямой кишки
Простая пластика дефекта тазового дна
Простое закрытие дефекта тазового дна заключается в послойном сведении узловыми швами краев подкожной жировой клетчатки и кожи (рис. 6-7). При простой пластике не восстанавливается тазовое дно, между петлями кишки и ушитой кожей формируется остаточная полость, в которой скапливается жидкость и создаются благоприятные условия для инфекционных процессов. Сведение только краев кожи и подкожной жировой клетчатки приводит к слабости тазового дна, и с течением времени у пациентов возможно формирование промежностной грыжи [16]. Тем не менее, простое закрытие промежностной раны является достаточно часто выполняемым вариантом закрытия дефекта тазового дна, в первую очередь, из-за простоты выполнения данной методики. Методика применяется у пожилых и ослабленных пациентов, а также при возникновении клинически значимых интраоперационных осложнений.
Рис. 6. Простая пластика. Ушивание подкожной жировой клетчатки
Рис. 7. Простая пластика. Вид раны перед ушиванием кожи
Методика закрытия дефекта тазового дна эндопротезом
Следующий вариант закрытия дефекта тазового дна — использование синтетических или биологических тканей. При аллопластике синтетическими материалами предпочтительно использование сетки с антиадгезивным покрытием. Возможно использование и обычной хирургической сетки, без покрытия. Но в этом случае необходимо принять дополнительные меры для исключения прямого контакта тонкой кишки с эндопротезом. Для изоляции эндопротеза применяются три способа: восстановление тазовой брюшины, использование низведенной пряди большого сальника, и использование матки у женщин. В последние годы большое количество публикаций посвящено применению бесклеточных биологических сеток. Это препараты на основе свиной кожи, препараты на основе перикарда быка, а также биологические сетки на основе кожи человека. По данным литературы, биологические ткани не уступают синтетическим в прочности, хорошо адаптируются, отмечается невысокая частота инфекционных осложнений. Общим недостатком аллопластики является то, что используемые материалы не обеспечивают объемного заполнения полости в промежности [3, 5].
Техника выполнения пластики эндопротезом. С технической точки зрения это несложный метод, практически идентичный пластике вентральных грыж с использованием хирургических сеток (рис. 8-9). После экстралеваторной диссекции прямой кишки и удаления препарата в образовавшийся дефект тазового дна помещается выкроенный по размерам эндопротез.
Рис. 8. Фиксация сетчатого эндопротеза к остаткам мышц тазового дна
Рис. 9. Окончательный вид операционного поля после аллопластики
Производится фиксация эндопротеза проленовым швом (непрерывным или узловыми) к надкостнице и остаткам мышц тазового дна. Кнутри и кнаружи от сетки устанавливаются дренажные трубки, которые подключаются к системе активной аспирации.
Методика закрытия дефекта тазового дна ягодичной мышцей (глютеопластика)
С целью закрытия тазового дна путем перемещения васкуляризированного мышечного лоскута чаще всего используют медиальную часть большой ягодичной мышцы — глютеопластика. Ягодичная мышца расположена близко к промежностному дефекту, как правило, хорошо развита и хорошо васкуляризована. Есть возможность выкроить трансплантат необходимого размера. При наличии обширного дефекта промежности возможно выполнение двусторонней глютеопластики [2]. Перемещенный лоскут большой ягодичной мышцы хорошо адаптируется. В большей части исследований подчеркивается хорошее приживление мышечного лоскута в условиях облученной раны. Еще одним значимым преимуществом данной методики является то, что лоскут большой ягодичной мышцы, вследствие хорошей иннервации, не уменьшается в размерах с течением времени [1, 4, 7].
Техника выполнения глютеопластики. После завершения промежностного этапа операции выполняется дополнительный разрез кожи и подкожной жировой клетчатки длиной 8–10 см параллельно и на 2 см выше ягодичной складки (рис. 10). Кожно-подкожный лоскут отсепаровывается в направлении вверх — латерально, обнажается большая ягодичная мышца. Выделяется медиальная порция большой ягодичной мышцы необходимого размера (как правило, около трети объема мышцы), мышца пересекается у места прикрепления к седалищной кости. Проводится мобилизация мышечного лоскута по задней и латеральной поверхностям, при этом следует постоянно контролировать подвижность лоскута. Как только край лоскута достигает противоположной стороны промежностной раны без натяжения, мобилизацию лоскута считается достаточной (рис. 11).
Рис. 10. Разрез кожи и подкожной жировой клетчатки
Рис. 11. Выделенный лоскут большой ягодичной мышцы
Лоскут фиксируется отдельными узловыми швами к остаткам мышц тазового дна. Рана послойно ушивается узловыми швами (рис. 12).
Рис. 12. Окончательный вид послеоперационной раны
Методика закрытия дефекта тазового дна прямой мышцей живота. (VRAM-пластика)
Другой, более сложный способ миопластики ― использование прямой мышцы живота, или VRAM-пластика (аббревиатура от vertical rectus abdominis musculоcutaneus). Суть этого способа заключается в формировании васкуляризованного кожно-мышечно-фасциального лоскута правой прямой мышцы живота с сохранением нижней надчревной артерии, и перемещения его в зону дефекта промежности. Низведенный VRAM-лоскут позволяет обеспечить объемное заполнение дефекта тазового дна, а так же использовать кожную часть лоскута для закрытия дефекта кожи промежности или дефекта задней стенки влагалища. Выделение лоскута следует проводить таким образом, чтобы не повредить нижнюю эпигастральную артерию и не нарушить кровоснабжение трансплантата [1, 4, 7]. Лоскут прямой мышцы живота является денервированным и с течением времени может атрофироваться.
В связи с этим область применения VRAM-пластики должна быть ограничена случаями, требующими объемного заполнения полости малого таза в комбинации с замещением обширных дефектов кожи промежности и стенки влагалища.
Техника выполнения VRAM-пластики. Выполняется стандартная мобилизации кишки со стороны живота, окончательно определяются показания к VRAM-пластике. Производится дополнительный овальный разрез кожи с подкожной жировой клетчаткой в верхней трети раны в проекции прямой мышцы живота. Формируется кожная часть лоскута. Производится рассечение влагалища прямой мышцы живота. Мышца пересекается в верхней трети, у места прикрепления к реберной дуге (рис. 13).
Рис. 13. Формирование VRAM-лоскута
Проводится мобилизация кожно-фасциально-мышечного лоскута. При мобилизации прямой мышцы живота в нижней трети следует визуализировать нижнюю подчревную артерию и обеспечить ее целостность (рис. 14). Полностью сформированный VRAM-лоскут низводится в полость малого таза для последующего извлечения со стороны промежности. Дефект апоневроза передней брюшной стенки укрепляется сетчатым эндопротезом. Лапаротомная рана ушивается послойно (рис. 15).
Рис. 14. Сформированный VRAM-лоскут на питающем сосуде
Рис. 15. Окончательный вид лапаротомной раны
В положении на животе выполняется экстралеваторная мобилизация кишки и удаление препарата, в демонстрируемом случае вместе с задней стенкой влагалища. Кожно-мышечный лоскут перемещается в малый таз, ориентируется. Отдельными узловыми швами кожная часть лоскута подшивается к боковым стенкам влагалища, тем самым формируется задняя стенка влагалища. Мышечная часть лоскута фиксируется отдельными узловыми швами к остаткам мышц тазового дна. Ушивается кожа промежности (рис. 16-17).
Рис. 16. Пластика задней стенки влагалища кожным лоскутом
Рис. 17. Окончательный вид операционного поля после VRAM-пластики
Кроме глютеопластики и пластики VRAM-лоскутом существуют другие варианты использования мышц для закрытия дефектов тазового дна. Так, в литературе описаны варианты закрытия дефектов тазового дна с использованием мышц внутренней поверхности бедра (m. gracilis), поясничной мышцы, широчайшей мышцы спины. Описаны единичные случаи миопластики реваскуляризированным мышечным лоскутом с применением микрохирургической техники.
Заключение
ЭлБПЭ получает все более широкое распространение при лечении нижнеампулярного рака прямой кишки. Для закрытия образовавшегося дефекта тазового дна предпочтительнее использовать сложные варианты пластик (аллопластика и различные виды миопластики), которые обеспечивают более лучшие функциональные результаты, снижение частоты осложнений как в раннем послеоперационном периоде, так и в отдаленные сроки. Таким образом, хирург должен быть готов к применению альтернативных методов пластики дефекта тазового дна, помимо методики простого закрытия раны промежности.