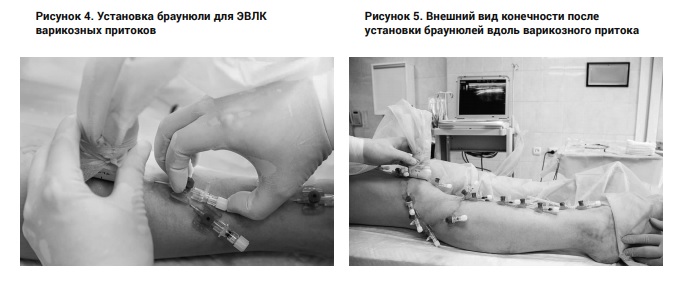
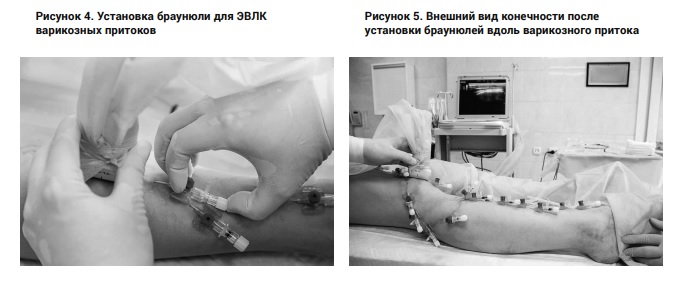
Браунюля что это такое
Браунюля что это такое
а) Показания. Назначение внутривенных инфузионных растворов, краткосрочная инфузионная терапия. Не для высококалорийного питания!
Он служит исключительно для кратковременного предоперационного введения жидкостей или обеспечения быстрого доступа к вене. Если требуется более продолжительная инфузия, то выполняется катетеризация магистральной вены (см. ниже), которая позволяет измерять центральное венозное давление. Во всех прочих случаях наиболее частым видом доступа к вене является периферический венозный катетер.
в) Техника установки постоянного венозного катетера. После создания венозного стаза на плече, пальпаторно и путем осмотра обнаруживается наполненная кровью вена, и по касательной под тупым углом вводится венозная канюля. Продвиньте канюлю и извлеките находящуюся внутри иглу. Соедините канюлю с системой для инфузии и зафиксируйте ее липкой лентой.
г) Осложнения. Перфорация и разрыв задней стенки вены, неудачная пункция, смещение при движении рукой (иммобилизация штифтом), инфекция. В таких случаях требуется немедленное извлечение канюли и изоляция прокола (например, повязкой со спиртом).
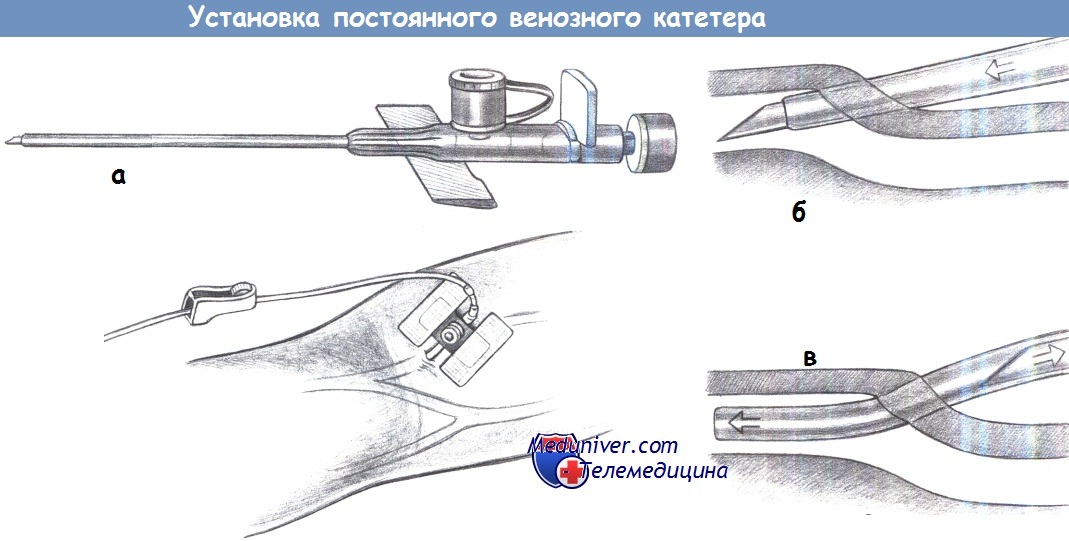
Канюля (а), пункция вены (б), извлечение стального мандрена (в),
фиксация канюли, соединение с инфузионной системой.
Видео техника постановки периферического венозного катетера
Редактор: Искандер Милевски. Дата обновления публикации: 18.7.2021
Медсестра реанимации: катетеризация вен
Поделиться:
Одна из основных обязанностей медсестры реанимации — это организация венозного доступа у пациента или, проще говоря, катетеризация вены. Катетер ставят в разных случаях: чтобы брать кровь на анализ (иногда анализы берут несколько раз в сутки, и колоть каждый раз заново — болезненно и травматично для пациента) или чтобы вводить больному препараты и питательные растворы. От обычного укола постановка катетера почти не отличается — нужно только, чтобы вена была прямая на определенном участке.
Куда можно колоть, а куда нельзя
Для выбора вены нужно примерно оценить, для чего вообще ставится катетер. Экстренным пациентам с тяжелыми травмами, кровотечениями или тем, кого готовят к полостной операции, ставят катетер большого диаметра, соответственно выбирают крупную вену. Бабушке сильно элегантного возраста, диагноз которой не так уж и серьезен, подбирают катетер поменьше — вены в этом возрасте чаще всего уже не те.
Как выбирают место для укола? Медсестры начинают с дистальных вен, т. е. тех, что находятся «на периферии»: вены кисти, предплечья. Также работает принцип восхождения от кисти выше (плохие вены на кисти — переходим на предплечье).

Хорошо видны вены на локтевом сгибе, но это место для катетеризации не очень подходит. Человек сгибает и разгибает руку, иногда ненамеренно, и катетер может перегнуться или надломиться. Хотя если катетер ставить не надо, а ожидается всего один-два укола — локтевой сгиб это то, что нужно. Вена на нем достаточно толстая и всё это выдержит.
В другом месте вена может быть и не видна, но при наложенном жгуте хорошо ощущаться пальцами (пальпироваться). В этом случае опытная медсестра сможет сделать укол, даже не видя вены. У некоторых больных не видно срединной локтевой вены, но можно нащупать другую, которая чуть ближе к наружной стороне руки, — подкожную латеральную (глазами ее тоже не видно). У меня были случаи, когда я попадала в такие вены практически вслепую — такая особенность есть и у моих вен, поэтому я о ней хорошо знаю.
Читайте также:
Профессия: врач-лаборант
Не стоит использовать для катетеризации мелкие вены — в них сложнее попасть и проблем с ними потом может быть больше (например, может начаться воспаление). Также не колют в вены ног (за исключением центральных бедренных) из-за высокого риска осложнений в виде флебитов (воспаления стенок сосудов). Подколенная вена неудобна из-за ее расположения, а остальные вены ног слишком тонкие.
Как понять, все ли правильно идет
Если что-то идет не так — обычно это видно сразу. Если под кожей вырастает припухлость или наливается синяк — иглу убираем, заменяем ее сухой стерильной повязкой (тугой), переходим к другой вене. Жечь и щипать в месте укола не должно, если вы чувствуете жжение и, опять же, видите припухлость, значит, игла все-таки прошла мимо. Снова повязка, можно еще наложить компресс из водки или разбавленного водой спирта.

Перед тем как вводить вам какие-либо препараты, врач должен расспросить вас об аллергии и медикаментах, которые вы принимаете. Позже медсестра может задать такие же вопросы — не потому, что ей нечего делать, это подстраховка ради вашего же здоровья. Например, если вы принимаете антикоагулянты — вещества, разжижающие кровь, — простой ваткой на место укола дело не обойдется, нужна будет повязка, холод на место укола, а руку (если кололи в руку) нужно будет подержать повыше.
Что такое «вен нет»
Иногда с уколом могут возникать проблемы из-за состояния вен пациента. Вена может лопнуть — это чаще происходит у пожилых людей с нарушениями обмена веществ. Колоть в такую вену уже нельзя — нужно наложить сухую стерильную повязку, а при гематоме — сделать компресс. После этого можно перейти к катетеризации вен на другой руке.
У онкологических пациентов, у тех, кто проходил длительные курсы лечения с внутривенными вливаниями, или у внутривенных наркоманов бывает так, что «вен нет». Руки покрыты так называемыми «дорожками», похожими на ожоги, и катетеризировать «сожженную» вену очень тяжело. Часто такие пациенты предлагают поставить катетер самостоятельно в подколенную вену, например, но это не вариант. Врач ставит им катетер в одну из центральных вен.
Как ставят катетер в центральную вену
Центральные вены — это «вены последней надежды». Постановка такого катетера — практически малая операция. Риск осложнений при катетеризации центральных вен довольно высок (сепсис, флебиты, кровь или воздух там, где их быть не должно), но сейчас катетер ставят в яремную вену под УЗИ-контролем — это безопаснее. Все это, конечно, делает только и исключительно врач, самим колоть в центральные вены категорически нельзя — это опасно для жизни.
«Первые клинические результаты применения лазера с длиной волны 1940 нм», статья в журнале «Современная Медицина»
Во 2 номере журнала «Современная медицина» за 2020 год вышла статья коллектива флебологов Медицинского инновационного флебологического центра МИФЦ – Семенова Артема Юрьевича, руководителя МИФЦ, Федорова Дмитрия Анатольевича и Раскина Владимира Вячеславовича, ведущих сотрудников МИФЦ.
Первые клинические результаты применения лазера с длиной волны 1940 нм
Статья посвящена анализу результатов применения новой длины волны лазерных аппаратов, которая представляет собой эволюцию лазерного излучения, применяемого для лечения варикозной болезни.
Коллектив авторов. Слева направо: Раскин В.В., Семенов А.Ю., Федоров Д.А.
Один из путей развития эндовенозных лазерных методик — это увеличение длины волны лазерного излучения, применяемого при ЭВЛК. Это обусловлено физическими свойствами более длинных волн – более высоким коэффициентом абсорбции лазерного излучения целевыми тканями в зоне воздействия лазерного излучения внутри вены по сравнению с 1 мкм и 1,5 мкм лазерами. Это преимущество 2 мкм лазерного излучения позволяет использовать более низкие энергетические параметры при сравнимой с 1,5 мкм эффективностью облитерации. Снижение количества энергии и более высокая абсорбция целевыми тканями, в теории, должна снизить количество побочных эффектов после эндовенозной лазерной коагуляции. За счет более полного сгорания остаточного гемоглобина в стенке вены, теоретически должно снизиться количество случаев гиперпигментации в эпифасциальных притоках. Более высокая абсорбция излучения стенкой вены и низкая проникающая способность двухмикронного излучения должна снизить количество парестезий и лимфорей при лазерной процедуре за счет снижения проникновения излучения к нецелевым тканям (окружающим стенку вены), что особенно актуально при проведении ЭВЛО магистральных вен голени, где эти структуры расположены непосредственно вокруг вены.
Материалы и методы
С 6 октября 2018 г. по февраль 2020 г. в клиниках флебологии г. Москвы и г. Обнинска выполнено 603 процедуры эндовенозной лазерной облитерации у 490 пациентов с использованием лазерного генератора с длиной волны 1940 нм. Из них 456 процедур – на БПВ, 78 – на МПВ, в 69 случаях – на других венозных бассейнах. ЭВЛК магистральной целевой вены во всех случаях выполнялась по классической общепринятой методике. Установка и проведение световода в вене осуществлялись через интродьюсер 6F в проксимальном направлении из дистальной точки рефлюкса. После позиционирования световода в соустье с глубокой венозной системой выполнялась тумесцентная анестезия. При проведении эндовенозной лазерной облитерации стволовых магистральных вен во всех случаях использовались световоды с радиальной эмиссией излучения. Мощность лазерного излучения составила от 2,5 до 6 Вт (в среднем 4,3 Вт), LEED 20-97 Дж/см (в среднем 43 + 9 Дж/см). Тракция световода проводилась в автоматическом режиме со скоростью 0,7–1 мм/с. Все этапы операции проводились под ультразвуковым контролем. Сочетанная мини-флебэктомия варикозных притоков по Варади из микропроколов кожи выполнена у 393 пациентов. Удаление притоков проводилось под тумесцентнойанестезией крючками Варади без наложения швов. У 181 пациента проводилась интраоперационная или отсроченная склеротерапия притоков.
Этапы выполнения лазерной коагуляции притоков при Тотал ЭВЛК
Результаты
Отдаленные результаты прослежены в сроки до 1,5 лет (в среднем 9,2 + 3 мес). Окклюзия целевой вены выявлена в 100 % случаев на сроках 1, 6 и 12 месяцев. Полная резорбция целевой вены через 3–6 месяцев после вмешательства выявлена у 87 % пациентов. Не наблюдалось тромбозов глубоких вен, EHIT, ожогов кожи, клинически значимых гематом, лимфореи. Незначительная парестезия отмечена в 5,6 % случаев (большинство в зоне минифлебэктомии). Гиперпигментация эпифасциальных участков (небольшой выраженности) отмечена у 3 пациентов (0,85 %).
Выводы
Послеоперационные наблюдения показывают высокую эффективность и безопасность применения лазерного генератора 1940 нм. При этом мощность лазерного излучения и LEED может быть ниже, чем рекомендовано при использовании 1,5 мкм генераторов. Снижение количества энергии и более высокая абсорбция ее целевой тканью стенки вены уменьшают количество побочных эффектов после эндовенозной лазерной коагуляции, а также позволяет безопасно использовать лазерное воздействие вблизи поверхностных нервов голени, лимфатических капилляров и кожи при проведении ЭВЛК варикозных притоков.
Ретейнеры после брекетов: что это такое и сколько их носят
Коррекция прикуса с помощью брекетов – длительный процесс, требующий терпения. Несмотря на то, что использование брекет-систем предполагает довольно быстрый эффект в виде ровных зубных рядов, требуется дополнительный этап лечения, чтобы стабилизировать полученный результат. С этой целью после ортодонтического лечения брекетами устанавливают специальный аппарат – ретейнер.
Что такое ретейнеры? Как они работают? Сколько времени носят ретейнеры после брекетов?
Ответы на эти и другие вопросы в нашей статье.
После завершения ношения брекетов начинается новый этап ортодонтического лечения – ретенционный, предполагающий сохранение ровных зубных рядов на долгие годы. Его необходимость очевидна: после снятия брекетов и силовой дуги околозубные ткани (связки, мышцы) стремятся к своему первоначальному положению, подтягивая за собой зубы. Чтобы «настроить» связки и мышцы на работу в новом положении требуется время. С этой целью ровные зубные ряды ортодонт фиксирует с помощью ортодонтической шины – ретейнера, который помогает преодолеть мышечную и связочную «память», и сохранить полученный результат лечения.
Разновидности ретейнеров и их особенности
Ретейнеры для зубов отличаются размерами, материалом, из которых они изготовлены и мобильностью. Исходя из последней характеристики различают съёмные и несъёмные ретенционные конструкции.
Несъёмный ретейнер – это небольшой кусочек проволоки из гипоаллергенного материала, который крепится с язычной стороны зубов. Ортодонт приклеивает его сразу после снятия брекетов на передние зубы с помощью специального состава. Перед установкой несъёмного ретейнера, как правило, проводят профессиональную чистку зубов.
Несъёмные ретейнеры изготавливают также из стальной проволоки или волоконного материала (углеродное, полиамидное, стекловолокно). Системы прочные, с длительным сроком эксплуатации.
Несъёмные ретенционные конструкции носят непрерывно. Они незаметны, однако требовательны в уходе: пациенты должны ежедневно проводить тщательную очистку зубов и регулярно наблюдаться у лечащего врача. При поломке ретейнера следует незамедлительно обратиться к ортодонту.
Съёмные ретейнеры – конструкции, которые пациент устанавливает и вынимает сам. Их надевают по рекомендации врача ночью, или носят только днём. Эти ретейнеры удобны тем, что не затрудняют гигиену полости рта. Есть у них и недостатки:
-пациенты довольно долго привыкают к ним;
-в первые дни использования может наблюдаться обильное слюноотделение и нарушение дикции;
— они видны окружающим.
Различают одночелюстные и двухчелюстные съёмные аппараты для ретенции. Ретейнеры для одной челюсти представляют собой дугу из проволоки на жёстком основании, повторяющем форму дёсен или эластичную конструкцию из биополимерного материала, оснащённого металлической дугой. Детские ретейнеры способны корректировать форму челюсти, влиять на скорость её роста, сужать или расширять нёбо. Ретейнеры для взрослых – жёсткие конструкции, задача которых состоит лишь в удержании выровненного брекетами зубного ряда.
Двухчелюстные ретейнеры одновременно фиксируют и верхний, и нижний зубные ряды, способствуют лучшему смыканию челюстей, снижают нагрузку на височно-нижнечелюстной сустав.
Сколько носят ретейнеры
Сроки использования ретейнеров определяет ортодонт. Они очень различны: одному пациенту достаточно года, другому потребуется носить ретенционный аппарат несколько лет. Зависит это от множества факторов, а именно, от возраста пациента, вида патологии, разновидности ретейнера, индивидуальных особенностей зубочелюстной системы. Для определения примерных сроков удваивают время, на протяжении которого пациент носил брекеты: в среднем получается 3-5 лет.
Отвыкают от ретейнеров постепенно: вначале носят постоянно, потом надевают только на ночь, затем через ночь и так до полного закрепления результата.
Снять съёмные конструкции пациент может самостоятельно, а вот снятие несъёмных ретейнеров лучше доверить врачу. Самостоятельное удаление такой конструкции может привести к повреждению эмали зуба.
Ретенционный период –важная часть коррекции нарушений зубных рядов. Не стоит забывать, что неправильное поведение пациента в этот период может привести к тому, что результат длительного лечения не оправдает ожиданий.
Другие статьи по теме
Коронки на жевательные зубы: как выбрать оптималь…
Лечение воспалительных заболеваний десен: стомати…
Статья «Первые клинические результаты применения лазера с длиной волны 1940 нм», журнал «Современная Медицина»
Во 2 номере журнала «Современная медицина» за 2020 год вышла статья коллектива флебологов Медицинского инновационного флебологического центра МИФЦ – Семенова Артема Юрьевича, руководителя МИФЦ, Федорова Дмитрия Анатольевича и Раскина Владимира Вячеславовича, ведущих сотрудников МИФЦ.
Первые клинические результаты применения лазера с длиной волны 1940 нм
Статья посвящена анализу результатов применения новой длины волны лазерных аппаратов, которая представляет собой эволюцию лазерного излучения, применяемого для лечения варикозной болезни.
Коллектив авторов. Слева направо: Раскин В.В., Семенов А.Ю., Федоров Д.А.
Один из путей развития эндовенозных лазерных методик — это увеличение длины волны лазерного излучения, применяемого при ЭВЛК. Это обусловлено физическими свойствами более длинных волн – более высоким коэффициентом абсорбции лазерного излучения целевыми тканями в зоне воздействия лазерного излучения внутри вены по сравнению с 1 мкм и 1,5 мкм лазерами. Это преимущество 2 мкм лазерного излучения позволяет использовать более низкие энергетические параметры при сравнимой с 1,5 мкм эффективностью облитерации. Снижение количества энергии и более высокая абсорбция целевыми тканями, в теории, должна снизить количество побочных эффектов после эндовенозной лазерной коагуляции. За счет более полного сгорания остаточного гемоглобина в стенке вены, теоретически должно снизиться количество случаев гиперпигментации в эпифасциальных притоках. Более высокая абсорбция излучения стенкой вены и низкая проникающая способность двухмикронного излучения должна снизить количество парестезий и лимфорей при лазерной процедуре за счет снижения проникновения излучения к нецелевым тканям (окружающим стенку вены), что особенно актуально при проведении ЭВЛО магистральных вен голени, где эти структуры расположены непосредственно вокруг вены.
Материалы и методы
С 6 октября 2018 г. по февраль 2020 г. в клиниках флебологии г. Москвы и г. Обнинска выполнено 603 процедуры эндовенозной лазерной облитерации у 490 пациентов с использованием лазерного генератора с длиной волны 1940 нм. Из них 456 процедур – на БПВ, 78 – на МПВ, в 69 случаях – на других венозных бассейнах. ЭВЛК магистральной целевой вены во всех случаях выполнялась по классической общепринятой методике. Установка и проведение световода в вене осуществлялись через интродьюсер 6F в проксимальном направлении из дистальной точки рефлюкса. После позиционирования световода в соустье с глубокой венозной системой выполнялась тумесцентная анестезия. При проведении эндовенозной лазерной облитерации стволовых магистральных вен во всех случаях использовались световоды с радиальной эмиссией излучения. Мощность лазерного излучения составила от 2,5 до 6 Вт (в среднем 4,3 Вт), LEED 20-97 Дж/см (в среднем 43 + 9 Дж/см). Тракция световода проводилась в автоматическом режиме со скоростью 0,7–1 мм/с. Все этапы операции проводились под ультразвуковым контролем. Сочетанная мини-флебэктомия варикозных притоков по Варади из микропроколов кожи выполнена у 393 пациентов. Удаление притоков проводилось под тумесцентнойанестезией крючками Варади без наложения швов. У 181 пациента проводилась интраоперационная или отсроченная склеротерапия притоков.
Этапы выполнения лазерной коагуляции притоков при Тотал ЭВЛК
Результаты
Отдаленные результаты прослежены в сроки до 1,5 лет (в среднем 9,2 + 3 мес). Окклюзия целевой вены выявлена в 100 % случаев на сроках 1, 6 и 12 месяцев. Полная резорбция целевой вены через 3–6 месяцев после вмешательства выявлена у 87 % пациентов. Не наблюдалось тромбозов глубоких вен, EHIT, ожогов кожи, клинически значимых гематом, лимфореи. Незначительная парестезия отмечена в 5,6 % случаев (большинство в зоне минифлебэктомии). Гиперпигментация эпифасциальных участков (небольшой выраженности) отмечена у 3 пациентов (0,85 %).
Выводы
Послеоперационные наблюдения показывают высокую эффективность и безопасность применения лазерного генератора 1940 нм. При этом мощность лазерного излучения и LEED может быть ниже, чем рекомендовано при использовании 1,5 мкм генераторов. Снижение количества энергии и более высокая абсорбция ее целевой тканью стенки вены уменьшают количество побочных эффектов после эндовенозной лазерной коагуляции, а также позволяет безопасно использовать лазерное воздействие вблизи поверхностных нервов голени, лимфатических капилляров и кожи при проведении ЭВЛК варикозных притоков.
 Читайте также:
Читайте также: