Бронхиальная астма что принимать
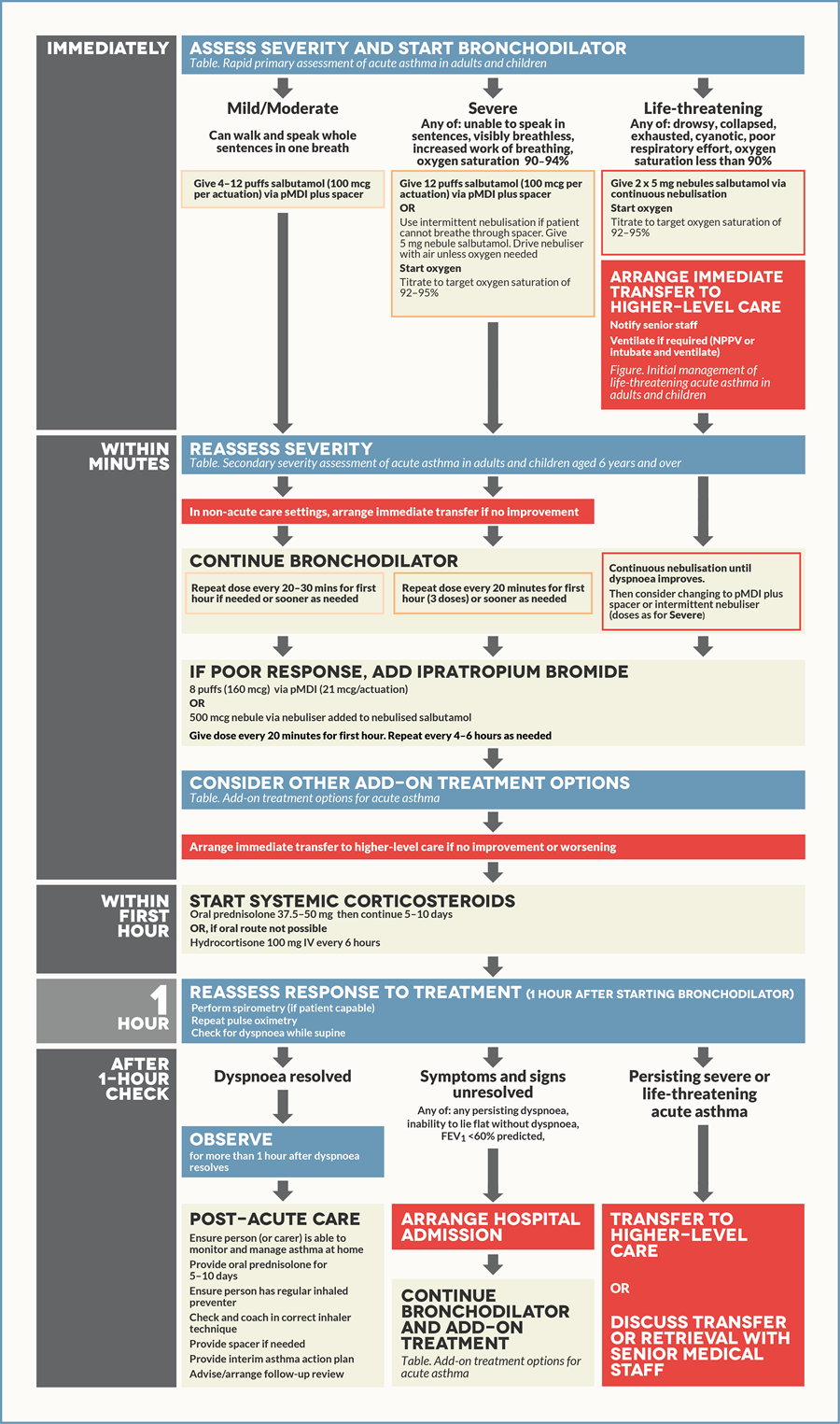
Терапия обострений бронхиальной астмы
Бронхиальная астма (БА) — это гетерогенное заболевание, характеризующееся наличием хронического воспаления дыхательных путей и респираторных симптомов (сухие хрипы, одышка, стеснение в груди и кашель), интенсивность которых изменяется с течением времени, а также вариабельностью в отношении ограничения экспираторного потока.
Симптомы астмы могут купироваться как самостоятельно, так и с помощью медикаментов. Проявления БА зачастую усугубляются ночью или ранним утром, а также провоцируются вирусной инфекцией (простуда), физической нагрузкой, аллергенами, изменениями погоды, смехом, ирритантами (выхлопные газы автомобилей, дым и сильные запахи) и другими факторами.
Снижают вероятность диагноза изолированный кашель без других респираторных симптомов, хроническая продукция мокроты, одышка, сопровождающаяся головокружением, предобморочным состоянием или периферическими парестезиями (чувство покалывания, жжения в дистальных отделах конечностей), боль за грудиной, а также инспираторная одышка, обусловленная физической нагрузкой.
Фенотипы астмы
Как говорилось выше, бронхиальная астма — гетерогенное заболевание с различным течением процесса. Демографический кластер, клинические и/или патологические характеристики заболевания называются «фенотипом астмы». Наиболее часто встречаемые «фенотипы астмы»:
Аллергическая
Самый распространенный фенотип астмы. Часто выявляется в детстве, обычно характерно наличие обширного семейного и/или личного аллергологического анамнеза (экзема, аллергический ринит, пищевая или лекарственная аллергия и т. д.). При исследовании мокроты пациентов часто выявляется воспаление дыхательных путей с эозинофильной инфильтрацией. Пациенты с данным фенотипом хорошо отвечают на терапию ингаляционными глюкокортикостероидами (ИГКС).
Неаллергическая
Выделяется у взрослых пациентов при отсутствии аллергии в анамнезе. Клеточный профиль их мокроты может быть нейтрофильным, эозинофильным или содержать лишь незначительное количество воспалительных клеток. Пациенты данной группы зачастую хуже отвечают на терапию ИГКС.
Астма с поздним началом
Чаще выявляется у женщин, первые проявления возникают во взрослой жизни. В большинстве случаев это пациенты без аллергии, требующие высоких доз ИГКС или относительно невосприимчивые к лечению глюкокортикостероидами.
Астма с фиксированным ограничением экспираторного потока
У части пациентов с длительным течением астмы ограничения экспираторного потока становятся необратимыми из-за ремоделирования стенок дыхательных путей.
Астма с ожирением
В эту группу, собственно, входят пациенты с ожирением и респираторными проявлениями астмы, а также незначительной эозинофилией мокроты.
Перекрест бронхиальной астмы и ХОБЛ (ПБАХ)
Перекрест бронхиальной астмы и ХОБЛ (ПБАХ) характеризуется персистирующим ограничением экспираторного потока c проявлениями, всегда ассоциирующимися с астмой (молодой возраст, значительная вариабельность ограничения экспираторного потока, положительный тест с бронходилататором), а также c некоторыми проявлениями, всегда ассоциирующимися с ХОБЛ (возраст старше 40 лет, отсутствие вариабельности потока, снижение емкости легких, отсутствие ответа на бронходилататор).
У некоторых больных, особенно пожилых и курильщиков, сложно провести дифференциальный диагноз астмы и хронической обструктивной болезни легких. Прогноз у таких пациентов значительно хуже, чем у имеющих изолированную БА либо ХОБЛ, и информации о подборе оптимальной терапии для них пока недостаточно. Вот некоторые рекомендации по начальной терапии «сомнительных» пациентов:
Всем пациентам требуется изменение образа жизни (отказ от курения, умеренная физическая активность), а также лечение коморбидной патологии.
Наличие типичных респираторных симптомов бронхиальной астмы, а также характерного анамнеза, является показанием к выполнению спирометрии либо пикфлоуметрии (измерение пиковой скорости выдоха, ПСВ) с целью выявления ограничений экспираторного потока. При тяжелом состоянии пациента и низкой вероятности других диагнозов начинают проведение эмпирической терапии БА ингаляционными глюкокортикостероидами (ИГКС) и короткодействующими бета-2-агонистами (КДБА), и в дальнейшем после оценки состояния больного и эффекта от терапии проводят необходимые диагностические мероприятия для уточнения и подтверждения диагноза.
Проводится ряд тестов, позволяющих оценить степень и обратимость бронхиальной обструкции: оценка увеличения функции легких после введения бронходилататора или после проведенной терапии, снижения функции легких после физической нагрузки или при проведении провокационных тестов с гистамином или метахолином, выявление нарушений функции легких и вариаций потока в течение 1–2 недель при плановых посещениях либо самостоятельно.
Подтипы БА
«Трудно поддающаяся лечению» БА — термин, применяемый для обозначения случаев, когда невозможно достичь контроля БА несмотря на оптимально подобранную терапию. Зачастую это происходит при наличии у пациента отягчающих факторов, таких как наличие коморбидной патологии, низкая приверженность к лечению, присутствие в среде обитания человека неустранимых аллергенов.
Термины «резистентная» или «рефрактерная к лечению астма» применяются для пациентов, у которых течение, обострения и выраженность симптомов БА плохо контролируются, несмотря на высокие дозы ИГКС в сочетании с вторым препаратом контроля (длительно действующие бета-2-агонисты (ДДБА) и/или системные ГКС) и лечение сопутствующей патологии, либо для тех пациентов, у которых теряется контроль при снижении ступени терапии.
Понятие «тяжелая астма» объединяет пациентов с рефрактерной к терапии БА и нелеченной коморбидной патологией.
В рекомендациях GINA последних лет термин «астматический статус» не встречается, плановая и неотложная терапия БА проводится в зависимости от степени тяжести обострения, определяемой по клиническим и инструментальным данным.
Обострение астмы
Обострением БА считается любое выраженное ухудшение симптомов и/или функции легких (снижение ПСВ или ОФВ1) пациента по сравнению с его обычным статусом. Важно, чтобы пациент следил за своим состоянием и отмечал происходящие изменения. Существует необходимость в плане («asthma action plan») лечения и действий при БА, в котором будет четко прописано, что, когда и в каких дозах принимать пациенту с целью самостоятельного купирования приступа БА.
Перед началом лечения обострения бронхиальной астмы (БА) любой степени тяжести необходимо оценить факторы, увеличивающие риск развития связанной с астмой смерти:
Самопомощь по «asthma action plan» при обострении астмы
Врач, занимающийся лечением БА, должен составить четкий план действий пациента при развитии обострения и обучить его им. Пациент, в свою очередь, должен самостоятельно осуществлять мониторинг функции легких и проходить регулярные осмотры у специалистов.
Изменения в приеме медикаментов, приведенные ниже, осуществляются при развитии обострения в течение 1–2 недель.
— В начале обострения проводится попытка его купирования увеличением дозы обычных препаратов, облегчающих течение астмы (реливеры):
— При неэффективности этих действий необходимо увеличение дозы препаратов контроля:
— При ухудшении симптомов и неэффективности лечения необходимо добавление оральных глюкокортикостероидов и срочный визит к врачу. Дозировка преднизолона: для взрослых 1 мг/кг/день (максимально 50 мг) в течение 5–7 дней, для детей 1–2 мг/кг/день (максимально 40 мг) в течение 3–5 дней.
Особенности течения обострений у детей
Незамедлительная госпитализация показана, если у ребенка с БА в возрасте 5 лет и младше наблюдаются любые из следующих симптомов:
При поступлении в приемное отделение пациента с обострением астмы необходимо собрать краткий анамнез, провести быстрый осмотр пациента и в максимально ранние сроки начать терапию.
Анамнез
При сборе анамнеза важно учесть несколько моментов:
Степени тяжести
Степень тяжести течения БА у пациента может определяться с помощью физикального обследования (определение возможного угнетения сознания, оценка поведения и речи, частота пульса, дыхания, участие дополнительных мышц в акте дыхания, артериальное давление, сухие хрипы в легких при аускультации и на расстоянии) и объективных методов (пульсоксиметрия, пикфлоуметрия). Сатурация Лечение
Главной целью терапии БА является быстрое устранение обструкции дыхательных путей и гипоксемии, для чего проводится назначение короткодействующих бронходилататоров, раннее применение системных кортикостероидов и контролируемая подача кислорода.
Ингаляция короткодействующих агонистов бета-2-адренорецепторов
Одним из самых эффективных способов устранения обструкции воздухоносных путей является ингаляция КДБА. Для купирования приступа астмы допустимо применение ингаляторов (дозированный аэрозольный ингалятор (pDMI) со спейсером или порошковый ингалятор (DPI)), однако зачастую при их использовании пациенты допускают ошибки, что приводит к снижению эффективности терапии. При невозможности использовать ингалятор применяют небулайзер.
Для обострений легкой и средней степеней тяжести применяют повторные ингаляции КДБА (до 4–10 вдохов каждые 20 минут в течение первого часа). После первого часа доза КДБА варьирует от 4–10 вдохов каждые 3–4 часа до 6–10 вдохов каждые 1–2 часа и более. Примерное содержание лекарственных средств в 1 дозе ингалятора: сальбутамол — 100 мкг, тербуталина сульфат — 250 мкг, фенотерола гидробромид — 200 мкг, левалбутерол — 45 мкг. Дополнительные ингаляции КДБА не требуются, если имеется хороший ответ на начальную терапию (пиковая скорость выдоха (ПСВ) > 60–80 % от должной или личного максимального результата за 3–4 часа).
Кислородотерапия
Кислородотерапию необходимо проводить под контролем сатурации смешанной крови: целевым является ее уровень 93–95 % для взрослых и 94–98 % для детей 6–11 лет. При отсутствии возможности измерения сатурации кислородотерапия проводится под контролем клинических признаков.
Системные кортикостероиды
Прием ОГКС при обострении БА легкой или средней степени тяжести начинается незамедлительно при значительном ухудшении состояния пациента или при условии, что пациент перед поступлением принимал увеличенные дозировки препарата контроля и реливера. Дозировка преднизолона или его эквивалента для взрослых — 1 мг/кг/день (максимально 50 мг) в течение 5–7 дней, для детей — 1–2 мг/кг/день (максимально 40 мг). Прием ОГКС рекомендуется в течение 5–7 дней. Пациентов необходимо предупредить о частых побочных эффектах приема ОГКС (нарушения сна и настроения, повышение аппетита, рефлюкс желудочного содержимого и т. д.).
Препараты контроля астмы
После терапии обострения астмы необходимо увеличение дозировок препаратов контроля (см. выше) на следующие 2–4 недели вплоть до 3 месяцев в зависимости от причины обострения. Пациентам, не получающим терапию контроля, необходимо назначить лечение, включающее ИГКС.
Оказание помощи в ОАиР
Тяжелые обострения бронхиальной астмы, а также сопутствующие жизнеугрожающие состояния являются показанием для нахождения в ОАиР, где пациенту проводится активный мониторинг жизненных функций и имеется больше возможностей для проведения эффективной терапии. Наличие повышенной сонливости, спутанности сознания либо полное отсутствие дыхательных шумов при аускультации легких служат крайне неблагоприятными признаками и требуют повышенного внимания.
Анамнез
Сбор анамнеза ведется по стандартной схеме, представленной выше, однако особое внимание стоит обратить на проводимую ранее терапию и ее эффективность. Выполняется стандартное физикальное исследование: оценка уровня сознания, поведения и речи, частота пульса и дыхания, участие в акте дыхания вспомогательной дыхательной мускулатуры, артериальное давление, наличие/отсутствие сухих хрипов. Учитывая возможности ОАиР, арсенал доступных объективных методов исследования расширяется:
Кислородотерапия
Необходимо достигнуть артериальной сатурации кислорода не менее 93–95 % (94–98 % для детей 6–11 лет). Кислород может подаваться через носовые канюли или маску. При тяжелом обострении терапия низкими потоками кислорода с достижением уровня сатурации 93–95 % предпочтительнее подачи высоких потоков 100 % кислорода. После стабилизации пациента проводится его «отучение» от кислорода под контролем сатурации крови.
В очень тяжелых случаях пациентам с обострением БА и признаками тяжелой дыхательной недостаточности (гипоксические расстройства сознания, нарастание одышки и отсутствие дыхательных шумов, нарастающая гиперкапния PaCO2 > 60 мм рт. ст., гипоксемия PaO2 Ингаляция короткодействующих агонистов бета-2-адренорецепторов
В ОАиР ингаляция может проводиться при помощи небулайзера периодически или непрерывно. Дозировки препаратов КДБА стандартные для начальной терапии (см. выше). Дозировки препаратов для ингаляции через небулайзер: «небула» по 2,5 мл, содержащая 2,5 мг сальбутамола в физиологическом растворе или «небула» 1,5 мг левалбутерола, 1–2 небулы на ингаляцию, повторные ингаляции проводят каждые 20 минут или непрерывно в течение часа.
Адреналин (эпинефрин)
Внутримышечное введение адреналина (эпинефрина) допустимо как дополнение к стандартной терапии при развитии анафилаксии и ангиоэдемы.
Системные и ингаляционные глюкокортикостероиды
Системные глюкокортикостероиды быстро купируют обострение БА и предотвращают ее рецидив. Применение ГКС обязательно при обострении средней степени тяжести у взрослых, детей 6–11 лет и подростков. Терапию начинают с применения ИГКС, а при отсутствии улучшения состояния пациента в течение первого часа от поступления, назначаются системные ГКС, однако данные по эффективности совместного использования ИГКС и ОГКС пока спорные. Особенно важно назначение ОГКС, если начальная терапия КДБА не принесла успеха, обострение развилось на фоне приема ОГКС или ранее для купирования обострения требовалось применение ГКС.
Эффективность оральных форм ГКС сравнима с их внутривенными инъекциями, ввиду этого предпочтительнее использование таблетированных форм (жидкие для детей). Внутривенное введение ГКС может использоваться при наличии у пациента тошноты или рвоты, выраженной одышки, невозможности глотать, а также во время проведения неинвазивной или инвазивной ИВЛ. ГКС применяются в эквивалентных дозах: у взрослых — 50 мг преднизолона однократно утром или 200 мг гидрокортизона, разделенные на несколько доз, у детей — 1–2 мг/кг до максимальной дозировки 40 мг/день. Курс приема для взрослых 5–7 дней, для детей 3–5 дней.
Различные препараты и методики
— Ипратропия бромид: у взрослых с обострением средней или тяжелой степени тяжести при неэффективности проводимой ранее терапии добавление антихолинергического препарата короткого действия (ипратропия бромида) увеличивает скорость восстановления показателей ПСВ и ОФВ1. Проводят его ингаляцию через небулайзер по 0,5 мг каждые 20 минут до трех доз, далее — по необходимости, или с помощью ингалятора (18 мкг/доза) по 8 вдохов каждые 20 минут;
— Аминофиллин и теофиллин: применение данных препаратов при обострении БА не рекомендуется из-за их плохого профиля безопасности и отсутствии доказательств эффективности;
— Препараты магнезии (MgSO4): могут применяться при тяжелом обострении путем однократного внутривенного капельного введения 2 г в течение 20 минут либо как замена в небулайзере изотоническому раствору NaCl 0,9 % (раствор магнезии также должен быть изотоничен).
Через час после начала проведения терапии проводится оценка ее эффекта: при ОФВ1 или ПСВ 60–80 % от должного значения возможна выписка пациента, при отсутствии положительной динамики показателей ОФВ1 или ПСВ Источник:
Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention, 2018.
Бронхиальная астма: симптомы и лечение, признаки у взрослых
Оглавление
Бронхиальная астма является хроническим заболеванием бронхов. Она сопровождается отеком и спазмами слизистой оболочки, провоцирует нарушения дыхания и приступы удушья. Заболевание признано серьезной проблемой современности. Это неудивительно! В настоящий момент от него страдает до 8% взрослого населения мира. Умирает от бронхиальной астмы около 250 тысяч пациентов в год.
Что становится причиной заболевания? Какие признаки оно имеет? Как проходят диагностика и лечение? Давайте разберемся во всех вопросах.
Причины заболевания
Зачастую основной причиной бронхиальной астмы являются аллергены.
К распространенным относят:
Астма может развиться и на фоне работы на вредном производстве.
Важным звеном в развитии заболевания становятся различные микроорганизмы. Они также выступают в качестве опасных аллергенов. К угрожающим факторам развития патологии относят генетическую предрасположенность, переохлаждения и стрессы.
Классификация заболевания
В зависимости от причин различают несколько основных форм бронхиальной астмы:
Каждая форма бронхиальной астмы может иметь тяжелое, среднее и легкое течение, отличаться не только таким признаком, как частота приступов, но и другими. Существует поступенчатая классификация патологии:
Симптомы бронхиальной астмы
Основным признаком заболевания является приступ удушья. Обычно он происходит в 3 этапа:
Наличие заболевания можно заподозрить не только при возникновении приступов. Также к основным симптомам относят:
Кроме того, бронхиальная астма остро проявляется при контакте больного с дымом (в том числе сигаретным) и иными потенциальными аллергенами, при физических нагрузках, значительном изменении температуры в помещении или на улице, эмоциональном напряжении. Состояние пациентов обычно быстро улучшается после употребления противоастматических и антигистаминных средств.
Бронхиальная астма у детей
Данная патология встречается примерно в 5–10% случаев. Обычно развивается она в дошкольном возрасте. В некоторых случаях от приступов страдают малыши уже первого года жизни.
Интересно, что бронхиальная астма тесно связана с периодом полового созревания. В этот период возможно как уменьшение проявлений заболевания, так и их полное исчезновение или, напротив, усиление. Примерно в 70% случаев патология остается с человеком на всю жизнь. При этом при тяжелом течении она нередко становится причиной инвалидизации и серьезной гормональной зависимости.
Важно! Следует понимать, что бронхиальная астма у детей может быть успешно устранена (с точки зрения проявления симптомов). При этом на прогноз серьезно влияют период начала лечения и правильность его подбора. Именно поэтому важно как можно раньше обратить внимание на симптомы патологии и обратиться к врачу.
Бронхиальная астма у взрослых
Заболевание диагностируется у 4–10% жителей мира. Во взрослом возрасте бронхиальной астмой страдают преимущественно женщины. Заболевание может дебютировать как до 40 лет, так и после. Да, в настоящий момент врачи не располагают возможностями для успешного и полного излечения, но патологию можно контролировать. При правильном подборе препаратов и соблюдении пациентом всех рекомендаций врачей можно много лет жить без обострений и постоянных приступов в дневное и ночное время.
Диагностика заболевания. Выявление симптомов и причин бронхиальной астмы у взрослых и детей
Как правило, патология диагностируется пульмонологом. Опытному врачу достаточно ознакомления с жалобами пациента. Это обусловлено тем, что бронхиальная астма имеет достаточно ярко выраженную симптоматику.
Дальнейшая инструментальная и лабораторная диагностика направлена уже на определение степени тяжести заболевания и его причин.
Такая диагностика актуальна при подтверждении аллергической природы заболевания. Также она проводится в рамках мониторинга уже назначенной терапии.
К основным проводимым исследованиям относят:
К основным методам диагностики относят:
Важно! Диагноз «бронхиальная астма» должен ставиться исключительно врачом. Любая самостоятельная терапия без выяснения патологии и ее причин может быть опасной для пациента.
Методы лечения бронхиальной астмы
Следует понимать, что заболевание является хроническим и полностью избавиться от него невозможно. Но добиться длительной ремиссии удается в большинстве случаев, если пациент готов к терапии и соблюдению рекомендаций специалистов. Конечно, лечение требует самодисциплины и занимает много времени. Очень важно наблюдение за развитием патологии в динамике. Поэтому больному придется часто посещать клинику.
Медикаментозное лечение бронхиальной астмы
Проводится оно с применением двух основных групп препаратов:
Важно! Ограничиваться только симптоматическим лечением запрещено. Это обусловлено тем, что оно приносит лишь временное облегчение. Только базисная терапия оказывает воздействие на причину заболевания.
Дополнительно пациентам рекомендуют:
Также важно придерживаться специальной диеты и овладеть методикой рационального дыхания. Это позволит обеспечить длительные периоды ремиссии и сократить количество принимаемых препаратов.
Возможные осложнения
Если не проводить качественное и своевременное лечение бронхиальной астмы, она может осложниться не только эмфиземой легких, но и недостаточностью. В некоторых случаях возникает астматический статус, для которого характерны постоянные приступы удушья, практически ничем не купируемые. Это состояние нередко становится причиной летального исхода.
Профилактика
С целью предотвращения развития заболевания и обеспечения длительной и стойкой ремиссии необходимо придерживаться ряда рекомендаций. К основным относят:
Пациентам с бронхиальной астмой обязательно нужно:
Также в целях предотвращения повторения приступов больным рекомендуют хотя бы раз в год проходить оздоровительные курсы в санаториях.
Преимущества обращения в МЕДСИ
Как правильно лечить астму
«Комсомолка» поговорила с врачом-пульмонологом медицинского центра «ЛадаМед» Зоновой Юлией Александровной о причинах возникновения, диагностике и лечении бронхиальной астмы.
1. Может ли заболеть астмой взрослый человек, если в детстве не было проблем с дыханием и подозрений на это заболевание?
2. Зачем лечить астму ежедневно, если симптомы возникают не каждый день и быстро прекращаются после ингаляции сальбутамола?
Для лечения бронхиальной астмы используются две категории лекарств: препараты для быстрого купирования симптомов (препараты скорой помощи) и лечебные средства (базисная, плановая терапия). Первая категория включает в себя короткодействующие вещества с бронхорасширяющими свойствами, которые, как правило, доставляются в бронхи при помощи ингалятора. К ним относятся сальбутамол, фенотерол, беротек, беродуал, ипратерол и т.п. Эти лекарства только снимают симптомы астмы, но не лечат заболевание. Лекарства второй группы не предназначены (за некоторым исключением) для быстрого «снятия» симптомов, не используются «по потребности», целью их применения является воздействие на воспаление, то есть лечение бронхиальной астмы. Эти препараты используются ежедневно, длительно в тех дозировках и с той кратностью, которые указаны лечащим врачом. Решение об изменении дозировки или отмене этих препаратов может принимать только доктор.
3. Если есть аллергия на домашнего питомца, проявляющаяся приступами астмы, но ежедневно используются противовоспалительные препараты для лечения заболевания, можно ли оставить питомца дома?
4. Почему доктор назначил гормональный ингалятор, неужели нет других лекарств для плановой терапии астмы, ведь постоянное применение гормонов опасно?
К препаратам для плановой терапии астмы относятся и ингаляционные гормоны (ИГКС), и негормональные препараты (антилейкотриены, теофиллин, бронхорасширяющие препараты длительного действия, различные классы антител). ИГКС (гормональные препараты) в настоящее время являются наиболее эффективными препаратами, составляют первую линию терапии. При регулярном применении облегчают симптомы, улучшают функцию лёгких, уменьшают потребность в препаратах скорой помощи и риск обострений, улучшают качество жизни. При применении ИГКС в рекомендованных дозировках происходит местное воздействие на бронхи, препараты не всасываются, не оказывают системных эффектов, как гормональные таблетки или инъекции. Все прочие препараты – средства второй линии плановой терапии БА, обладающие либо меньшей эффективностью и влиянием на прогноз, либо выраженными побочными эффектами, или используемые только при тяжёлой неконтролируемой БА по строгим показаниям.
5. После назначения лекарственной терапии астмы использовать ингаляторы мне придётся всю жизнь?
В действительности, это частично зависит от Вас. При строгом соблюдении всех врачебных рекомендаций и достижении контролируемости бронхиальной астмы в большинстве случаев удаётся постепенно снизить объём плановой терапии или полностью её отменить. Современные рекомендации предусматривают управление заболеванием с наименьшим количеством лекарственных средств, которое возможно для поддержания контроля бронхиальной астмы. Если контролируемость бронхиальной астмы будет сохраняться на минимальной терапии, доктор может предпринять попытку её отмены.
О специалисте: Зонова Юлия Александровна, врач-пульмонолог, кандидат медицинских наук, доцент кафедры госпитальной терапии ГБОУ ВПО Кировский медицинский университет, член Российского респираторного общества, член Европейского респираторного общества.
Записаться на прием к врачу-пульмонологу можно по телефонам: (8332) 52-53-53; 22-03-03