что означает перегородка в матке по узи
Внутриматочная перегородка
В данном разделе Вы узнаете:
Эта патология диагностируется у 2–3% женщин и относится к самым распространенным порокам развития матки. Для женщины наличие маточной перегородки чревато не только возникновением альгодисменореи (менструальных болей) и маточных патологических кровотечений, но также невынашиванием плода или бесплодием.
Что представляет собой внутриматочная перегородка
Обычно внутриматочную перегородку обнаруживают в репродуктивном возрасте. Выявляется патология при попытках лечить менструальные нарушения или выявить причины бесплодия.
Перегородка во внутренней полости матки – это врожденный порок развития репродуктивной системы женского организма. Она характеризуется наличием внутри матки тканей, которые делят орган на две части, как перегородка. Величина перегородки колеблется между 10 и 60 мм, при этом чаще обнаруживаются патологии продольного расположения. Поперечная маточная перегородка диагностируется гораздо реже.
Причины патологии
Внутриматочная перегородка – это дефект внутриутробного развития, возникающий еще на этапе гестации эмбриона (19–20 неделя беременности) при формировании плода. При нормальном процессе развития репродуктивной системы на этом сроке срединная перегородка, которая располагается между маточно-влагалищными каналами, рассасывается, но при патологии мюллеровы протоки сливаются. Обычно это происходит на фоне неблагоприятных условий беременности, когда срединная перегородка, которая должна исчезнуть, сохраняется.
На сохранение внутриматочной перегородки по истечении этапа гестации оказывают влияние:
Другой причиной возникновения патологии является наследственный фактор.
Симптомы
Постепенно внутриматочная перегородка нарушает работу репродуктивных органов и приводит к возникновению симптомов, которые часто становятся причиной обращения к врачу.
К распространенным нарушениям менструального цикла относятся болевой синдром и патологические кровотечения.
В первом триместре беременность прерывается из-за имплантации эмбриона к стенке внутриматочной перегородки, на которой он не может развиваться из-за отсутствия сосудов. Пространство матки при наличии перегородки уменьшается, что также препятствует нормальному развитию плода.
Выкидыши во втором триместре чаще всего вызывает истмико-цервикальная недостаточность – самопроизвольное раскрытие шейки матки.
Истмико-цервикальная недостаточность в последнем триместре беременности становится частой причиной преждевременной родовой деятельности. Перегородка влияет на положение плода, стесняя его. Ребенок в утробе часто ложится поперечно, что неизбежно усложнит родовой процесс. Из-за внутриматочной перегородки орган хуже сокращается, что является препятствием для благополучного родоразрешения.
Внутриматочная перегородка признана помехой к зачатию и фактором, снижающим шансы забеременеть, но причиной бесплодия становится все же достаточно редко. Однако именно из-за длительного бесплодия она обычно выявляется.
Диагностика заболевания
Внутриматочная перегородка обнаруживается при помощи следующих диагностических методов:
На УЗИ малого таза, назначаемом в качестве стандартного исследования, внутриматочная перегородка практически неотличима от двурогой матки, поэтому данный метод недостаточно информативен. Обычно на УЗИ-скрининге внутриматочная перегородка выдает себя тонкостенной структурой.
Для более подробной диагностики патологии необходимо УЗИ почек. Аномалии этого органа часто сопровождают пороки строения матки, поэтому УЗИ почек обязательно назначается врачом при подтверждении диагноза.
УЗ-гистеросальпингоскопия – самый информативный метод при ультразвуковой диагностике внутриматочной перегородки, данное исследование позволяет выявить ее толщину и размеры.
Лапароскопия – метод, который обнаруживает поперечное расширение матки, а также структурные нарушения – белесоватую полоску или втяжение в сагиттальном направлении. Также лапароскопия показывает асимметрию половин матки.
Гитероскопия применяется перед хирургическим устранением внутриматочной перегородки с целью выявить ее тип. С помощью гитероскопии удается прояснить основные параметры патологии, протяженность и толщину гемиполости матки.
МРТ и мультиспиральная КТ применяются для определения типа внутриматочной перегородки, если вышеназванные методы не позволяют это сделать.
Из рентгенологических методов для диагностики внутриматочной перегородки применяется гистеросальпингография, точность исследования достигает 50%.
Лечение
Лечение патологии строения матки требует комплексного врачебного подхода как при ее устранении, так и после него. Для устранения внутриматочной перегородки и ее последствий используются следующие методы лечения:
Внутриматочная перегородка нуждается в лечении, которое дает хорошие результаты. Основным методом является метропластика – операция, в результате которой матка получает одну цельную полость. Рассекают внутриматочную перегородку, используя канал гитероскопа, который обеспечивает трансцервикальный доступ во внутриматочное пространство.
Внутриматочная перегородка, если это тонкий, небольших размеров «лепесток» ткани, устраняют эндоскопическими ножницами; для иссечения перегородки большой протяженности с толстым эпителием потребуется гистерорезектоскоп. Также в процессе оперативного вмешательства рассматривается возможность лазерной реконструкции маточной полости.
Если речь идет о настоящей перегородке, достигающей цервикального канала, целесообразно оставить ее шеечную часть. Иначе вероятен рецидив истмико-цервикальной недостаточности.
Эффективно контролировать процесс рассечения тканей внутриматочной перегородки позволяют методы операционной гистероскопии и лапароскопии.
Чтобы ускорить восстановление эпителия и предотвратить возникновение сращений (синехий), после операции по устранению внутриматочной перегородки назначаются эстрогены.
Гормональные препараты могут вводиться с помощью ВМС – в этом случае обеспечивается прямой контакт лекарства с пораженными областями матки.
Послеоперационные прогнозы
Операция по устранению внутриматочной перегородки дает хорошие результаты, снижая риск невынашивания плода. Вероятность нормальных родов после нее составляет от 70 до 85%. Однако если проблемы с наступлением беременности сохранились, прибегнуть к их решению можно с помощью ВРТ, основными из которых является суррогатное материнство.
В этом случае при применении донорской спермы или сперматозоидов мужа выполняется экстракорпоральное оплодотворение яйцеклеток женщины. Для благополучного вынашивания необходима подсадка эмбрионов суррогатной матери.
Несмотря на то что метод трансцервикального гистероскопического иссечения внутриматочной перегородки практически не оставляет рубцов и считается минимально травматичным, вероятен риск развития перфорации матки. А возможное последствие гистероскопической резекции – разрыв матки из-за истончения ее стенок.
По всем этим причинам ведение беременности, наступившей после хирургического устранения внутриматочной перегородки, должно быть особенно внимательным со стороны акушера-гинеколога.
Внутриматочная перегородка
Патогенез (что происходит?) во время Внутриматочной перегородки:
Матка формируется из мюллеровых протоков. В результате канализации и обратного рассасывания срединной перегородки (обычно к 19-20-й неделе гестации) образуется единая полость матки, в противном случае срединная перегородка сохраняется
Симптомы Внутриматочной перегородки:
Чаще эти нарушения возникают при полной перегородке в матке.
У пациенток с перегородкой в матке часто бывают дисменорея и патологические маточные кровотечения.
Примерно 50% женщин с внутриматочнои перегородкой способны к зачатию и вынашиванию беременности и порок развития матки у них выявляется случайно при обследовании по поводу другого заболевания.
Диагностика Внутриматочной перегородки:
Как правило, перегородку в матке диагностируют либо при обследовании по поводу невынашивания беременности (метросальпингография), либо при выскабливании полости матки. В клинической практике для диагностики внутриматочнои перегородки используют различные методы исследования.
Гистеросальпингография. Мнение различных авторов в отношении этого метода разноречивы. Метод позволяет определять только внутренние контуры полости матки, а наружные контуры не видны и возможна ошибка в определении вида порока матки. При гистеросальпингографии сложно отдифференцировать перегородку в матке и двурогую матку. A.M. Siegler (1967) отметил, что гистерографически в двурогой и двойной матке половинки полостей имеют дугообразную (выпуклую) срединную стенку и угол между ними обычно превышает 90. Напротив, при перегородке срединные стенки (прямые) и угол между ними обычно меньше 90°. На практике даже с учетом этих критериев возможны ошибки в дифференциальной диагностике пороков развития матки. Диагностическая точность гистеросальпингографии в диагностике порока развития матки составляет 50%.
УЗИ. Перегородка в матке выявляется не всегда и определяется на эхограмме как тонкостенная структура, идущая в переднезаднем направлении, создается впечатление, что матка состоит из двух частей. Большинство исследователей считают, что по данным УЗИ отличить двурогую матку от полной или неполной перегородки в матке практически невозможно. Наибольшей информативностью обладает гидросонография, когда на фоне расширенной полости матки легко идентифицируется перегородка, можно определить ее толщину и протяженность.
В последние годы появились работы об использовании ультразвуковых аппаратов с трехмерным изображением, которые позволяют с максимальной точностью (91-95%) диагностировать внутриматочные перегородки.
При УЗИ матки у пациенток с подозрением на внутриматочную перегородку необходимо обследование почек для исключения аномалий их развития.
Эндоскопические методы исследования. Наиболее полную информацию о пороке развития матки можно получить при сочетании гистероскопии и лапароскопии.
Проведение параллельно двух эндоскопических методов необходимо в связи с тем, что гистероскопическая картина при двурогой матке и внутриматочной перегородке идентична. Лапароскопия позволяет не только уточнить вид порока развития матки (внешние контуры матки), оценить состояние придатков матки, тазовой брюшины, но и произвести коррекцию патологических процессов в брюшной полости. Кроме того, лапароскопия может стать методом контроля за ходом гистероскопической операции при рассечении внутриматочной перегородки.
У больных с внутриматочной перегородкой лапароскопическая картина может иметь несколько вариантов: матка может быть расширена в поперечнике или иметь белесоватую полоску, проходящую в сагиттальном направлении, и небольшое втяжение в этой области; одна половина матки может быть больше другой, а иногда матка имеет обычные размеры и форму.
Гистероскопия используется как для уточнения формы порока, так и для его хирургической коррекции.
При гистероскопии внутриматочная перегородка определяется в виде полоски ткани треугольной формы различной толщины и длины, разделяющей полость матки на две гемиполости, причем в каждой из них определяется одно устье маточной трубы.
Дополнительные методы исследования. Высокой информативностью в диагностике пороков развития матки обладают магнитно-резонансная томография и спиральная рентгенокомпьютерная томография. Они позволяют уточнить диагноз в сложных случаях на этапе обследования и избежать использования инвазивных методов диагностики. Однако эти методики ввиду их дороговизны и труднодоступности в нашей стране пока не нашли широкого применения.
Лечение Внутриматочной перегородки:
Хирургическое лечение внутриматочной перегородки, по мнению многих авторов, должно проводиться только в случаях выраженного нарушения репродуктивной функции. По мнению других, сразу же после выявления внутриматочной перегородки пациентке необходимо предлагать метропластику, не дожидаясь осложнений.
В настоящее время методом выбора лечения внутриматочной перегородки является рассечение ее под визуальным контролем трансцервикальным путем через гистероскоп. Перегородку можно рассекать с помощью эндоскопических ножниц (при тонкой перегородке) либо с помощью гистерорезектоскопа (при толстой, широкой васкуляризированной перегородке). Возможно применение лазера.
При полной перегородке матки, переходящей в цервикальный канал, рекомендуют сохранять цервикальную часть перегородки для предотвращения вторичной истмико-цервикальной недостаточности.
Большинство авторов рекомендуют после рассечения широкой внутриматочной перегородки с целью быстрой эпителизации и уменьшения вероятности формирования синехий в месте рассечения перегородки назначать эстрогены (эстрофем 2 мг ежедневно или в первую фазу) на 2-3 мес.
Прогноз. Трансгистероскопическое рассечение внутриматочной перегородки является щадящей и малотравматичной операцией, не оставляющей рубца. В дальнейшем возможны роды через естественные родовые пути. Частота нормальных родов, по данным различных авторов, после гистероскопического рассечения внутриматочной перегородки составляет 70-85%. Однако в литературе имеются упоминания о разрывах матки во время беременности после как осложненной (перфорация матки), так и неосложненной гистероскопической метропластики. Необходимо помнить об истончении дна матки после такой операции.
К каким докторам следует обращаться если у Вас Внутриматочная перегородка:
Перегородка матки
До появления УЗИ об анатомических дефектах матки практически ничего не знали. Впервые дефект матки был описан французским анатомом Жаном Крювелье, а за ним австрийским врачом Карлом фон Рокитанским в 19м столетии.
Матка формируется из двух мюллеровых протоков и это формирование заканчивается полностью к 20 неделям беременности. Ткань, которая соединяет эти два протока, должна рассосаться. Если этого не происходит, остается перегородка матки.
Как часто встречается перегородка матки, неизвестно, потому что довольно часто у женщин нет никаких жалоб. Также, в большинстве случаев обнаружить перегородку матки с помощью УЗИ невозможно. Чаще удается увидеть перегородку с помощью МРТ.
Предполагалось, что по строению перегородка матки является соединительной тканью, но оказалось, что она обычно содержит мышечную ткань и небольшое количество соединительной.
Хотя по толщине и размерам перегородка матки может быть разной, четкой классификации этой аномалии матки не существует. Обычно говорят о полной и частичной перегородке. Нередко перегородка наблюдается при других анатомических дефектах матки. Довольно часто путают седловидную и двурогую матки с перегородкой. Другими словами, четкого определения перегородки матки нет.
Для правильной диагностики необходимо учитывать толщину мышечной части дна матки от наружной поверхности внутрь, и угол этого мышечного образования (треугольника). При перегородке толщина дна матки (верхушки) больше 1.5 см и угол углубления меньше 90 градусов.
Чаще всего при наличии перегородки наблюдается одна шейка матки, и крайне редко две или одна шейка матки с перегородкой.
У большинства женщин перегородку матки обнаруживают в ходе обследования из-за бесплодия или привычных потерь беременности. По одним данным, уровень бесплодия у женщин с перегородкой матки выше почти в 3 раза по сравнению с женщинами с нормальной маткой, но часто помимо перегородки имеются другие анатомические дефекты матки. Мета-анализ данных о влиянии разных аномалий матки показал, что наличие перегородки матки значительно понижает уровень фертильности.
По другим данным, перегородка не понижает уровень зачатия ребенка. Пока что у нас нет четких ответов на эту тему. Также до сих пор нет достоверных данных, что удаление перегородки матки улучшает фертильность, особенно у женщин с привычным невынашиванием беременности. Но несколько обсервационных исследований, когда проводилось наблюдение женщин, прошедших удаление перегородки матки, показали более высокий уровень зачатия и вынашивания беременности после операции. Также негативный эффект оказывал возраст женщины, и после 35 лет удаление перегородки не повышает уровень фертильности. С увеличением периода после операции уменьшается уровень зачатия. Большинство женщин беременели в первые 7-12 месяцев после удаления перегородки матки.
Мешает ли перегородка вынашиванию беременности? Практически все существующие исследования показали, что перегородка матки ассоциируется с более высоким уровнем потерь беременности (почти в 3.5 раза выше), особенно в первом триместре. Также у женщин с перегородкой матки более высокие уровни преждевременных родов (в 2 раза больше).
Исход ЭКО при наличии перегородки матки сопровождается более высоким уровнем выкидышей (в 4 раза больше по сравнению с женщинами с нормальной маткой).
Традиционно диагностика перегородки матки проводилась с помощью лапароскопии и гистероскопии. Комбинация этих двух методов диагностики позволяет отличить седловидную матку от матки с перегородкой. Гистеросальпингография часто не эффективна в обнаружении перегородки. Объемное УЗИ (3-Д) вместе с сонографией оказалось не менее эффективным методом диагностики по сравнению с инвазивной диагностикой. МРТ тоже может быть предложено как альтернатива к лапароскопии и гистероскопии.
В каких случаях показан поиск возможной перегородки матки?
Если перегородка матки обнаружена до планирования беременности, вопрос ее удаления может быть обсужден с женщиной, однако должны быть упомянуты возможные риски оперативного вмешательства.
До сих пор не существует универсальных методов удаления перегородки матки. В недалеком прошлом исправление этого дефекта матки проводилось с помощью лапароскопии, однако она сопровождается большим количеством осложнений и более длительным периодом восстановления. Чаще всего удаление перегородки проводят с помощью гистероскопии. Существуют разные техники удаления перегородки: лазер, ножницы, электрокоагуляция, частичное удаление. Сравнительный анализ этих техник не проводился или же был поверхностным. Также опубликовано 18 случаев разрыва матки при беременности или в родах после удаления перегородки.
Операцию по удалению перегородки проводят сразу после месячных, когда эндометрий тонкий. Для подавления роста эндометрия до операции могут быть использованы прогестины или гормональные контрацептивы. Реже используются другие лекарства (гонадотропины, даназол).
Гистероскопическое вмешательство в полости матки сопровождается высоким уровнем образования спаек (синехий) эндометрия, поэтому с целью профилактики используются антибиотики, эстрогены, внутриматочные средства. Достоверных данных об эффективности всех этих методов не существует.
Когда можно беременеть после удаления перегородки матки? Восстановление эндометрия в области иссечения перегородки проходит в течение 8 недель, хотя у некоторых женщин этот период может быть дольше. Большинство врачей рекомендует начинать планирование беременности не раньше, чем через 2 месяца после операции.
Таким образом, перегородка матки – это тема гинекологии и акушерства, которая требует более детального изучения, потому что достоверной информации о диагностике и лечении этого врожденного порока развития матки не существует. Тем не менее, оперативное вмешательство по удалению перегородки может быть оправдано у женщин с повторными потерями беременности.
Внутриматочная перегородка. Причины, диагностика и лечение
1. Общие сведения
Внутриматочная перегородка – один из пороков внутриутробного развития женской репродуктивной системы, при котором матка представляет собой не единую пустую полость, как должно быть в норме, а оказывается полностью или частично разделенной на две половины.
Из всех регистрируемых пороков и аномалий развития женских внутренних половых органов на долю внутриматочной перегородки приходится около половины случаев. По отношению к общей популяции частота встречаемости составляет 2-3%, т.е. это достаточно распространенная проблема, которая, безусловно, так или иначе сказывается на репродуктивной функции и, вообще, на здоровье женщины.
2. Причины
Формирование анатомии матки в норме заканчивается примерно к 20 неделе внутриутробного развития. Однако этому может помешать ряд факторов, и тогда срединная перегородка, которая должна редуцироваться, на каком-то этапе остается присутствовать в органе подобно рудименту. Этиопатогенез и триггеры в точности пока не известны, однако предполагается решающая роль таких вредоносных факторов, как перенесенные беременной матерью инфекции (прежде всего, вирусные или токсоплазменные), наличие фоновых хронических заболеваний (сахарный диабет) или плацентарной патологии, лучевые нагрузки, вредные привычки, токсикозы беременности, прием определенных медикаментов, неправильное питание и т.д. Возможно также влияние наследственного фактора. Данные вопросы в настоящее время исследуются и изучаются.
3. Симптомы и диагностика
Наличие внутриматочной перегородки может проявляться рядом неспецифических симптомов, которые, – в совокупности или по отдельности, – становятся показанием к обследованию и приводят к обнаружению аномалии. Так, наиболее распространенными в этом случае являются альгодисменорея (нерегулярные и болезненные менструации) и маточные кровотечения. Однако примерно у половины таких пациенток маточная перегородка никакими симптомами себя не проявляет и обнаруживается либо случайно, либо при наступлении беременности, когда аномалия становится причиной серьезных осложнений. Очевидно, что при существенных размерах перегородки места для нормального развития плода недостаточно; при прикреплении оплодотворенной яйцеклетки на самой перегородке, где нет адекватной сосудистой сети, нормальное развитие невозможно вообще. Поэтому внутриматочная перегородка является одним из ведущих факторов риска выкидышей и бесплодия. Относительно бесплодия, впрочем, мнения различных специалистов не совпадают, – основываясь на собственных наблюдениях, некоторые авторы считают такую аномалию не влияющей существенно на фертильность, однако в других источниках приводятся доказательные данные о том, что внутриматочная перегородка повышает риск женского бесплодия до 20-30% (в зависимости от размеров и сопутствующих факторов). Кроме того, у таких женщин достоверно чаще отмечаются преждевременные и затрудненные роды, неправильное предлежание плода и другие осложнения.
В большинстве случаев аномалия выявляется на этапе обследования по поводу повторных выкидышей.
Гистеросальпингография и «обычное» УЗИ не всегда информативны (их чувствительность, то есть способность выявить маточную перегородку, – если она есть, – не превышает 50%). Более надежными средствами диагностики являются УЗ-исследование в трехмерном режиме (91-95%), а также МРТ и МСКТ. Однако наилучшие результаты достигаются сочетанным применением двух малоинвазивных эндоскопических техник – лапароскопии и гистероскопии.
4. Лечение
Относительно подходов к коррекции внутриматочной перегородки среди специалистов также нет единого мнения. В одних публикациях наличие внутриматочной перегородки рассматривается как однозначное показание к хирургическому вмешательству (не дожидаясь этапа планирования беременности и всех связанных с аномалией рисков); в других аргументируется иная точка зрения, состоящая в том, что такое вмешательство показано только при наличии доказанной причинно-следственной связи между перегородкой и выкидышами, преждевременными родами, инфертильностью или иными репродуктивными проблемами.
На практике в большинстве случаев все же приходится прибегать к вмешательству, которое всегда стремятся произвести наиболее щадящим методом. Стандартом на сегодняшний день является эндоскопическое безрубцовое иссечение перегородки с трансцервикальным доступом. Однако и после такой малоинвазивной операции периодически возникают тяжелые осложнения на этапе гестации (напр., разрыв матки). Вместе с тем, вероятность нормального наступления, вынашивания и естественного разрешения беременности после удаления внутриматочной перегородки оценивается как достаточно высокая – порядка 75-85%.
Что означает перегородка в матке по узи
Совершенствование диагностических методов визуализации матки позволяет более точно определять тип имеющихся аномалий матки, а также помогает дифференцировать перегородку матки, двурогую и дугообразную матку. Методы визуализации матки, используемые в качестве способа обнаружения аномалий, включают гистеросальпингографию (ГСГ), трансвагинальное УЗИ (ТВУЗИ) совместно с использованием трех- или четырехмерных технологий или без таковых, СГГ с введением изотонического раствора натрия хлорида и МРТ.
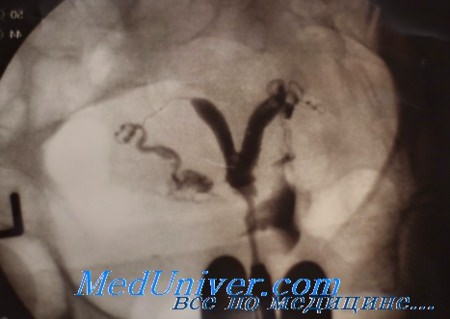
Гистеросальпингография (ГСГ) служит наиболее широко используемым диагностическим рентгенологическим методом определения врожденных или приобретенных пороков матки, а также проходимости фаллопиевых труб. Гистеросальпингографию (ГСГ) проводят между 5-м и 12-м днями менструального цикла. Перегородку матки, как правило, диагностируют во время ГСГ, но сравнительно часто встречаются диагностические ошибки.
Гистеросальпингография (ГСГ) — простая, безопасная, относительно неинвазивная рентгенологическая процедура, выполняемая под флюороскопическим контролем, что обеспечивает визуализацию полости матки, однако определение различий между маточной перегородкой и двурогой маткой не всегда возможно. Таким образом, ограниченность возможностей ГСГ приводит к необходимости дополнительной оценки внешнего контура (конфигурации) матки с помощью хирургического вмешательства, с использованием УЗИ или, в последнее время, МРТ для установления диагноза.
Гистеросальпингография (ГСГ) служит полезным скрининговым тестом и должна стать первым шагом в исследовании полости матки. «Золотым стандартом» для точной и правильной классификации при диагностике маточных аномалий признаны лапароскопия и гистероскопия, особенно для женщин, у которых необходимо точно определить контуры дна матки. Перед процедурой пациенткам, входящим в группу повышенного риска (например, с ВЗОТ в анамнезе или заболеваниями сердца), рекомендуют профилактический прием антибиотиков. Наиболее широко используют доксициклин. Седативные препараты обычно не назначают, поскольку процедура вызывает лишь умеренный дискомфорт, который снижается после приема противовоспалительных препаратов за 30-60 мин до начала процедуры.
В одном из исследований у 26 из 336 бесплодных женщин, которые прошли курс лечения бесплодия с применением и ГСГ, и гистероскопии, было диагностировано наличие мюллеровых аномалий. У 18 из 26 женщин диагноз был подтвержден во время проведения ГСГ. По результатам других исследований были сделаны аналогичные выводы, однако чувствительность и прогностическая ценность положительного результата в большой степени зависят от типа порока развития матки.
УЗИ (абдоминальное или трансвагинальное) — превосходный метод оценки состояния женщин, у которых подозревают наличие перегородки матки, благодаря его низкой стоимости, неинвазивности и удобству проведения. Кроме того, наличие портативных приборов позволяет проводить интраоперационную визуализацию. ТВУЗИ превосходит абдоминальное УЗИ при диагностике перегородки матки. Для визуализации различных отделов матки (при ТВУЗИ) в режиме реального времени используют прибор, работающий на частотах 5 и 7,5 МГц.
Наличие перегородки матки лучше всего диагностируется с помощью ТВУЗИ в поперечной плоскости. К типичным находкам относится эхо-отклик от миометрия, разделяющий изображение эндометрия в области дна матки. Дополнительная методика как трех-, так и четырехмерного УЗИ может оказаться более эффективной для диагностики перегородок матки, но в настоящее время явного преимущества данного метода над стандартным ТВУЗИ не доказано.
Соногистеросальпингография (СГГ) имеет ряд преимуществ над традиционным ТВУЗИ при диагностике аномалий матки. Эту процедуру осуществляют с помощью обычного трансвагинального УЗ-датчика с частотой 5 МГц, маточного инжектора с баллонным наконечником или без него и изотонического раствора натрия хлорида. Раствор вводят медленно с целью обеспечения адекватного расширения матки, после чего исследуют полость матки в поперечной и продольной плоскостях на наличие каких-либо патологических образований. Эта процедура в опытных руках занимает в среднем от 5 до 10 мин. Как правило, не требуется ни аналгезии, ни введения седативных средств, поскольку процедура связана с минимальным дискомфортом. Риск серьезных осложнений после соногистеросальпингографии (СГГ) аналогичен риску после ГСГ и составляет 1-2%, прежде всего ввиду угрозы воспалительных изменений тазовых органов.
По данным одного из исследований, сообщают о корреляции между предоперационным ТВУЗИ и результатами гистероскопии у 200 женщин с бесплодием. Прогностическая ценность положительного результата ТВУЗИ в обнаружении патологии эндометрия составила 94,3%, чувствительность — 98,9%, ложноположительные результаты — 5,5%. Прогностическая ценность положительного результата при обнаружении аномалий матки с использованием ТВУЗИ была самой высокой при диагностике внутриматочных перегородок и составила 100%.
В серии испытаний с участием 65 страдающих бесплодием женщин диагностическую точность всех методов визуализации сравнивали с гистероскопией. И ТВУЗИ, и соногистеросальпингография (СГГ) дали ложноположительные результаты, составляющие 0%, при специфичности и прогностической ценности положительного результата 100%. Для сравнения, специфичность гистеросальпингографии (ГСГ) составила 96,4%, а прогностическая ценность положительного результата — 66,7%. Чувствительность соногистеросальпингографии (СГГ) составила 77,8% по сравнению с 44,4% для ГСГ и ТВУЗИ. Эти данные свидетельствуют о том, что СГГ может заменить ГСГ как основной метод обнаружения маточной перегородки.
В другом, более крупном испытании с участием 86 женщин диагностическую точность ГСГ и СГГ сравнивали с лапароскопией и гистероскопией. Показатели СГГ при аномалиях матки были следующими: чувствительность 94%, специфичность 100%. Прогностическая ценность положительного результата 100%. Прогностическая ценность отрицательного результата составляла 96,2%. Эти данные аналогичны результатам предыдущего исследования, однако внушают меньший оптимизм. Ограниченность возможностей СГГ была отмечена при выявлении дугообразной матки.
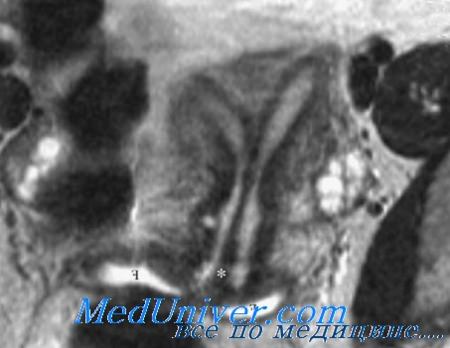
МРТ помогает с высокой точностью определить наличие аномалий матки, поэтому стала методом выбора для подтверждения неоднозначных результатов других методов. За последнее время появились сообщения, в которых описывают эффективное использование МРТ для выявления аномалий матки. МРТ одновременно чувствительна и специфична для определения конкретных видов аномалий матки, включая дугообразную матку.
К явным преимуществам МРТ относятся четкое различение миометрия и эндометрия, возможность визуализировать полость матки в нескольких плоскостях и определять контуры матки. С помощью МРТ можно точно визуализировать контур дна матки для измерения расстояния между маточными рогами, что необходимо для диагностики двурогой матки или маточной перегородки. Признак перегородки матки — ровный контур дна матки с расстоянием между рогами матки менее 4 см. Кроме того, Fedele и соавт. отметили, что вдавление дна матки менее 10 мм и угол между средними краями двух полостей матки менее 60, определенные при помощи МРТ, позволяют дифференцировать матку с перегородкой от двурогой. Об аналогичных результатах сообщают и в других исследованиях.
Более того, внутриматочная перегородка может дополнительно характеризоваться наличием или отсутствием в ее составе миометрия и васкуляризацией перегородки либо наличием только фиброзных волокон по всей длине визуализированной перегородки. Прогностическая ценность положительного результата МРТ при обнаружении перегородки матки может составлять до 100%. Есть ряд сообщений о том, что использование МРТ как дополнительного вспомогательного средства помогало установить правильный диагноз в 100% случаев. По данным одного из исследований 23 случаев мюллеровых аномалий, правильный диагноз был поставлен в 96% случаев при использовании МРТ и лишь в 85% случаев при помощи ТВУЗИ.
Еще одно преимущество МРТ — ее способность выявлять сопутствующие аномалии других органов и систем, часто встречающихся при мюллеровых аномалиях, например аномалий почек и мочевыводящих путей. Главные недостатки — отсутствие портативных приборов и более высокие затраты по сравнению с другими методами визуализации.
Лапароскопию и гистероскопию традиционно совместно использовали для выявления и характеристики маточных перегородок. В проспективном рандомизированном исследовании авторы не обнаружили никаких существенных различий между результатами гистероскопии, гистеросонографии с вливанием изотонического раствора натрия хлорида и ГСГ при исследовании полости матки у бесплодных женщин. Основное ограничение гистероскопии — невозможность определить внешний контур матки, а значит, и различить некоторые аномалии матки, в частности двурогую матку и маточную перегородку.
Классический признак перегородки матки при хирургической диагностике — выпуклый, плоский, ровный или минимально вдавленный (1 см или менее) внешний контур дна матки. Наличие разделенной полости матки может быть подтверждено интраоперационной визуализацией с помощью УЗИ или гистероскопии. Лапароскопию в настоящее время используют только для подтверждения наличия перегородки матки перед резекцией в случае неоднозначной оценки данных визуализации.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021