что означает положительная динамика при лечении пневмонии
Что означает положительная динамика при лечении пневмонии
Оценивать абсолютные размеры пневмонического инфильтрата необходимо как при первичном осмотре, так и в процессе динамического наблюдения. Для этого лучше измерять его наружно-внутренний размер и протяженность вдоль поверхности грудной стенки, т.е. высоту и основание соответствующей трапеции и пирамиды или короткий и длинный размеры овала. Можно определить площадь безвоздушной области с помощью трассировки по ее контуру. Эхографически судить об изменении размеров воспалительно-измененного участка по сравнению с нормальными не представляется возможным, поскольку невозможно определить его исходный размер из-за полного отражения ультразвука от поверхности воздушного легкого.
Пневмонический инфильтрат в ультразвуковом изображении представляет собой непостоянный, достаточно быстро меняющийся объект, что отличает его от других заболеваний легкого, в первую очередь от обтурационного ателектаза. Выделенные нами ультразвуковые формы пневмонии плавно переходят одна в другую, соответственно восстановлению или снижению воздушности легочной ткани при положительном или отрицательном течении воспалительного процесса. Однако существует еще много неясного в изучении ультразвуковой динамики пневмонического инфильтрата. Есть много неизученных вопросов, касающихся сроков существования и происходящих изменений при каждой ультразвуковой форме, их взаимосвязи с рентгенологическими и клиническими данными.
Положительная динамика проявляется в изменении эхоструктуры, контуров и размеров воспалительного инфильтрата, который в процессе рассасывания последовательно проходит все ультразвуковые формы пневмонии. При переходе долевой пневмонии в сегментарную, а сегментарной в кортикальную возможно появление промежуточных стадий, сочетающих в себе отдельные эхопризнаки этих форм.
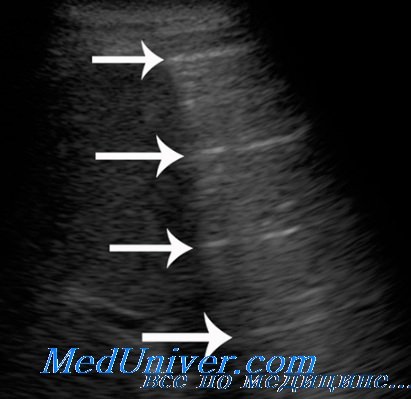
В первую очередь в структуре инфильтрата увеличивается количество гиперэхогенных воздушных включений, которые появляются сначала преимущественно во внутренней приграничной области, а затем распространяются по всему объему безвоздушной зоны, увеличивая ее неоднородность. Восстановление пневматизации происходит за счет появления как гиперэхогеиных линейных сигналов от бронхов с формированием ветвистой воздушной эхобронхограммы, так и мелкоочаговых округлых включений, соответствующих свободным от экссудата легочным долькам.
По мере нарастания воздушности внутрилегочная граница инфильтрата в прикорневой зоне становится все более неровной и нечеткой за счет увеличения числа и размеров воздушных участков. Сливаясь между собой, они приводят к уменьшению наружно-внутреннего размера зоны инфильтрации, и глубина распространения ультразвука в легкое постепенно снижается. Инфильтрат становится менее глубоким, хотя его поперечные размеры, а, следовательно, и площадь проекции на грудную стенку уменьшаются не так быстро. В результате форма инфильтрата из неправильно овальной становится близкой к треугольной, наблюдаемой при сегментарном поражении. Таким образом долевая ультразвуковая форма постепенно сменяется сегментарной.
Внутрилегочные контуры по всему периметру безвоздушного участка становятся все более неровными, ступенчатыми, местами прерываются гиперэхогенными воздушными фрагментами, клиновидно вдающимися вглубь оставшегося инфильтрата. Значительно возрастает количество реверберации и степень рассеивания ультразвука от увеличивающихся воздушных включений, что препятствует визуализации внутрилегочной границы. Инфильтрация становится все более поверхностной, медленно «тает», уступая место воздушной легочной ткани, и пневмония постепенно переходит из сегментарной формы в кортикальную.
После рассасывания инфильтративных изменений в кортикальном слое и полного восстановления воздушности легкого кортикальная форма пневмонии сменяется интерстициальной. В клиническом плане это соответствует периоду реконвалесценции.
Длительность существования интерстициального компонента, время окончательного восстановления нормальной эхокартины легкого и соотношение этих ультразвуковых проявлений с клинико-лабораторными и рентгенологическими данными пока находятся в стадии изучения.
Особый интерес представляет УЗИ легких при подозрении на пневмонию у групп больных, которым противопоказано проведение рентгенографии грудной клетки или ее выполнение невозможно по каким-либо техническим причинам. В этом случае эхография является высокоинформативным методом диагностики, который вполне может заменить традиционную рентгенографию.
Повторная КТ легких после коронавируса
Нужно ли делать повторную компьютерную томографию после коронавируса и если да, то когда именно? Этот вопрос интересует многих пациентов с выявленным COVID-19 и поражением легких — вирусной пневмонией. Воспаление легких — наиболее распространенное осложнение инфекции SARS-CoV-2, а КТ легких на данный момент является основным и наиболее информативным методом обследования, поскольку показывает более 98% воспалительных очагов, инфильтраты («матовые стекла»), уплотнение интерстиция, фиброзные изменения и т.д.
Однако компьютерная томография основана на рентгеновском ионизирующем излучении, избыток которого способствует «радиационному старению» клеток или их повреждению. Поэтому делать КТ слишком часто (более 5-6 сканирований в год, если аппарат новый) и без необходимости не рекомендуется. В этой статье мы разберем, когда рекомендуется делать повторную компьютерную томографию легких, и в каких ситуациях это важно.
Нужно ли делать КТ легких повторно?
Коронавирус SARS-CoV-2 — сравнительно новое и недостаточно изученное явление. В течение первого года эпидемии медики собирали данные о вирусе, его поведении и осложнениях, вызываемых инфекцией. Отмечено формирование нескольких штаммов COVID-19 (британский, южноафриканский), а в ряде исследований показано, что вирус может давать осложнения не только на дыхательную, но и сердечно-сосудистую систему, ЦНС, органы зрения, ЖКТ.
Тем не менее, мишенью номер один для COVID-19 является легочная ткань, поскольку на ее поверхности есть рецепторы ACE2, наиболее удобные для прикрепления вируса. К клеткам легочной ткани вирус имплантируется с помощью прочных белковых шипов. Затем он размножается в этих клетках, начинается заражение крови, а поврежденные альвеолы заполняются экссудатом — жидкостью, которая уменьшает объем воздушной ткани легкого и препятствует дыханию.
Иногда происходящие в легких патологические процессы запускают агрессивный защитный механизм фиброза. В ответ на заражение, организм создает искусственный барьер между пораженными и здоровыми тканями: альвеолярный матрикс в местах вирусного поражения покрывается фиброзной (рубцовой) тканью. Главная проблема заключается в том, что фиброз может сделать воздушную легочную ткань плотной, то есть определенные участки легких могут утратить свою основную функцию — газообмен и хранение кислорода. Иногда такие последствия носят необратимый характер. Фиброз может быть исходом вирусной пневмонии, вызванной коронавирусом.
Повторная компьютерная томография после коронавируса нужна для того, чтобы уточнить, восстановлены ли легкие после перенесенного заболевания, нет ли осложнений и патологических процессов, которые в будущем могут негативным образом повлиять на качество жизни и здоровье пациента.
Бывают и такие ситуации, когда пациента после отрицательного теста на коронавирус и проведенного лечения выписывают, после чего он возвращается к привычной жизни и работе. Однако через 1-2 недели после выписки симптомы острого респираторного заболевания (одышка, нехватка воздуха) снова дают о себе знать. В таком случае вариантов может быть несколько:
1)Это так называемый «постковидный хвост» — органы дыхательной системы еще не восстановили свои функции. Если пациента беспокоят только частные симптомы, такие как дискомфорт в грудной клетке, одышка, ощущение неполноты вдоха, кашель или першение в горле, при этом нет выраженной слабости и температура в норме, то они могут пройти сами собой со временем. Следует подождать 1 месяц или даже несколько дольше. Если ситуация не меняется, то это может указывать на осложнения. Пациенту рекомендуется повторная КТ легких. Диагностику проходят самостоятельно или по показаниям врача-пульмонолога.
2)Пациент болен — произошло либо повторное заражение коронавирусом, либо предыдущая вирусная пневмония не была вылечена полностью. ПЦР-тесты на коронавирус обладают погрешностью около 30%. Тесты на иммуноглобулины IgA, IgG и IgM тоже не всегда достоверны. Ошибки при подготовке к сдаче анализов, нарушенная техника забора биоматериала, загруженность лабораторий могут быть причиной ложноотрицательных результатов.
При рецидиве вирусной пневмонии возникает необходимость в повторной КТ легких.
Нужно ли делать КТ легких повторно?
Ситуация 1. Вы сделали первую КТ легких, но слишком рано. Диагностика не показала признаков вирусной пневмонии, но уже через несколько дней симптомы острого респираторного заболевания усилились — дышать трудно, появился ощутимый дискомфорт в грудной клетке, непродуктивный кашель.
Каждому пациенту, зараженному коронавирусом, при наличии симптомов острого респираторного заболевания (одышка, затрудненное дыхание, кашель), высокой температуры, снижения сатурации крови кислородом рекомендована КТ легких. При этом проходить это обследование нужно не сразу, а на 6-8 день с момента проявления симптомов.
Если сделать КТ слишком рано, первая диагностика может не показать патологических изменений дыхательного органа, поскольку вирус еще не успеет переместиться вниз по дыхательным путям к легким и нанести повреждения, которые провоцируют отек, скопление жидкого экссудата, формирование «матовых стекол». Пациент, предполагающий сравнительно безопасное течение заболевания, уже через несколько дней может чувствовать дискомфорт и нехватку воздуха. Обследование придется повторить, чтобы оценить, насколько повреждены легкие.
При поражении более 50% легких необходима госпитализация. В этой связи важно понимать, что признаки пневмонии становятся видимыми не сразу.
Ситуация 2. Вы заболели, на КТ признаки вирусной пневмонии (КТ-1, КТ-2). При лечении наблюдается положительная динамика. Осложнения (фиброзные изменения, отек легких, симптом «сотового легкого») не выявлены.
Повторную компьютерную томографию легких при КТ-1 и КТ-2 без осложнений достаточно сделать 1 раз после курса лечения, который занимает 1-2 месяца. Это будет полезно для уточнения результатов лечения и отсутствия осложнений. Однако при поражении легких менее 25% без осложнений делать КТ повторно не обязательно. Обычный рентген при небольшом проценте воспаления неинформативен.
Ситуация 3. Вы заболели, на КТ признаки вирусной пневмонии (КТ-3, КТ-4). Либо у вас меньший процент воспаления легких, однако выявлены фиброзные или ретикулярные изменения, интерстициальный компонент или другие осложнения. При лечении наблюдается положительная динамика.
Рекомендуется сделать контрольную КТ после курса лечения от вирусной пневмонии (через 1-2 месяца). При необходимости повторить обследование после терапии при пневмофиброзе.
Ситуация 4. Вы заболели, на КТ признаки вирусной пневмонии. Лечение не приносит результатов, самочувствие ухудшается.
Лечащий врач, ознакомленный с клиникой пациента, может рекомендовать повторную КТ легких через 1-2 недели или раньше, в зависимости от вашего самочувствия.
Что делать, если выявлен фиброз легких?
Фиброз — это патологическое разрастание соединительной ткани, которое приводит к уменьшению размера альвеолярных пузырьков, то есть воздушного пространства. При пневмонии формируются спайки из соединительной ткани вокруг очагов воспаления. В результате пористая ткань дыхательного органа уплотняется, нарушается структура матрикса легкого, сокращается пространство, отведенное для воздуха и газообмена.
Фиброз легких напоминает рубцы и требует самостоятельного лечения. Последствия такого осложнения пневмонии могут быть необратимыми.
Таким образом фиброз представляет собой агрессивную, но физиологически оправданную реакцию на воспаление или механическую травму. Организм создает искусственный барьер между пораженными и здоровыми тканями. Фиброз легких как исход вирусной пневмонии, вызванной COVID-19, наблюдается примерно в 15% случаев.
Как правило, небольшой локальный фиброз в одном из сегментов легкого, в отличие от множественного диффузного фиброза, на качестве жизни пациента не отражается. Однако осложнение требует отдельного лечения, которое при необходимости назначит врач пульмонолог после изучения результатов КТ и функциональных проб.
Проявлением фиброза может быть одышка, ощущение нехватки воздуха, непереносимость физических нагрузок. Целью реабилитационного курса при пневмофиброзе является восстановление прежнего объема легких. Пациенту рекомендуется консервативное лечение, включающее медикаментозную терапию, дыхательную гимнастику, коррекцию образа жизни.
Окончательно оценить выраженность фиброзных изменений после коронавируса, а также их значимость, можно только через 12 месяцев. Поэтому повторную КТ легких при фиброзе рекомендуется делать через год.
Вредна ли повторная КТ легких?
Любое исследование с применением ионизирующего рентгенологического излучения — это нагрузка на организм. В течение года допустима лучевая нагрузка, не превышающая 15-20 мЗв. По жизненным показаниям — до 50 мЗв, согласно действующим Нормам радиационной безопасности РФ (НРБ-99). При лечении заболевания c высоким показателем летальности и осложнений, к ним относится и вирусная пневмония, вызванная COVID-19, повторная компьютерная томография скорее полезна, чем вредна. Целесообразная лучевая нагрузка оправдана.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Внутригоспитальные пневмонии: клинические наблюдения.
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Теперь доктор Каленская расскажет о внутригоспитальных пневмониях, и будут представлены клинические наблюдения.
Каленская Е.А.:
– Уважаемые коллеги, мы обсудим, какие, вообще, в настоящее время нам известны виды пневмонии, особенности течения внутрибольничной пневмонии, особенности ее лечения, и будут представлены два клинических наблюдения.
Итак, нозологические формы пневмонии, которые нам известны в настоящий момент: это внебольничная пневмония (в скобках указаны международные сокращения – community-acquired pneumonia), больничная, госпитальная, или нозоканальная пневмония, или hospital-associated pneumonia; а также пневмония, ассоциированная с искусственной вентиляцией легких (ventilator-associated pneumonia); и пневмония, ассоциированная с оказанием медицинской помощи (health care-associated pneumonia).
Внебольничную пневмонию вызывают заболевания, возникшие остро вне медицинских учреждений у лиц, не получавших антибактериальную терапию в предшествующие 90 дней. Больничной, госпитальной, или нозокомиальной пневмонией называют заболевание, возникшее остро уже в медицинском учреждении через 48-72 часа после госпитализации. Разделяют ранние и поздние внутрибольничные пневмонии, о чем будет сказано чуть позже. И пневмония, ассоциированная с искусственной вентиляцией легких или вентилятор-ассоциированная пневмония – это заболевание, остро возникающее через 48-72 часа после интубации.
При всех формах нозокомиальных пневмоний появляется высокий риск колонизации инфекциями, самыми устойчивыми к антибиотикам. В частности, это синегнойная палочка, это некоторые (…) (00:01:42), это цинетобактер и, естественно, метициллин-резистентные стафилококки.
На данном слайде представлены факторы риска, способствующие возникновению внутрибольничной пневмонии. В первую очередь, это пожилой возраст или ранний детский возраст, это тяжелые сопутствующее заболевания или тяжелое основное заболевание легких, также антибактериальная терапия, проводившаяся в последние три месяца, пребывает в стационаре более пяти дней, тесный контакт с носителями полирезистентных штаммов бактерий, иммунная недостаточность, проводившиеся манипуляции в медицинском учреждении по искусственной вентиляции легких (интубация и так далее), а также этому может способствовать фиброброхоскопия, некоторые оперативные вмешательства. Анестезия и присутствие резистентных штаммов.
И сейчас разрешите мне представить первое клиническое наблюдение – пациент Н, 49 лет. Заболел в октябре 2012 года, когда проявились такие симптомы, как эпизоды выраженной головной боли, рвота, тошнота, не приносящая облегчения, повышение артериального давления до 130 и 100 мм ртутного столба, а также эпизоды носовых кровотечений. Позже к этим симптомам присоединились двоение в глазах и пошатывание при ходьбе. 14 ноября 2012 года у пациента отмечено повышение артериального давления до 160 и 100 мм ртутного столба. Это сопровождалось также выраженной головной болью и носовым кровотечением. Пациент доставлен бригадой скорой медицинской помощи в одну из городских клиник Москвы, где после предварительного осмотра и обследования был установлен диагноз – объемное образование головного мозга. Оно было также подтверждено на МРТ. В частности, получены данные о внутрижелудочковом образовании справа на фоне гидроцефалических изменений боковых желудочков головного мозга. И принято решение об оперативном удалении этого образования, в частности, было подозрение на менингиому. Напомню, что это опухоль, развивающаяся из ткани оболочки головного мозга (…) (00:03:51). Итак, 28 декабря 2012 года пациенту проводят удаление объемного образования головного мозга. Гистологически подтверждается диагноз – менингиома смешанного строения. И ранний послеоперационный период протекает у пациента спокойно. Однако на 12-й день после операции отмечается повышение температуры до 39,5 градусов Цельсия. Также пациент отмечает выраженную слабость, потливость, появление кашля с отделением небольшого количества гнойной мокроты и одышку. На рентгенограмме определяется в базальных сегментах правого легкого усиление легочного рисунка за счет инфильтративных изменений. При этом корни легких умеренно расширены и полнокровны. Итак, пациенту вводится цефазолин, однако на этом фоне никакой динамики не наблюдается, температура остается повышенной, клиническая симптоматика также не уходит. И через три дня доктора решают добавить к антибиотикотерапии еще и кларитромицин. Однако в течение пяти дней получения двойной антибактериальной терапии у пациента также не наблюдается значительного улучшения состояния, клинические симптомы никак не меняются, в том числе и температура тела. После этого лечащими врачами принято решение о замене цефазолина на цефтриаксон. Напомню, что цефазолин является цефалоспорином первого поколения, цефтриаксон является цефалоспорином третьего поколения. Итак, опять же двойная терапия кларитромицином и цефтриаксоном не приносит значительного улучшения. На рентгенограмме уже на 11-й день после начала пневмонии определяется отрицательная динамика. В частности, в обоих легких полисегментарно, в верхней доле левого и в средней доле правого легкого на фоне выраженной деформации легочного рисунка определяется уплотнение легочной ткани инфильтративного характера. То есть несмотря на проводимую массивную антибиотикотерапию с заменой антибиотиков, наблюдалось ухудшение здоровья больного. Принято решение об отмене комбинированной терапии цефтриаксона и кларитромицина и замене ее на меронем. Примерно в это же время проводится посев мокроты, ранее по каким-то причинам не производившийся, и врачи ожидают результаты по этому посеву. Терапия в настоящий момент продолжают (…) (00:06:12). Итак, при терапии меронемом не наблюдается какой-либо положительной динамики в состоянии пациента, и врачами принято решение о замене его на авелокс. Напомню, что авелокс – это респираторный (…). На этом фоне происходит снижение температуры у пациента уже до 38,5-39 градусов. Однако на компьютерной томограмме органов грудной клетки от 29 января обнаруживается полость неправильной формы в шестом сегменте легкого, субплевральная, диаметром около 20 мм, без жидкости, с (…) включениями, что свидетельствует о развитии деструктивной пневмонии. И к терапии авелоксом добавляется клиндамицин. Таким образом, температура стабильно снижается до 38 градусов, но продолжает держаться. В этот же момент получены данные посева мокроты, где определяется метициллин-резистентный стафилококк ауреус, и принято решение о переводе пациента в клинику пропедевтики внутренних болезней, то есть уже в наши руки. И уже в нашей клинике в отделении пульмонологии лечение пациента протекает следующим образом: комбинацию авелокса и клиндамицина решено заменить на ванкомицин. При проведении терапии ванкомицином в течение семи дней в дозе 2 мг в сутки наблюдается отчетливейшая положительная динамика состояния пациента. На рентгенограмме уменьшается инфильтрация в обоих легких, и в то же время в анализах отмечается нормализация уровня СОЭ и лейкоцитов, которые изначально были повышены. Таким образом, обратите внимание на массивную антибиотикотерапию, которая проводилась пациенту на протяжении практически месяца, и в данном случае помочь ему смог только ванкомицин.
Таким образом, следует при возникновении у больного подозрения на внутрибольничную пневмонию, во-первых, ориентироваться на время ее возникновения. Если со времени поступления в стационар прошло меньше трех дней, то следует расценивать ее как раннюю внутрибольничную пневмонию, которая чаще всего возникает у пациентов без фактора риска инфицирования полирезистентными возбудителями: в частности, это пневмококки, это гемофильная палочка, это стафилококк ауреус и другие, которые представлены на слайде. В данном случае следует начинать антибиотикотерапию с цефалоспоринов третьего поколения без антисинегнойной активности, фторхинолонами, также карбепенемами без синегнойной активности. Внутрибольничная пневмония, возникающая более чем через пять дней, у таких больных часто связана с риском инфицирования полирезистентными возбудителями. И среди них наиболее часто это синегнойная палочка, бактерии рода enterobacteriaceae и, разумеется, метициллин-резистентные стафилококки и acinetobacter. Таким образом, у указанных больных следует проводить лечение, точнее, начинать его уже с карбапенема с антисинегнойной активностью или с бета-лактамов также с антисинегнойной активностью, или цефалоспорином тоже с синегнойной активностью. Затем изменение терапии на линезолид или ванкомицин, как и было использовано у данного пациента.
И второй клинический случай, который мы сегодня обсудим, будет посвящен аспирационной пневмонии. Напомню, что аспирация – это случайное попадание орофарингеального или желудочного содержимого в нижние дыхательные пути. Существуют определенные состояния, предрасполагающие к развитию аспирации: это нарушение сознания и состояния, сопровождающиеся нарушением сознания, это дисфагия, это неврологические заболевания и некоторые другие.
На данном слайде представлены клинические особенности аспирационной пневмонии. В частности, это постепенное начало, это наличие в анамнезе аспирации или факторов аспирации, предрасполагающих к аспирации, это отсутствие озноба, локализация пневмонии в так называемых «зависимых» сегментах, это часто некротизирующая пневмония, связанная с фактором агрессии таким, как кислота, а также отсутствие роста микрофлоры в аэробных условиях.
Итак, пациентка Л., 59 лет. Поступила уже непосредственно к нам в клинику в отделение пульмонологии с жалобами на кашель с отделением слизисто-гнойной мокроты, появление приступообразного кашля именно при приеме жидкости (обратите внимание на симптом), осиплость голоса (тоже достаточно важный симптом у пациентки), повышение температуры тела до 39 градусов, одышку при физической нагрузке, а также общую слабость и потливость. Из анамнеза известно, что пациентка начала отмечать поперхивание, а также осиплость голоса примерно в ноябре 2012 года. Она связала это с развитием ОРВИ, в тот же момент переживала значительный стресс, поэтому значительно своим здоровьем не занималась. Обследована ЛОР-врачом, где на осмотре выявлен парез левой голосовой связки. Доктором рекомендовано дальнейшее обследование, от которого пациентка отказалась. Однако продолжало нарастать поперхивание при приеме жидкости, и в феврале 2013 года пациентка стала отмечать повышение температуры до 39 градусов. Также чуть позже, уже в начале весны 2013 года к ним присоединилась нарастающая одышка и кашель с отделением слизисто-гнойной мокроты. Сама пациентка принимала сумамед три дня без какого-либо эффекта и парацетамол с кратковременным положительным эффектом в виде снижения температуры тела. И весной 2013 года пациентка поступает в отделение пульмонологии. При объективном обследовании обращало на себя внимание повышение температуры тела до 38,5 градусов. Голос у пациентки был тихий и значительно сиплый. Увеличение частоты дыхательных движений до 24 в минуту. При перкуссии легких появлялся коробочный звук, слева в нижних отделах – притупление перкуторного звука. Аускультативно дыхание жесткое, слева выслушивались влажные звонкие мелкопузырчатые хрипы, также рассеянные сухие свистящие хрипы. Что касается остальных органов и систем, то наблюдалось значительное ускорение частоты сердечных сокращений, в остальном – без какой-либо патологии при осмотре. В анализах крови обращало на себя внимание снижение уровня гемоглобина в динамике нормальной, снижение количества эритроцитов, значительное ускорение скорости оседания эритроцитов. Также в динамике лейкоцитоз с увеличением количества нейтрофилов и снижением количества лимфоцитов, а также тромбоцитоз, который в динамике нарастал. Следует отметить, что в остальных анализах, в частности, в биохимическом анализе, в анализе мочи каких-либо изменений у пациентки выявлено не было. При рентгенографии органов грудной клетки при поступлении определялась в проекции язычковых сегментов зона инфильтрации легочной паренхимы. Таким образом, присутствовали рентгенологические признаки левосторонней полисегментарной пневмонии, что мы можем видеть в прямой проекции. Обратите внимание, зона инфильтрации слева в проекции язычковых сегментов и в боковой проекции.
Также пациентка при поступлении осмотрена отоларинголом, выявлен парез левой голосовой связки и рекомендовано уточнение его причин. В частности, парез левой голосовой связки обусловлен парезом левого гортанного нерва. Наиболее частыми причинами этого состояния являются нарушение мозгового кровообращения, которого у пациентки не было отмечено, новообразование левого легкого, туберкулез левого легкого. Однако не стоило исключать и все остальные причины, как, например, новообразования органов средостения. И в дальнейшем диагностическом поиске пациентке выполнена компьютерная томография грудной клетки. В данном режиме можно хорошо видеть поражение бронхов. Следует отметить, что пациентка на протяжении более чем 20 лет курит, индекс курящего человека у нее – 240. На данном слайде можем наблюдать: красными стрелками указано поражение бронхов и формирование в том числе и мешотчатого бронхоэктаза, больше видного справа. В данном режиме хорошо визуализируется пищевод, в частности, утолщение его (…) (00:14:48) уже в верхних отделах. Данный срез демонстрирует средний отдел пищевода. Здесь мы не видим просвета пищевода, и также определяется значительная конгломерация трахеобронхиальных лимфоузлов и пищеводных лимфоузлов, представляющих собой определенный единый конгломерат, и в том числе мы видим его сдавление стенок левого главного бронха.
Также в рамках диагностического поиска с учетом того, что просвет пищевода не определялся на уровне его конца верхней и начала средней трети на снимке выполненном ЭГДС, (…) (00:15:23) определялся парез левой половины гортани и признаки стеноза верхней трети пищевода, полип шейного отдела пищевода. Проведена морфологическая оценка, и при гистологическом исследовании выявлены признаки аденокарциномы пищевода. Однако после проведения ЭГДС у пациентки наблюдалось резкое нарастание симптомов, таких, как дисфагия, пациентка не могла самостоятельно принимать пищу. И в дальнейшем для уточнения состояния пациентки выполнена также рентгенография пищевода, которая выполнялась с водорастворимым контрастом. Обратите внимание, какие данные нами получены. На уровне соприкосновения пищевода и трахеи, также это примерно чуть выше уровня ее раздвоения на главные бронхи, определялся пищеводно-трахеальный свищ, что являлось следствием прорастания опухоли. Таким образом, (…) (00:16:18), попадавшая в пищевод (…), проходила и в область трахеи и далее по бронхам, то есть определялось заполнение им правого и левого бронха в дальнейшем с распространением по бронхиальному дереву. Пациентке установлен клинический диагноз – плоскоклеточный рак пищевода Т4MnTx, пищеводно-трахеальный свищ, двухсторонняя полисегментарная аспирационная бронхопневмония, хронический обструктивный бронхит, стадия обострения, (…). И в отделении проводилась терапия: изначально цефтриаксон и клиндамицин, однако без выраженного эффекта, наблюдалось лишь незначительное снижение температуры. Далее терапия была изменена, и пациентка получала левофлоксацин, то есть леволет в дозировке 500 мг два раза. Следует отметить, что прием леволета привел к снижению температуры, однако, разумеется, все клинические признаки данного заболевания устранить не удалось. Пациентка продолжала чувствовать слабость, утомляемость, что было обусловлено основным заболеванием. И разумеется, проводилась дезинтоксикационная терапия. Таким образом, для дальнейшего лечения пациентка была направлена в отделение хирургии пищевода. В данном случае было применено только паллиативное лечение, в частности проводилось эндоскопическое шунтирование пищевода. Вот так выглядел вводимый пациентке стент. И на данном слайде представлено уже, как проводилось шунтирование пищевода у пациентки.
Таким образом, необходим рациональный выбор антибиотикотерапии при аспирационной пневмонии. Обратите внимание, что возможны различные режимы терапии различными антибиотиками, в том числе амоксициллин с клавулановой кислотой, а также амоксициллин/сульбактам и фторхинолоны, такие, как леволет. Возможен также прием цефалоспоринов третьего поколения, введение имипенема/циластатина или меронема и моксифлоксацина.
Однако в клинической практике мы можем столкнуться с неэффективностью начальной эмпирической антибиотикотерапии и внутрибольничной терапии. С чем же это может быть связано? Во-первых, неправильно установленный диагноз. Такие заболевания, как тромбоэмболия, легочное кровотечение и другие, перечисленные на данном слайде, могут (…) (00:18:41) возникновение внутрибольничной пневмонии. К другим причинам относятся неправильная оценка возбудителя, осложнения пневмонии, такие, как эмпиема и абсцесс, и собственно осложнения антибиотикотерапии, встречающиеся редко, такие, как аллергический брохиоло-альвеолит и антибиотик-ассоциированный колит.
И в заключении хотелось бы отметить что риск наличия устойчивых ко многим антибиотикам патогенов обуславливает необходимость раннего начала терапии эмпирическим способом с уже потом изменением этой терапии при получении данных анализов крови и мокроты. Также необходимо вводить пациентам указанные антибиотики в адекватных дозах. Спасибо за внимание.