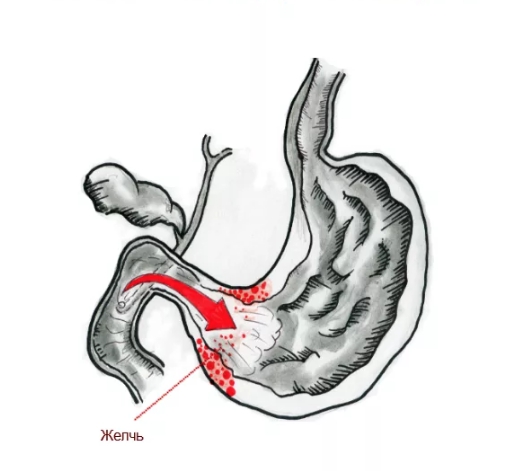
что означает признаки патологии пбс

Причин расстройства много:
Современная классификация функциональных расстройств по Римским критериям IV включает в себя:
Е. Расстройства желчного пузыря и сфинктера Одди
Е1а. Функциональное билиарное пузырное расстройство
Е1b. Функциональное расстройство билиарного сфинктера Одди
Е2.Функциональное расстройство панкреатического сфинктера Одди
Общие проявления функциональных нарушений со стороны желчевыводящих путей, согласно Римским критериям, должны включать приступы боли в правом подреберье и/или подложечной области в сочетании со всеми ниже перечисленными признаками:
• длительность эпизодов боли не менее 30 мин;
• повторение приступов с разными интервалами (не ежедневно);
• боль нарастает и приобретает характер устойчивой;
• боль имеет достаточную интенсивность, чтобы нарушить деятельность пациента или заставить его обратиться за срочной медицинской помощью;
• дефекация, прием антацидов или изменение положения тела не приводят к облегчению боли;
• исключены другие патологические процессы, которые могли бы объяснить появление данных симптомов.
Дополнительные, уточняющие, признаки:
• боль сочетается с тошнотой и рвотой;
• боль иррадиирует в спину или правую подлопаточную область;
• боль пробуждает пациента от ночного сна.
Ультразвуковое исследование помогает:
С помощью трансабдоминального УЗИ или динамической гепатобилисцинтиграфии (ГБСГ) можно оценить функцию сократимости желчного пузыря после провокации пробным завтраком или внутривенного введения холецистокинина. В норме после стимуляции холецистокинином объем желчного пузыря уменьшается на 40% и более. При этом необходимо тщательно оценить анамнез в отношении приема препаратов, влияющих на сократимость гладкомышечных волокон.
Если имеются подозрения на наличие мелких конкрементов (
Клиника: 09:00-20:00, Пн-Сб, кроме воскресенья
Приём анализов: 09:00-16:00, Пн-Пт, Субб 09:00-15:00, кроме воскресенья
Аптека: 10:00-21:00 Пн-Сб, кроме воскресенья
Актуальность проблемы
Дуодено-гастральный рефлюкс (ДГР) — одна из самых распространенных патологий верхних отделов желудочно-кишечного тракта, по данным разных источников, данное нарушение занимает 50-90% от всех заболеваний ЖКТ. Более того, за последние годы прослеживается рост количества заболевших. У пациентов с дуоденогастральным рефлюксом нередко также диагностируется хронический гастрит, в том числе рефлюкс-гастрит типа С, щелочной гастрит, язвенная болезнь желудка, функциональная диспепсия, грыжа пищеводного отверстия диафрагмы и ГЭРБ, пищевод Барретта, дуоденостаз, дисфункция сфинктера Одди, постхолецистэктомический синдром, рак желудка и целый ряд других заболеваний.
Следует знать, что ДГР способен привести к тяжелому гастриту и эзофагиту, стать причиной метаплазии желудка и пищевода, а также плоскоклеточного рака пищевода, который развивается на фоне метаплазии; это подтверждено клиническими исследованиями.
Таким образом, в результате патологического рефлюкса дуоденального содержимого в желудок течение многих органических и функциональных патологий ЖКТ может осложняться. Поэтому огромное значение должно уделяться своевременной диагностике, правильной клинической интерпретации и адекватной медикаментозной терапии.
При неэффективности консервативной коррекции показано хирургическое вмешательство, целью которого является укрепление пилорического жома, а также снижение количества забрасываемой желчи в желудок.
Есть данные о том, что на фоне ДГР желудка часто развиваются симптомы поражения системы дыхания, появляется синдром боли в грудной клетке, который не связан с коронарной патологией. Кроме того, у некоторых пациентов дуоденогастральный рефлюкс может вызвать рецидивирующий катаральный фарингит и пароксизмальный ларингоспазм. Однако у трети больных диагностируется «чистый» дуодено-гастральный рефлюкс, в этом случае можно говорить об изолированном диагнозе.
Причины дуодено-гастрального рефлюкса
Патогенетический механизм развития осложнений при ДГР
Желчь в составе рефлюксата при патологическом дуодено-гастральном рефлюксе ретроградно поступает из ДПК в органы, расположенные выше — желудок с пищеводом. Желчные кислоты, трипсин, лизолецитин — составляющие дуоденального содержимого — повреждают слизистую оболочку. Наиболее агрессивным действием при забросе дуоденального содержимого обладают желчные кислоты. Сегодня уже доказано, что при кислом рН среды лизолецитин и конъюгированные желчные кислоты (прежде всего тауриновые конъюгаты) сильнее повреждают слизистую желудка и пищевода, что определяет синергизм этих компонентов с соляной кислотой в развитии эзофагита и гастрита.
Неконъюгированные желчные кислоты и трипсин обладают более токсичным действием при слабощелочном и нейтральном рН, повреждающий эффект при дуодено-гастральном рефлюксе увеличивается при медикаментозном подавлении кислого рефлюкса. Их токсичность большей частью вызвана ионизированной формой, благодаря чему кислоты легко проникают через слизистую пищевода и желудка. Исходя из этого вполне объяснимо отсутствие адекватного ответа у 15-20% пациентов при монотерапии антисекреторными препаратами, если не будет учтен имеющийся дуодено-гастральный рефлюкс.
В результате действия на слизистую желудка желчных кислот, содержащихся в желчи, в течение длительного времени возникают изменения поверхностного эпителия желудка дистрофического и некробиотического характера, что ведет к развитию рефлюксгастрита — гастрита С. При имеющейся инфекции Нelicobacter pylori повреждающее действие рефлюксата на слизистую желудка возрастает. При наличии ДГР происходит заброс агрессивного содержимого в вышележащие отделы, что становится причиной нарушений в работе пищеварительной системы, воздействию подвергается мембранное и полостное пищеварение, возможность всасывания пищевых ингредиентов с микроэлементами и витаминами, изменяется водный баланс.
Признаком негативного воздействия ДГР являются признаки атрофии, метаплазии и дисплазии, это представляет опасность из-за риска развития рака желудка или пищевода. Кроме того, желчь в сочетании с панкреатическим соком из-за своей агрессивности разрушающе действует на слизистый барьер в желудке, при этом обратная диффузия водородных ионов усиливается. В результате этих процессов возникают эрозивные и язвенные поражения слизистой оболочки желудка.
Клинические проявления и диагностика дуодено-гастрального рефлюкса
Для ДГР характерно преобладание диспептических проявлений, пациента беспокоит отрыжка кислым содержимым или воздухом, изжога, тошнота, возможна рвота желчью, также появляется горечь во рту, которая не исчезает и даже усиливается при приеме ингибиторов протонной помпы.
Периодические боли в животе чаще схваткообразного характера, они могут возникать вследствие стресса или физической нагрузки.
Чаще дуоденогастральный рефлюкс сочетается с другими заболеваниями ЖКТ, в первую очередь с язвой желудка и ДПК, ГПОД, хроническим холециститом, панкреатитом и др. Соответственно, это отражается на симптоматике рефлюкса, существенно ее маскируя. В «чистом» виде ДГР появляется не так часто.
Дуодено-гастральный рефлюкс, в отличие от «классического» — желудочно-пищеводного рефлюкса кислой природы с изжогой, дисфагией и регургитацией — сопровождается не столь яркими клиническими проявлениями, но чаще проявляются признаки диспепсии. Кроме того, больных беспокоит боль в эпигастральной области, которая становится сильнее после приема пищи.
Диагностика основывается на результатах инструментальных методов обследования.
Лечение дуодено-гастрального рефлюкса
Консервативное лечение ДГР желудка отличается сложностью, целью терапии является нейтрализация агрессивного воздействия дуоденального содержимого на слизистую желудка и пищевода. Также в задачи лечения входит нормализация пропульсивной способности пищеварительного тракта. Назначения включают прокинетики, антациды, сорбенты, препараты урсодезоксихолевой кислоты (УДХК). При желчном рефлюксе терапия сочетается с базисным лечением основного заболевания. При этом огромное значение уделяется соблюдению диеты.
Медикаменты, используемые для устранения ДГР и восстановления моторики ЖКТ:
Следует учесть, что эритромицин в качестве прокинетика не рекомендован из-за побочных эффектов, цизаприд — не показан в клинической практике из-за вероятности нарушения сердечной проводимости, тегасерод — увеличивает вероятность инфаркта миокарда.
Фармакологическое действие домперидона (D2 антагонист) и метоклопрамида (5 НТ4 агонист и D2 антагонист) связано с блокадой рецепторов дофамина, антагонисты которых вызывают повышение тонуса нижнего сфинктера пищевода, увеличивают сократительную функцию желудка, а также препятствуют релаксации. Кроме того, благодаря антагонистам дофаминовых рецепторов улучшаются эвакуаторная способность желудка и антродуоденальная координация, что способствует устранению дуодено-гастрального рефлюкса.
Важно учесть, что клинические проявления рефлюкса с использованием медикаментозных препаратов уменьшаются, однако носят симптоматический характер. Добиться хороших результатов можно только при функциональных нарушениях, которые привели к ДГР. В остальных случаях консервативная терапия должна сочетаться с хирургическим лечением, способным устранить причину рефлюкса и укрепить пилорический клапан.
Хирургическое лечение дуодено-гастрального рефлюкса
При неэффективности консервативной терапии рекомендовано оперативное лечение, операция при этом проводится в нескольких направлениях:
При всех вышеперечисленных методиках используется лапароскопический доступ — через несколько (3-4) проколов на брюшной стенке.
Техника лапароскопической пилоропликации для уменьшения дуодено-гастрального рефлюкса
Прежде всего проводится ревизия пилородуодальной зоны, и оценивается выраженность спаечного процесса в зоне луковицы ДПК и привратника. Затем необходимо осмотреть связку Трейца, в случае необходимости она пересекается, тем самым улучшается прохождение пищи по двенадцатиперстной кишке. После ее мобилизации по Кохеру, что сделает ее более подвижной и снизит напряжение, накладываются швы в области привратника, что служит для профилактики несостоятельности.
Для пилоропликации поочередно накладываются серозно-мышечные швы симметрично к осе привратника, благодаря подобной методике передняя стенка луковицы ДПК сдвигается в проксимальном направлении, передняя полуокружность привратника погружается в просвет луковицы ДПК. Обычно четырех швов достаточно. Созданный антирефлюксный механизм способен препятствовать ДГР, не нарушая при этом эвакуации из желудка.
При необходимости проводится коррекция ГПОД или выполняется вмешательство на билиарном тракте. Следует помнить, что при лапароскопии возможно выполнение нескольких симультанных операций при наличии патологий в брюшной полости, малого таза или в забрюшинном пространстве, требующих оперативного лечения (киста почки, яичника, нефроптоз, миома и др.).
К настоящему времени нашими специалистами проведено более чем 600 оперативных вмешательств по поводу ГПОД и рефлюкс-эзофагита, а также связанных с хроническим нарушением дуоденальной проходимости. Накопленный опыт обобщен в 4-х монографиях: «Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии», «Грыжи пищеводного отверстия диафрагмы», «Ручной шов в эндоскопической хирургии» и «Технология дозированного лигирующего– электротермического воздействия на этапах лапароскопий». Кроме того, информация опубликована в многочисленных научных публикациях в разных профессиональных рецензируемых научных изданиях — российских и зарубежных.
После вмешательства на коже живота останется лишь несколько разрезов, длина которых не превышает 10 мм. Уже в день операции пациенты могут вставать, разрешается пить, на следующий день можно принимать теплую пищу в жидком виде. Клинику можно покинуть на 1-3 день — возможность выписки зависит от тяжести состояния. Но уже спустя 2-3 недели человек может вернуться к привычному образу жизни. Соблюдение строгой диеты необходимо в ближайшие два месяца, более мягкая разрешена через полгода после вмешательства. В дальнейшем человек, перенесший операцию, может обходится без медикаментов и не нуждается в строгом соблюдении диеты.
По желанию наши пациенты могут перед оперативным лечением пройти полное обследование, по результатам которого будет подобрана оптимальная тактика лечения и метод хирургического вмешательства.
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Первичный боковой склероз
1. Общие сведения
В общественном сознании слово «склероз» ассоциируется почти исключительно со слабой памятью; причинно-следственная связь действительно имеется, хотя и не прямая. В строгом медицинском понимании термин «склероз» означает процесс дегенерации какой-либо функциональной, специализированной ткани (сосудистых стенок, паренхимы легких, печени, простаты и пр.), т.е. ее перерождения в более плотную и объемную соединительную (рубцовую) ткань. Для обозначения относительно слабого склеротического процесса нередко употребляется очень близкий синоним «фиброз»; тотальные катастрофические варианты называют «циррозом». Сути, однако, это не меняет: склероз любого типа приводит к тому, что пораженный орган или целая система все хуже справляется со своими природными функциями и постепенно превращается, фактически, в бесполезный придаток.
Как известно, нейронная ткань центральной (головной и спинной мозг) и периферической нервной системы выполняет в организме ключевые аналитические, контрольные и регуляторные функции. Будучи эволюционно молодой (особенно это касается неокортекса, «новой коры» головного мозга), нейронная ткань является высокоорганизованной живой материей и отличается сложнейшей структурой перекрестных взаимосвязей. Любой нейродегенеративный или атрофический процесс (атрофия – уменьшение в объеме, «исчезновение» ткани вследствие прекращения ее питания) представляет собой патологию серьезную, тяжелую и, как правило, прогностически неблагоприятную. Почти все заболевания этой группы, к счастью, достаточно редки; многие из них носят наследственный характер.
Отдельную подгруппу образуют процессы т.н. нейромышечной дегенерации, поражающие преимущественно моторные (двигательные) нейроны. Трагическая и героическая судьба выдающегося физика С.Хокинга сделала широко известным, в частности, боковой амиотрофический склероз (БАС). Действительно, на долю этого диагноза приходится до 80% всех случаев нейромышечной дегенерации, далее идут прогрессирующие бульбарный паралич (ок. 10%) и мышечная атрофия (ок. 8%). И лишь 2% приходится на т.н. первичный боковой (латеральный) склероз (ПБС; иногда можно встретить также аббревиатуры ПЛС или PLS). Учитывая редкость нейродегенеративных процессов вообще, ПБС считается исключительно редким заболеванием. Впрочем, статистические данные о частоте встречаемости недостаточны.
2. Причины
Триггерные (запускающие) факторы ПБС, как и факторы риска, на сегодняшний день в точности не установлены. В частности, предпринимаемые попытки связать заболеваемость первичным боковым склерозом с генетическим, семейным анамнезом также пока не приносят достаточно достоверных и аргументированных результатов.
3. Симптоматика, диагностика
Специфическим отличием ПБС от других аналогичных нейродегенеративных процессов является исключительное поражение центральных (корковых) моторных нейронов при сохранности периферических. При ПБС не наблюдаются мышечная атрофия, выпадение чувствительности и некоторые другие расстройства, присущие заболеваниям близкой природы.
Первичный боковой склероз начинается обычно в зрелом возрасте (интервал 40-50 лет) и манифестирует мышечной ригидностью (жесткостью, неконтролируемым напряжением), нарушениями речи и пищевого акта (жевание, глотание). Нарушаются координация произвольных движений, походка, мелкая пальцевая моторика (напр., почерк); возможна аффективная неустойчивость и неадекватность (приступы смеха или плача, не соответствующие ситуации), в редких случаях – сфинктерная дисфункция. Заболевание неуклонно прогрессирует, приводя в итоге к т.н. спастическому параличу с невозможностью самостоятельного приема пищи и, вообще, самообслуживания.
ПБС считается заболеванием со значительно менее злокачественным течением, чем при боковом амиотрофическом или прогрессирующем бульбарном склерозе, прогрессирующей мышечной атрофии. Средняя продолжительность жизни после манифестации симптоматики ПБС составляет, по некоторым оценкам, до 10 лет и более. Однако встречаются и значительно более быстрые темпы нарастания двигательной несостоятельности.
Вообще, неточность и противоречивость медико-статистических данных, накопленных в отношении ПБС, во многом объясняется значительными трудностями диагностики и отсутствием каких-либо узконаправленных методов подтверждающего и дифференцирующего обследования. Выраженное сходство симптоматики, особенно на ранних стадиях, приводит к ошибочной диагностике БАС, демиелинизирующих заболеваний, вирусной миелопатии и пр., что негативно отражается на точности эпидемиологической статистики и по ПБС, и по неверно диагностированным заболеваниям.
Необходимо тщательное изучение анамнеза, специфики клинической картины, динамики прогрессирования нейромышечных нарушений. Назначаются МРТ и электронейромиографические исследования; функциональное состояние внутренних органов, могущих страдать при ПБС, контролируется лабораторными клиническими анализами.
4. Лечение
Этиопатогенетическое и, вообще, сколько-нибудь эффективное лечение к настоящему времени не разработано. Проводится паллиативная (симптоматическая) терапия, включая медикаментозные средства укрепления мышц, физиотерапевтические процедуры, ЛФК. С определенного момента больные нуждаются в социальном обеспечении, постоянном обслуживающем уходе и опеке.
Что означает признаки патологии пбс
В настоящее время все более весомое значение в решении сложных задач дифференциальной диагностики заболеваний панкреатобилиарной системы отводится эндоскопической ультрасонографии (ЭУС, EUS). С развитием медицинских технологий появилась перспектива внедрения в клиническую практику новых методик, выполняемых при эндоскопическом ультразвуковом исследовании, таких как контрастное усиление (CH-EUS). Указанная методика значительно расширит возможности дифференциальной диагностики заболеваний панкреатобилиарной системы. На сегодняшний день актуальной задачей является оценка диагностической точности и определение места контрастного усиления в диагностическом алгоритме обследования пациентов с заболеваниями поджелудочной железы.
Приводим клиническое наблюдение пациентки с образованием общего желчного протока, при котором использование CH-EUS определении тактики лечения.
Ключевые слова: эндоскопическая ультрасонография, контрастное усиление, образование общего желчного протока, тубулярно-ворсинчатая аденома.
Введение
В настоящее время все более весомое значение в диагностике заболеваний панкреатобилиарной системы (ПБС) отводится эндоскопической ультрасонографии. С развитием медицинских технологий появилась перспектива внедрения в клиническую практику новых методик, выполняемых при эндоскопическом ультразвуковом исследовании, таких как контрастное усиление. Указанная методика значительно расширяет возможности дифференциальной диагностики заболеваний ПБС [1, 2, 3].
По данным европейских и японских исследователей, эндоскопическая ультрасонография с контрастированием является принципиально новым методом эндосонографической диагностики, позволяющим произвести качественный и количественный анализ степени васкуляризации исследуемого объекта, что способствует объективной диагностике непосредственно во время эндоскопического ультразвукового исследования [4, 5, 6, 7].
Практическое использование контрастов для усиления эхо-сигнала началось в 1982 году в эхокардиографии [8]. В 1990 году появилось первое поколение ультразвуковых аппаратов с контрастным усилением для исследования брюшной полости [9]. Первые положительные результаты использования контраста при УЗИ печени дали начало активного применения этой технологии для других паренхиматозных органов [10].
Газовые пузырьки контрастного вещества первого поколения не были достаточно устойчивыми для непрерывного ультразвукового сканирования. В 2001–2002 гг. было введено в использование новое поколение контрастных веществ на основе высокоплотных газов (Sonovue и др.), которые не выходят за пределы кровеносного русла, а их распределение в организме полностью совпадает с распределением эритроцитов [11]. В последующем на основе биополимеров (Sonovist) были разработаны препараты третьего поколения, состоящие из заполненных газом микросфер, средний диаметр которых составляет 1 мкм. Оболочка микропузырька представляет собой тончайший слой саморазрушающегося полимера. Препарат стабилен в течение нескольких часов и избирательно накапливается в печени и селезенке.
Поскольку при обычной частоте ультразвуковой волны разрушение микропузырьков происходило очень быстро, производители ультразвуковой аппаратуры предусмотрели специальный режим получения изображений при низком механическом индексе (МИ) для использования контрастного вещества [12]. Этот режим позволил поддерживать колебания микропузырьков и визуализировать их в паренхиматозной ткани в режиме реального времени. Благодаря возможности непрерывного ультразвукового сканирования в период притока контрастного вещества и его распределения в тканях оценивается динамика контрастного усиления.
Первый опыт CH-EUS с использованием нового линейного прототипа эхоэндоскопа сообщили Kitano М. и соавт. [13]. Первоначально они проводили эксперименты на животных моделях, затем на двух пациентах, один из которых с раком поджелудочной железы, а другой с гастроинтестинальной стромальной опухолью. Исследователи сделали вывод о возможной роли CH-EUS при исследовании некоторых заболеваний пищеварительного тракта. Далее те же авторы продолжили исследование, чтобы оценить потенциал CH-EUS в клиническом применении [14]. В общей сложности были проанализированы результаты обследования 104 пациентов. После чего сделан вывод, что СН-EUS является перспективным неинвазивным методом для оценки перфузии и микроциркуляции исследуемого образования и играет важную роль в дифференциальной диагностике заболеваний панкреатобилиарной системы.
На данный момент в России в качестве контрастного препарата используется Sonovue, который был лицензирован в 2013 году, и с тех пор отечественные специалисты ультразвуковой диагностики и эндосонографии накапливают собственный опыт применения данного препарата при различных заболеваниях панреатобилиарной системы и желудочно-кишечного тракта. Sonovue содержит микропузырьки высокоплотного газа гексафторида серы, который является инертным веществом и не имеет фармакологического действия. Физический эффект состоит во взаимодействии микропузырьков и ультразвуковых волн, что приводят к появлению эхо-сигнала (контрастное усиление). Препарат не нарушает функцию щитовидной железы, не обладает нефротоксичностью и может применяться независимо от степени снижения функции почек пациента. Sonovue контрастирует исключительно сосуды и быстро выводится из системы кровообращения с выдыхаемым воздухом.
В Московском клиническом научном центре имени А. С. Логинова с 2016 года накапливается опыт использования контрастного усиления под контролем ЭУС. Данный метод применяется при неинформативности других методов исследования и при сложности постановки диагноза при проведении ЭУС.
В данной статье приводится пример использования контрастного усиления при проведении эндоскопической ультрасонографии в дифференциальной диагностике заболевания общего желчного протока.
Клинические наблюдения
Пациентка К., 70 лет
Поступила В МКНЦ с жалобами на желтуху, кожный зуд. Анамнез заболевания: считает себя больной с января 2017 года, когда отметила снижение веса на 22 кг за последние три месяца, пожелтение кожных покровов. Обратилась в поликлинику по месту жительства, обследована, выявлено повышение уровня билирубина до 40 мкмоль/л (прямой – 36,5). На УЗИ брюшной полости от 21.02.2017 г. – расширение внутри и внепеченочных желчных протоков, эхогенное содержимое в общем желчном протоке, увеличение размеров головки поджелудочной железы.
С клиникой механической желтухи пациентка была госпитализирована в отделение высокотехнологичной хирургии и хирургической эндоскопии Московского клинического научного центра имени А. С. Логинова для обследования и определения тактики лечения.
В биохимическом анализе крови отмечалось повышение уровня следующих показателей: АЛТ 40,8 Ед/л, АСТ 55,5 Ед/л, билирубин общий 158,0 мкмоль/л (прямой – 82,0 мкмоль/л, непрямой – 76,0 мкмоль/л), глюкоза 10,17 мкмоль/л, гамма-глутамилтрансфераза 159 Ед/л, щелочная фосфатаза 158,0 Ед/л. В иммунологическом исследовании отмечалось повышение CA 19–9 до 35,6 Ед/мл.
Ультразвуковое исследование органов брюшной полости: желчные протоки расширены в обеих долях (сегментарные до 4–6 мм, долевые до 10–11 мм), общий желчный проток расширен до 18 мм, в его терминальном отделе определяются гипоэхогенное неоднородные содержимое, на уровне головки поджелудочной железы – полностью обтурирующие ОЖП, неравномерно суживая внутренний его просвет на протяжении не менее 50 мм.
Заключение: билиарный сладж? Образование терминального отдела холедоха? Выраженная билиарная гипертензия.
Мультиспиральная компьютерная томография органов брюшной полости, в/в контрастирование: печень в размерах увеличена (256 х 124 х 185 мм), с ровными четкими контурами. Плотность паренхимы 40 ед.Н, на этом фоне сосудистый рисунок определяется. При нативном сканировании структура паренхимы печени гомогенная. При контрастировании – гипо- и гиперденсных образований не выявляется, сосудистая система прослеживается на всем протяжении. Ширина ствола воротной вены 13 мм. Элементы ворот печени дифференцированы.
Внутри- и внепеченочные желчные протоки расширены: сегментарные до 4 мм, общий печеночный проток до 16 мм. Определяется образование общего желчного протока на уровне панкреатического/ретродуоденального отдела до впадения пузырного протока в виде внутрипросветной изоденсной структуры протяженностью до 25 мм и общей толщиной до 20 мм. Плотность образования 34–40 ед Н, накапливает препарат в АФ до 52 ед. Н, в ВФ до 67 ед. Н, в ОФ 53 ед. Н. По переднему контуру образования холедоха проходит правая долевая печеночная артерия. Ширина общего желчного протока в дистальном отделе до 9 мм. Лимфоузлы: по ходу гепатодуоденальной связки до 10 х 24 мм, парааортальные и аортокавальные до 5 мм. Определяется парафатеральный дивертикул диаметром 9 мм, содержимое дивертикула – газ.
Заключение: КТ картина образования средней-нижней трети общего желчного протока (c-r? сладж?) с расширением внутри- и внепеченочных билиарных протоков. Регионарная лимфаденопатия. Парафатеральный дивертикул.
Эндоскопическая ультрасонография с контрастным усилением: внутрипеченочные желчные протоки немного расширены. Гепатикохоледох в проксимальном отделе до 18 мм, стенки немного утолщены, в просвете гиперэхогенная взвесь. От уровня пузырного протока стенки общего желчного протока ассиметрично утолщены за счет папиллярных разрастаний внутрипротоково стелящейся опухоли и наличия неоднородного содержимого (рис. 1). В режиме ЦДК определяются сигналы. Преампулярная и интраампулярная части протока имеет анэхогенный просвет, стенки немного утолщены.
БДС округлой формы, средней эхогенности, размерами до 10 мм, в проекции БДС диаметр ОЖП до 1,5 мм, ГПП – до 1,0 мм. Парапапиллярно определяется дивертикул до 1,0 см. По ходу гепатодуоденальной связки лимфатический узел до 14х11мм.
Поджелудочная железа: эхогенность паренхимы понижена, структура неоднородная. ГПП в головке до 3,0 мм, в теле 2,0 мм, ход прямой, просвет свободный.
Для верификации кистозного содержимого необходимо проведение контрастного усиления. При введении Sonovue в раннюю фазу (10–30 с после в/в инъекции) отмечалось активное накопление контраста образованием (гиперусиление), которое сохранялось и позднюю фазу (31–180 с после в/в инъекции) с последующим медленным вымыванием контрастного вещества (рис. 2). Накопление контраста было усиленное и равномерное, что характерно для доброкачественного характера образования.
Заключение: сонографические признаки «стелящейся опухоли» общего желчного протока (внутрипротоковая папиллярная неоплазия желчного протока?). Парафатериальный дивертикул. Увеличение лимфатических узлов по ходу гепатодуоденальной связки. Диффузные изменения поджелудочной железы
Магнитно-резонансная холангиография: внутрипеченочные желчные протоки умеренно расширены, долевые до 6 мм, не дифференцируются. Конфлюенс обычного типа. Гепатикохоледох до 15 мм, в просвете его имеются множественные пристеночные структуры с признаками ограничения диффузии. Желчный пузырь сокращен.
Заключение: образование общего желчного протока? Лимфаденопатия лимфатических узлов гепатодуоденальной связки.
На основании полученных данных пациентке поставлен диагноз: «опухоль общего желчного протока, TXNXM0». Принято решение выполнить оперативное вмешательство в объеме лапароскопической резекции внепеченочных желчных протоков и формирование билиодигестивного соустья по Ру.
Оперативное вмешательство: лапароскопическая резекция внепеченочных желчных протоков; формирование билиодигестивного соустья по Ру; дренирование брюшной полости (интраоперационно: с помощью УЗ-скальпеля произведена мобилизация общего печеночного и общего желчного протока, желчного пузыря «от дна»). При инструментальной пальпации выявлено мягкотканое образование холедоха, распространяющееся на ретродуоденальную часть. Произведена мобилизация холедоха дистально до неизмененных тканей протока. О перевязан нитью пролен 1–0, отсечен холодными ножницами. Из просвета поступает слизеобразное содержимое. Тотчас выше впадения пузырного протока пересечен общий печеночный проток. Препарат извлечен (рис. 3).
Гистологическое исследование операционного материала: стенка общего желчного протока представлена грубоволокнистой соединительной тканью, определяется рост тубулярных и ворсинчатых структур с полной кишечной метаплазией, инвазии в мышечный слой стенки не наблюдается, строма отечная (рис. 4). В дистальном крае резекции элементов опухолевого роста не обнаружено.
Заключение: морфологическая картина соответствует тубуло-ворсинчатой аденоме общего желчного протока.
Заключение
Внутрипротоковая папиллярная неоплазия желчного протока (Intraductal papillary neoplasm of the bile duct – IPNB) является редко встречающейся опухолью, которая недавно была классифицирована как отдельная группа заболеваний [15]. IPNB, согласно классификации, включает аденому, карциному in-situ и инвазивную карциному. Опухоль может развиваться в любой части желчных протоков и, как правило, характеризуется экзофитным ростом [16]. В большинстве случаев IPNB наблюдается расширение желчных протоков и в трети случаев сопровождается повышенным муцинобразованием, что может вызвать холангит или обструктивную желтуху [17]. IPNB является эквивалентом сходной патологии панкреатических протоков – внутрипротоковой папиллярной муцинозной неоплазии поджелудочной железы (intraductal papillary mucinous neoplasm of the pancreas – IPMN-P) [4].
Таким образом, учитывая наличие роста в стенке слизистой общего желчного протока тубулярных и ворсинчатых структур без обнаружения атипии, данное образование было расценено как тубуло-ворсинчатая аденома общего желчного протока.
В представленном клиническом примере контрастное усиление под контролем эндосонографии позволило подтвердить тканевую структуру выявленного образования, предположить его доброкачественность и принять решение о виде оперативного вмешательства с целью устранения выраженной билиарной гипертензии.
Литература
Seicean A., Mosteanu O., Seicean R. Maximizing the endosonography: The role of contrast harmonics, elastography and confocal endomicroscopy. // World journal of gastroenterology. – 2017. – Jan 7. – №23 (1). – Р. 25–41.
Alvarez-Sánchez M. V., Napoléon B. Contrast-enhanced harmonic endoscopic ultrasound imaging basic principles, present situation and future perspectives. // World journal of gastroenterology. – 2014. – November. – №14; 20 (42): 15549–15563.
Napoleon B., Alvarez-Sanchez M. V., Gincoul R., Pujol B., Lefort C., Lepilliez V., Labadie M., Souquet J. C., Queneau P. E., Scoazec J. Y., Chayvialle J. A., Ponchon T. Contrast-enhanced harmonic endoscopic ultrasound in solid lesions of the pancreas: results of a pilot study. // Endoscopy. – 2010. – Jul. – №42 (7): 564–70.
Figueiredo F. A., da Silva P. M., Monges G., Bories E., Pesenti C., Caillol F., Delpero J. R., Giovannini M. Yield of Contrast-Enhanced Power Doppler Endoscopic Ultrasonography and Strain Ratio Obtained by EUS-Elastography in the Diagnosis of Focal Pancreatic Solid Lesions. // Endoscopic ultrasound. – 2012. – Oct. – №1 (3): 143–9.
Kitano M., Kamata K., Imai H., Miyata T., Yasukawa S., Yanagisawa A., Kudo M. Contrast-enhanced harmonic endoscopic ultrasonography for pancreatobiliary diseases. // Digestive Endoscopy. – 2015. – Apr. – № 27. Suppl 1:60–7.
Săftoiu A., Vilmann P., Dietrich C. F., Iglesias-Garcia J., Hocke M., Seicean A., Ignee A., Hassan H., Streba C. T., Ioncică A. M., Gheonea D. I., Ciurea T. Quantitative contrast-enhanced harmonic EUS in differential diagnosis of focal pancreatic masses. // Gastrointestinal Endoscopy. – 2015. – Jul. – №82 (1). – Р. 59–69.
Gincul R., Palazzo M., Pujol B., Tubach F., Palazzo L., Lefort C., Fumex F., Lombard A., Ribeiro D., Fabre M., Hervieu V., Labadie M., Ponchon T., Napoléon B. Contrast-harmonic endoscopic ultrasound for the diagnosis of pancreatic adenocarcinoma: a prospective multicenter trial. // Endoscopy. – 2014. – May. – №46 (5): 373–9.
Armstrong W. F., Mueller T. M., Kinney E. L. Assessment of myocardial perfusion abnormalities with contrast-enhanced two-dimensional echocardiography. // Circulation. – 1982. – №66 (1): 166–17.
Fritzsch T., Hilmann J., Kämpfe M., Müller N., Schöbel C., Siegert J. SH U 508, a transpulmonary echocontrast agent. // Investigative Radiology. – 1990. – №25 (1). – Р. 160–161.
Angeli E., Carpanelli R., Crespi G., Zanello A., Sironi S., Del Maschio A. Efficacy of SH U 508 A (Levovist) in color Doppler ultrasonography of hepatocellular carcinoma vascularization. // Radiologia Medica. – 1994. – №87 (5, supplement 1): 24–31.
Arditi M., Brenier T., Schneider M. Preliminary study in differential contrast echography. // Ultrasound in Medicine and Biology. – 1997. – №23 (8). – Р. 1185–1194.
Bauer A., Solbiati L., Weissman N. Ultrasound imaging with SonoVue: low mechanical index real-time imaging. // Academic Radiology. – 2002. – №9 (2). – Р. 282–284.
Kitano M., Kudo M., Sakamoto H., Nakatani T., Maekawa K., Mizuguchi N., Ito Y., Miki M., Matsui U., von Schrenk T. Preliminary study of contrast-enhanced harmonic endosonography with second generation contrast agents. // Journal of Medical Ultrasonics. – 2008. – №35. – Р. 11–18.
Kitano M., Sakamoto H., Matsui U., Ito Y., Maekawa K., von Schrenck T., Kudo M. A novel perfusion imaging technique of the pancreas: contrast-enhanced harmonic EUS. // Gastrointestinal Endoscopy. – 2008. – Jan. – №67 (1): 141–50.
Zen Y., Fujii T., Itatsu K., Nakamura K., Minato H., Kasashima S. Biliary papillary tumors share pathological features with intraductal papillary mucinous neoplasm of the pancreas. // Hepatology (Baltimore, Md). – 2006. – №44 (november (5)). – Р. 1333–1343.
Paik K. Y., Heo J. S., Choi S. H., Choi D. W. Intraductal papillary neoplasm of the bile ducts: the clinical features and surgical outcome of 25 cases. // J. Surg. Oncol. – 2008. – №97 (may (6)). – Р. 508–512.
Kubota K., Nakanuma Y., Kondo F., Hachiya H., Miyazaki M., Nagino M. Clinicopathological features and prognosis of mucin-producing bile duct tumor and mucinous cystic tumor of the liver: a multi-institutional study by the Japan Biliary Association. // J. Hepato-Biliary-Pancreatic Sci. – 2014. – №21 (march (3)). – Р. 176–185.
Gordon-Weeks A. N., Jones K., Harriss E., Smith A., Silva M. Systematic review and meta-analysis of Current Experience in Treating IPNB: clinical and pathological correlates. // Ann. Surg. – 2016. – №263 (аpril (4)). – Р. 656–663.