что означает усиление легочного рисунка на рентгене у ребенка
Что означает усиление легочного рисунка на рентгене
Проблемы в работе легочной системы являются частым показанием для проведения рентгенограммы. Очень часто после проведения такой процедуры, после получения снимка врач-рентгенолог сообщает об усиление легочного рисунка на пленке. Не стоит пугаться раньше времени, необходимо дождаться консультации и разъяснения лечащего врача.
Почему меняется легочный рисунок и когда это действительно опасно
Когда работа легких в норме, то на рентген-снимке четко определяется циркуляция крови по артериям и венам, нет никаких посторонних теней, рисунок четкий и понятный. Изменение легочного рисунка сигнализирует о протекании какого-то заболевания. Общее состояние больного может сильно не ухудшаться, но те или иные симптомы начинают проявляться.
В большинстве случаев усиление легочного рисунка на рентгене у взрослого не имеет каких-либо серьезных причин. Часто такое заключение врачи-рентгенологи пишут, основываясь на свой опыт, но стоить понимать что строение легочной системы у всех разное, а соответственно и работа легких на снимке визуализируется по-разному. Таким образом, если в описании снимка написано, что легочный рисунок усилен, то это простая перестраховка врача.
Нормальный легочный рисунок
Исключением является только, когда в описании к рентген-снимку врач-рентгенологуказал конкретную патология или заболевание. Пневмония, воспаление легких, туберкулез либо наличие новообразований могут быть причинами усиления легочного рисунка на рентгене. Такие серьезные и опасные заболевания требуют безотлагательного медицинского вмешательства. Исход их лечения зависит от квалификации лечащего врача и желания самого пациента.
Причины усиления легочного рисунка на рентгенограмме у детей
Иногда для постановки точного диагноза при плохом самочувствии, детям назначают проведение рентгенограммы. Получив рентген-снимок врач констатирует усиление легочного рисунка. Часто это свидетельствует о развитии бронхита или пневмонии у малыша. В таких случаях показана госпитализация и медикаментозное лечение.
Однако, усиление легочного рисунка на рентгене у ребенка не всегда говорит о какой-то патологии. Часто это связано с погрешностями в проведении рентгенографии. Ребенок мог двигаться, плакать либо отказаться задержать дыхание.
Основные преимущества рентгенологического исследования
Процедура рентгенографии занимает лидирующие позиции среди других методов диагностики уже не одно десятилетие. Главные преимущества такого исследования:
Таким образом, плюсов от проведения рентгенографии намного больше, чем недостатков. Отрицательные моменты, как правило, связаны с наличием противопоказаний, при которых рентгеновское обследование рекомендуется заменить более безопасным методом, например ультразвуковой диагностикой.
Итак, если при проведении рентген-обследования было выявлено усиление легочного рисунка следует исключить вероятность ошибки врача-рентгенолога и дождаться разъяснений лечащего врача. Только ведущий вас врач, знающий вашу историю болезни, может объяснить, что значит на рентгене усиление легочного рисунка в конкретном случае. Если ошибка исключена и все указывает на наличие серьезного заболевания, не стоит откладывать лечение и пренебрегать рекомендациями медработников.
Как на рентгене выглядит пневмония: очаговая, крупозная, вирусная, двусторонняя
Рентгеновское исследование при пневмонии
При подозрении на пневмонию рентгеновское исследование назначается обязательно. Рентген позволяет увидеть признаки пневмонии и тем самым подтвердить диагноз, а также выявить тип и стадию болезни. В отличие от других методов диагностики, при доказанной эффективности рентген более доступен. Однако, так как признаки пневмонии и других легочных заболеваний на рентгене похожи, данный тип исследования является лишь частью комплексной диагностики.
Что такое пневмония?
Пневмония, в народе называемая «воспалением легких», – это повреждение легочной ткани. В зависимости от стадии заболевания, она может поражать оболочку легкого и разные отделы, в том числе диафрагмальные плевры. Пневмония является очень опасным заболеванием, нередко приводящим к летальному исходу, поэтому при признаках болезни врачи назначают рентген.
Причины заболевания
В большинстве случаев пневмония возникает из-за попадания в орган вредоносных микроорганизмов: вирусов, бактерий, грибков. Заражение происходит воздушно-капельным путем. Еще один вид – эозинофильная пневмония – носит аллергический характер и требует срочного исследования с помощью рентгена. Гораздо реже пневмония бывает застойной, например при возникновении в результате длительного постельного режима. Также она может быть осложнением других заболеваний. Как выглядит пневмония на рентгене, во многом зависит от характера и стадии заболевания.
Признаки болезни
Симптомы пневмонии не заставляют себя долго ждать, выражаясь сухим или мокрым кашлем, температурой до 40 градусов. При мокром кашле врач обращает внимание на характер мокроты: «ржавая», кровяная с гноем, наличие или отсутствие запаха. Другими признаками пневмонии являются боли в грудной клетке, боку и даже животе – в данном случае рентген необходим для того, чтобы подтвердить расположение повреждений в легком.
Как делают рентгеновский снимок при пневмонии?
При пневмонии обычно делают рентген легких, вне зависимости от того, по какой причине возникло заболевание. Перед исследованием необходимо убрать все, что может исказить результаты: металлические предметы, украшения, длинные волосы и т. д. Рентген легких делают в вертикальном положении, предварительно раздевшись до пояса и встав перед аппаратом так, как скажет рентгенолог. По команде врача, пациент набирает в легкие воздух и задерживает дыхание, в это время аппарат делает снимок.
Как на рентгене выглядит пневмония?
Как выглядит пневмония на снимке рентгена, зависит от стадии заболевания и его характера. Однако в любом случае признаки пневмонии на рентгене видны как нарушения структурности легкого. Врачи обращают внимание на особенности легочного рисунка, корни легкого, плевру и расположение инфильтративных очагов. Светлые участки на снимке трактуются как безвоздушные.
Крупозная
Крупозная пневмония на рентгене характеризуется усилением легочного рисунка и утолщением корня, незначительным уплотнением плевры, а также сниженной воздушностью легкого. Снижение воздушности напрямую зависит от стадии болезни. Выглядит данное заболевание как среднее по интенсивности затенение. Крупозная пневмония является одной из самых опасных.
Очаговая
Как и при крупозной пневмонии, при очаговой на рентгене видно усиление легочного рисунка и утолщение корня, а также уплотнение плевры. Такая пневмония характеризуется очаговыми тенями разных размеров с нечеткими контурами. Также отмечается деформация легочного рисунка, которая очень хорошо видна на рентгене. Симптомы очаговой пневмонии на рентгене выявить сложно, поэтому диагностировать данное заболевание может только опытный врач.
Вирусная
К вирусной пневмонии относят атипичную. При усилении легочного рисунка и уплотнении плевры в данном случае корни легких не изменяются. Появление на рентгене очаговых теней в нижних и средних отделах легких при двусторонней вирусной пневмонии подтверждает диагноз. О стремительном развитии и опасности данной формы заболевания осведомлен весь мир, и это еще один аргумент в пользу того, чтобы исследовать признаки пневмонии на рентгене.
Противопоказания к проведению рентгена
Рентген нельзя делать беременным женщинам на любом сроке, а также детям до 15 лет. В ряде случаев препятствием к проведению исследования может быть состояние больного. Больной в лежачем положении не может пройти исследование из-за неспособности принять вертикальное состояние. При неадекватном состоянии, когда больной не может стоять неподвижно, признаки пневмонии на рентгене нельзя будет зафиксировать должным образом.
Как часто можно делать рентген при пневмонии?
Подтвержденный диагноз является показанием к регулярному рентгенологическому исследованию для контроля над течением болезни. Помогает ли назначенное врачом лечение, покажет, как выглядит на рентгене пневмония. В связи с этим многих пациентов беспокоит, насколько часто можно проводить эту процедуру без вреда для здоровья. После начала лечения, в зависимости от типа заболевания, рентген при пневмонии приходится делать через 6-10 дней. Если замечена положительная динамика, лечение продолжается так, как было начато. Пациент, который считается выздоравливающим, в дальнейшем проходит повторное исследование через 1, 3 и 6 месяцев. При благоприятном лечении больной получает незначительную дозу радиации, далекую от допустимых показателей. Это возможно, благодаря развитию медицинских технологий и мерам защиты в ходе процедуры.
Легочная гипертензия: взгляд детского пульмонолога
Опубликовано в журнале: «ПРАКТИКА ПЕДИАТРА»; июнь; 2016; стр. 10-15.
С.Э. Дьякова, к. м. н., в. н. с. отдела хронических воспалительных и аллергических болезней легких ОСП НИКИ педиатрии им. Ю.Е. Вельтищева
ГБОУ ВПО РНИМУ им.Н.И. Пирогова Минздрава России, г. Москва
Ключевые слова: легочная гипертензия, пульмонология, дети
Keywords: pulmonary hypertension, pulmonology, children
В практике детского пульмонолога пациенты с легочной гипертензией (ЛГ) встречаются относительно нечасто: по статистике, ЛГ имеют примерно 1,9 на 1000 рождающихся ежегодно детей, а распространенность легочной артериальной гипертензии составляет 15 случаев на 1 млн человек [5, 11, 18].
Хронические заболевания легких в 80-90% случаев являются причиной формирования хронического легочного сердца и сопровождаются развитием ЛГ у 30-50% больных. При отсутствии своевременной адекватной диагностики и лечения эта патология может быстро приводить к фатальному исходу. Установлено, что декомпенсированное хроническое легочное сердце в 30-37% случаев служит причиной смерти от недостаточности кровообращения и составляет 12,6% в структуре причин летальности от сердечно-сосудистых заболеваний. Причем многие причины ЛГ у детей значительно отличаются от таковых у взрослых пациентов [3, 5].
Известно, что малый круг кровообращения состоит из сосудистых элементов, которые находятся в анатомической и функциональной взаимосвязи. Разветвленная сеть артериовенозных анастомозов соединяет терминальные артериолы с легочными венами. В норме объем кровотока, минующего капилляры, невелик. Изменения тонуса стенки анастомозов обеспечивает расширение и сужение их просвета вплоть до полного закрытия. При повышении легочного артериального давления анастомозы, обеспечивая кровоток в обход капилляров, ограничивают этим дальнейшее повышение давления и предотвращают перегрузку давлением правого желудочка (ПЖ) [3, 6].
При этом малый круг кровообращения (МКК) осуществляет депонирование крови, обеспечение питанием респираторной ткани легких, реабсорбцию альвеолярной жидкости (дренажная функция) и нейтрализацию эмболов в венозной крови (фильтрационная функция), а также отвечает за транспортировку крови и газообмен.
В зависимости от локализации сопротивления кровотоку различают прекапиллярную, капиллярную и посткапиллярную ЛГ. Прекапиллярная ЛГ характеризуется нарастанием сопротивления в артериальном отделе МКК, что обусловлено падением парциального давления кислорода в альвеолах при обструктивных заболеваниях легких, системных васкулитах и тромбоэмболических осложнениях, а также при ограничении подвижности грудной клетки при кифосколиозе, ожирении и пневмофиброзе. Капиллярная ЛГ возникает при несоответствии объема кровотока и капиллярного русла. При заболеваниях легких эта форма гипертензии часто сочетается с прекапиллярной, поэтому условно объединяется с ней. Посткапиллярная ЛГ развивается при повышении давления в левом предсердии более 20 мм рт. ст. и наблюдается при митральных пороках и левожелудочковой недостаточности. Длительное повышение давления способствует развитию необратимых органических изменений сосудистого русла МКК, которые и становятся причиной стойкой и прогрессирующей ЛГ [3, 6].
Существующие современные международные рекомендации по диагностике и лечению ЛГ, созданные в 2009 году объединенной рабочей группой Европейского кардиологического (ESC) и Европейского респираторного обществ (ERS), одобрены различными авторитетными профессиональными врачебными Ассоциациями и дополнены в 2015 году экспертами Американской кардиологической ассоциации (AHA) и Американского общества специалистов в области торакальной медицины [1, 5, 11, 18, 20].
ЛГ представляет собой патофизиологическое явление, к которому может приводить целый ряд клинических состояний, в частности, она может осложнять большинство сердечно-сосудистых заболеваний и болезней дыхательной системы. Согласно классификации ЛГ 2008 года, выделяют пять основных типов ЛГ:
1. Легочная артериальная гипертензия (включающая два подтипа: веноокклюзивная болезнь легких и/или легочный капиллярный гемангиоматоз и персистирующая ЛГ у новорожденных).
2. ЛГ вследствие патологии левых отделов сердца.
3. ЛГ вследствие болезней легких и/или гипоксии.
4. Хроническая тромбоэмболическая ЛГ и прочие варианты обструкции легочной артерии.
5. ЛГ с неясными и/или многофакторными механизмами.
У детей наиболее часто встречается легочная артериальная гипертензия и ЛГ, ассоциированная с патологией дыхательной системы и/или гипоксией [1, 5].
Среди причин ЛГ, ассоциированной с патологией дыхательной системы и/или гипоксией, основными являются хронические обструктивные заболевания легких; к более редким этиологическим факторам ЛГ этого типа в детском возрасте относятся пороки развития бронхолегочной системы, интерстициальные заболевания легких, легочная патология со смешанными обструктивно-рестриктивными нарушениями, нарушения дыхания во время сна, альвеолярная гиповентиляция, высокогорная легочная гипертензия, легочная гипертензия вследствие хронических тромботических и/или эмболических заболеваний, а также системные заболевания с поражением легких (саркоидоз, гистиоцитоз легочных клеток Лангерганса, лимфангиоматоз, васкулиты).
Принципиально в развитии ЛГ можно выделить три стадии. На первой стадии увеличенное легочное давление является единственной гемодинамической аномалией: больные не имеют отчетливых симптомов заболевания, но может отмечаться одышка при физической нагрузке. На второй стадии при уменьшении сердечного выброса появляется развернутая клиническая симптоматика в виде гипоксемии, одышки, синкопальных состояний, при этом давление в ЛА сохраняется на стабильно высоком уровне. С появлением правожелудочковой недостаточности наступает третья стадия заболевания: несмотря на стабильно высокие значения легочного давления, резко падает сердечный выброс, появляются венозный застой и периферические отеки. Продолжительность каждой стадии может быть различной; течение ЛГ может быть острым и хроническим; быстро, умеренно и медленно прогрессирующим; крайне редко встречаются случаи спонтанного регресса заболевания.
Начальные признаки ЛГ при заболеваниях легких обычно маскируются проявлениями основного заболевания (приступный период бронхиальной астмы, спонтанный пневмоторакс, выраженный плевральный выпот и т. д.). Иначе протекает ЛГ при хронических обструктивных болезнях легких: ЛГ и вызванная ею патология сердца и недостаточность кровообращения занимают первое место среди осложнений этих заболеваний, определяют жизненный прогноз пациентов и эффективность их лечения.
Основной жалобой у детей с ЛГ бывает одышка. Именно поэтому нередко первым специалистом, к кому могут обращаться пациенты с ЛГ, является пульмонолог. В дебюте заболевания одышка возникает только при физической нагрузке, по мере прогрессирования заболевания одышка появляется в покое, иногда сопровождается приступами удушья. Чем выше давление в легочной артерии, тем ярче выражена одышка.
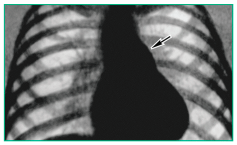
При рентгенографии органов грудной клетки у детей с ЛГ могут быть не только диагностированы заболевания легких, при которых характерна ЛГ (эмфизема легких, пневмосклероз, туберкулез, саркоидоз, пороки легких и т. д.), но и выявлены патогномоничные признаки ЛГ, такие как расширение корней легких, усиление легочного рисунка, общее или неравномерное повышение прозрачности легочных полей, интерстициальный отек, выбухание дуги ЛА по левому контуру, увеличение коэффициента Мура (процентное отношение поперечника дуги ЛА к половине диаметра грудной клетки на уровне диафрагмы (норма до 30%)), расширение нисходящей ветви правой ЛА (рис.). При этом индекс Мура и ширина правой ЛА коррелируют с высотой давления в ЛА и могут быть использованы в качестве критериев наличия и выраженности ЛГ. На ранних стадиях ЛГ до развития дилатации ПЖ размеры сердца могут не изменяться; по мере нарастания ЛГ и увеличения ПЖ на рентгенограмме грудной клетки в боковой проекции ретростернальное пространство выполняется тенью ПЖ. Еще большей информационной ценностью для верификации диагноза обладает компьютерная томография легких [1, 4, 6].
Рисунок
Повышение прозрачности легочной ткани, усиление легочного рисунка и выбухание дуги легочной артерии у ребенка 12 лет с ЛГ
При электрокардиографии ЛГ можно заподозрить по наличию признаков перегрузки и гипертрофии правых отделов сердца: отклонение электрической оси сердца вправо, перегрузка правого предсердия и правого желудочка, отрицательный зубец Т в грудных отведениях, транзиторная блокада правой ножки пучка Гиса [1, 3, 6].
Тем не менее, электрокардиография и рентгенография дают возможность лишь косвенно судить о наличии ЛГ. В течение длительного времени единственным методом исследования, позволявшим оценивать состояние правых отделов сердца, получать характеристики внутрисердечного кровотока и определять давление в правых отделах сердца и ЛА, была катетеризация правых отделов сердца и ЛА, которая на сегодняшний день продолжает использоваться для исключения кардиальных причин ЛГ (врожденные пороки сердца), определения основных параметров легочной и центральной гемодинамики, а также для подбора эффективных вазодилататоров. Однако, в силу инвазивности и высоких рисков осложнений, эта методика не может быть рекомендована для динамического наблюдения детей с ЛГ [11, 18].
Достоверно установлено, что показатели легочной гемодинамики при проведении ЭхоКГ сопоставимы с данными, полученными при катетеризации ЛА. В связи с этим всем младенцам с бронхолегочной дисплазией в анамнезе рекомендовано проведение эхокардиографического скрининга для исключения формирования ЛГ. При обследовании детей с ЛГ с помощью ЭхоКГ рекомендуется проведение теста с физической нагрузкой, который позволяет уточнять степень функциональных нарушений.
Немаловажным для дифференциальной диагностики ЛГ является определение газового состава крови, в частности, определение насыщения ее кислородом: снижение этого показателя наблюдается при сбросе крови справа налево, а также при ЛГ, сочетающейся с дыхательной недостаточностью (хронические обструктивные заболевания легких, массивная тромбоэмболия легочной артерии и т. д.) [1, 5, 11].
Исследование функции легких позволяет выявить вид и степень выраженности вентиляционных нарушений (обструктивные, рестриктивные смешанные). В целях дифференциальной диагностики, наряду со спирометрией, целесообразно проведение бодиплетизмографии и оценки диффузионной способности легких. У детей старше 6 лет для контроля переносимости нагрузок должна использоваться проба с 6-минутной ходьбой. Если ребенок относится к группе риска нарушений дыхания во сне, то в план его обследования должна включаться полисомнография.
Для верификации диагноза ЛГ в детской практике редко прибегают к открытой биопсии легких с последующим морфометрическим исследованием мелких сосудов, поскольку она сопряжена со значительными рисками и не обладает высокой информативностью в связи с неравномерным поражением сосудов легких.
Таким образом, диагностика ЛГ у детей предполагает проведение комплексного обследования с целью установления диагноза, оценки клинического класса и типа ЛГ, уровня давления в ЛА и оценки функционального и гемодинамического статуса пациентов с определением стадии заболевания.
У детей с хроническими бронхолегочными заболеваниями необходимо регулярное проведение комплексного кардиологического обследования (ЭКГ, ЭхоКГ) с целью диагностики патологии легочной гемодинамики и предупреждения формирования легочного сердца. Раннее выявление ЛГ позволяет начать своевременное лечение и предупредить развитие сердечной декомпенсации.
Основные подходы к лечению детей с ЛГ включают в себя ежедневные физические нагрузки по переносимости, что способствует улучшению качества жизни и уменьшению клинической симптоматики [16], а также профилактику инфекционных заболеваний (вакцинирование от гриппа и пневмококковой инфекции), исключение активного и пассивного курения. Наибольшее внимание должно быть уделено лечению основного заболевания, ликвидации гипоксии, снижению давления в малом круге кровообращения, профилактике дистрофической гипоксии миокарда и лечению правожелудочковой недостаточности [7].
Хотя гипоксия не является единственным этиологическим фактором ЛГ, однако развивающаяся гипоксемия у больных с хронической бронхолегочной патологией обусловливает необходимость применения кислорода в качестве терапевтического средства [21].
Тем не менее, специфической терапии ЛГ при хронической бронхолегочной патологии не разработано. В любом случае решение о назначении специфической терапии ЛГ у детей должно приниматься коллегиально, с учетом возрастных особенностей, тяжести течения и быстроты прогрессирования заболевания. В лечении больных с бронхиальной обструкцией, осложненной ЛГ, применение адреналина, норадреналина, эфедрина требует особой осторожности, так как они, помимо бронходилатирующего действия, вызывают гипертензивные реакции в малом круге кровообращения.
При неэффективности медикаментозного лечения проводится трансплантация легкого; в большинстве случаев для снижения давления в легочной артерии достаточно пересадки одного легкого. Двухлетняя выживаемость при трансплантации легкого составляет 60%, однако в отдаленные сроки у 50% больных развивается облитерирующий бронхиолит (проявление хронической реакции отторжения). На конечных стадиях высокой легочной гипертензии, особенно при сочетании с врожденными пороками сердца или кардиомиопатией, показана легочно-сердечная трансплантация; на начальных стадиях заболевания даже успешно выполненная операция не увеличивает продолжительность жизни таких больных [7].
Наибольшая эффективность лечения ЛГ у детей достигается в случае, если оно начато в ранний период болезни с применением средств, повышающих реактивность организма (лечебная физкультура, массаж, использование климатических факторов, иммуномодуляторов).
Комплексное лечение детей с ЛГ проводится непрерывно с соблюдением преемственности между стационаром, поликлиникой и санаторием-профилакторием; важность этого принципа вытекает из особенностей течения хронических бронхолегочных заболеваний, для которых и в фазе ремиссии необходима постоянная поддерживающая терапия.
Симптомы опухоли в легких — стадии и лечение
В большинстве случаев симптомы опухоли в легких, обусловленные раком, обнаруживаются при визите к доктору по причине плохого самочувствия. Однако около 5% опухолей может быть обнаружено случайно при рентгенограмме грудной клетки, проводимой согласно плановому обследованию или по какой-либо другой причине.
На ранних стадиях рака признаки опухоли в легких у детей обычно мало выражены, равно как и у взрослых. Иногда наблюдаются неопределенные симптомы общего характера, например усталость или общее недомогание, по которым сложно выявить причину. По ходу роста опухоль начинает вызывать появление симптомов, что обычно обусловлено проникновением раковых клеток в ткани легких и воздушных путей. На начальных этапах эти симптомы характеризуется неравномерным течением. Физические усилия могут провоцировать их или ухудшать.
Постепенно симптомы опухоли в легком усиливаются, увеличивается продолжительность их проявления. Отмечены случаи ложной диагностики инфекции в грудной клетке, при которых стандартное лечение антибиотиками малоэффективно, а последующее рентгенологическое обследование выявляет заболевание. Ниже перечислены наиболее важные и широко распространенные симптомы опухоли в легких, которые приведены в процессе снижения частоты встречаемости:
Многие эти симптомы вызываются патологическими состояниями или инфекциями грудной клетки, но некоторые (например, кровохарканье) являются основанием для незамедлительного обследования на предмет заболевания. Примерно у 2 пациентов из 5 среди первых признаков опухоли в легких отмечался кашель. Возникновение кашлевых проявлений может быть постоянным или переменчивым. Он зачастую начинается с обычной простуды или грудной инфекции, но продолжается задолго после ухода признаков простуды. По этой причине люди, испытывающие продолжительный кашель на протяжении нескольких недель, должны обращаться к врачу, чтобы выявить его причину.
Наиболее распространенные признаки
Кашель
Кашель вызывает стимулирование чувствительных нервных окончаний в выстилке дыхательных путей на любом участке от голосовых связок до бронхов. Кашель является рефлекторным действием, хотя его можно инициировать произвольно. При кашле давление в груди существенно повышается и внезапное отхождение воздуха при кашлевом рефлексе служит для прочистки воздушных путей и для освобождения выстилки воздушных путей от слизистого секрета.
Раздражитель, поражающий слизистую оболочку воздушных путей, воздействует на нервные окончания, что приводит к кашлю. Однако при этом кашель не может удалить первоисточник раздражения — рак, что приводит к стойким кашлевым явлениям. Любое кровотечение интенсивно раздражает выстилку бронхов и вызывает кровохарканье.
Приступы кашля отмечаются в моменты, когда раздражение усиливается и не проходит. Эти приступы могут быть настолько сильными, что могут приводить к перелому ребер, а также повреждать малые кровеносные сосуды легких. Кашель, вызываемый раком легких, не носит специфического характера, но наиболее часто он отмечается в ночное время дня или сразу после пробуждения. Со временем кашель приобретает периодический приступообразный характер на протяжении дня. Физическая нагрузка или усиление дыхания зачастую приводят к приступам кашля.
Симптомы опухоли в легких на ранних стадиях заболевания характеризуются сухим кашлем, к которому впоследствии присоединяется белесая мокрота. При развитии инфекции мокрота приобретает гнойный характер с зеленоватым или желтоватым оттенком и возможным присутствием кровохарканья. Кровохарканье обычно сопровождается наличием в мокроте прожилок крови. Однако когда происходит поражение небольшой вены, отхаркивается свежая кровь. В таких редких случаях может наблюдаться сильное кровотечение. Кровохарканье является очень важным симптомом опухоли в легких, и его нельзя игнорировать. Примерно у четверти людей, возраст которых превышает 40 лет, кровохарканье является признаком рака легких.
Дискомфорт и боль
Дискомфорт и боль являются вторым по частоте встречаемости среди начальных проявлений симптомов опухоли в легких. Они встречаются примерно у 20% пациентов. Характер болевых ощущений и дискомфорта в груди может очень сильно варьировать. Наиболее часто в описаниях симптомов фигурирует чувство наполненности и сдавленности, которое усиливается в определённых позициях, а также при глубоком дыхании или кашле.
Иногда отмечается острая локализованная боль в груди при дыхании или кашле. Это так называемая плевротическая боль, которая вызвана воспалением в выстилке легких (плевре). Опухоли, локализованные высоко в верхней части легких, могут влиять на большие нервные корешки (плечевое нервное скопление), что может приводить к нарастающим болям в верхней части груди и плече.
Инфекции и ухудшение проходимости дыхательных путей
Рост опухоли в более крупных отделах дыхательных путей легких может постепенно привести к нарушению их проходимости. Это может препятствовать нормальному отхождению мокроты из легких. В результате не отошедшая мокрота может становиться источником инфекции. В таких случаях симптомы опухоли в легких включают общее недомогание, озноб, жар, ночную потливость и потерю аппетита и веса. Может наблюдаться плохой отклик на лечение стандартными антибиотиками.
Если присутствует полная обструкция дыхательных путей, то это может повлечь одышку, кашель и повышение температуры. Характер симптомов и их степень зависят от объема поражения легких. При неполной обструкции развиваются хрипы, вызванные прохождением воздуха через блокаду. Они возрастают при глубоком дыхании, например, после физической нагрузки.
Одышка
Симптомы злокачественной опухоли легкого редко характеризуются одышкой в качестве первого проявления этого заболевания. Однако на протяжении болезни это состояние зачастую развивается. При раке легких причинами развития одышки могут быть:
Охриплость
Один из нервов, подходящих к голосовому аппарату, изгибается вниз к основанию левого легкого. Опухоль, растущая в этой части грудной клетки может повредить данный нерв, что может отрицательно сказаться на функционировании голосовых связок. Порой это приводит к слабому и охриплому голосу, а также к развитию характерного кашля с металлическим оттенком.
Распространение опухоли и ее влияние на метаболизм
Симптомы опухоли в легких могут характеризоваться общим характером проявлений (жар, озноб и общее недомогание, вызванное инфекцией). Современная медицина не до конца выявила причины общих симптомов и физических изменений, не связанных напрямую с распространением этого типа рака. Речь идет о так называемых паранеопластических синдромах. Считается, что они вызваны белками или другими соединениями, образуемыми клетками опухоли, а также последствиями метаболических изменений в организме. Эти симптомы опухоли в легких включают:
Образование вторичных очагов или метастазирование
Опухоли легкого могут распространяться в другие органы посредством лимфатической или кровеносной системы. Обычным местами распространения или метастазирования являются:
Для постановки диагноза рака легких обычно требуется проведение биопсии. Плановые обследования общих групп населения на наличие этого заболевания обычно не проводятся.
Доброкачественные опухоли легких
Симптомы опухолей легких, характеризующиеся доброкачественной природой, во многом определяются стадией заболевания. На ранних этапах они могут попросту отсутствовать. Клиническая симптоматика при доброкачественных опухолях обычно включает ателектаз, пневмонию, плевросклероз и другие проявления. При развитии осложнений возможны пневмофиброз, кровотечение, малигнизация новообразования и другие неблагоприятные последствия.