деформация гортани что такое
Рак ротоглотки
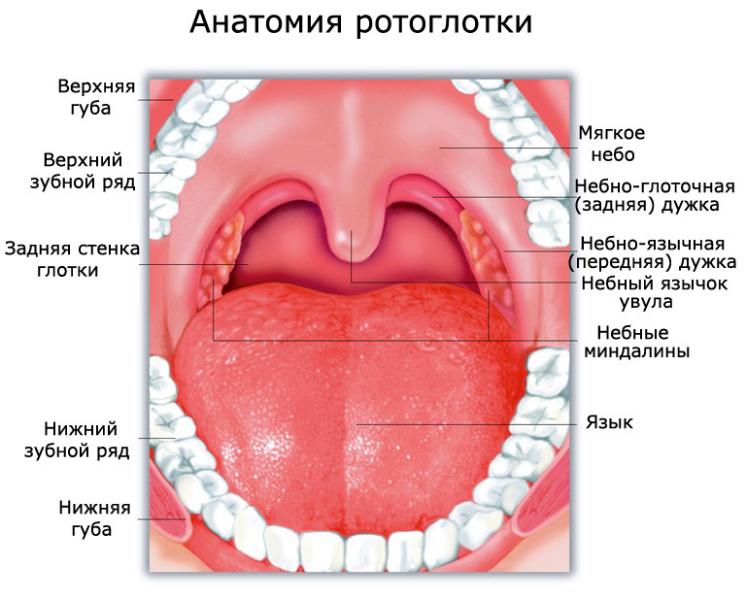
Злокачественная опухоль образуется из неороговевающих клеток эпителия на участке от мягкого неба до подъязычной кости.
Анатомическое строение
Ротоглотка – это продолжение носоглотки, средний отдел гортани. Она начинается от твердого неба и заканчивается у входа в гортань. Орган соединяется с полостью рта зевом, а отделяется небными дужками, мягким небом и спинкой языка. В этом отделе перекрещиваются пищеварительные и дыхательные пути. В состав ротоглотки входит:
Классификация
Опухоль в ротоглотке делится на три вида:
| Доброкачественные новообразования | Неопасные, но причиняют дискомфорт. Устраняются хирургически | Остеохондрома |
| Лейомиома | ||
| Эозинофильная гранулема | ||
| Остроконечная кондилома | ||
| Фиброма | ||
| Одонтогенные опухоли | ||
| Верруциформная ксантома | ||
| Гранулярно-клеточная опухоль | ||
| Пиогенная гранулема | ||
| Рабдомиома | ||
| Нейрофиброма | ||
| Шваннома | ||
| Кератоакантома | ||
| Папиллома | ||
| Липома | ||
| Предраковые состояния | Есть риск малигнизации, но иногда дисплазия самостоятельно регрессирует | Лейкоплакия. На слизистой возникают белесые или серые точки. Они выпячивают над поверхностью или остаются плоскими |
| Эритроплакия. Образуются красные пятна, которые кровоточат при легком прикосновении | ||
| Раковая опухоль, образующаяся из клеток неороговевающего эпителия | Врач индивидуально подбирает схему лечения | Карцинома, прорастающая только из поверхностного слоя эпителия. Диагностируется в 90% случаев, причем 60% связано с выявлением ВПЧ 16 или 18 штамма |
| Полиморфная низкосортная аденокарцинома | ||
| Аденоидная кистозная карцинома | ||
| Мукоэпидермальная карцинома | ||
| Лимфома |
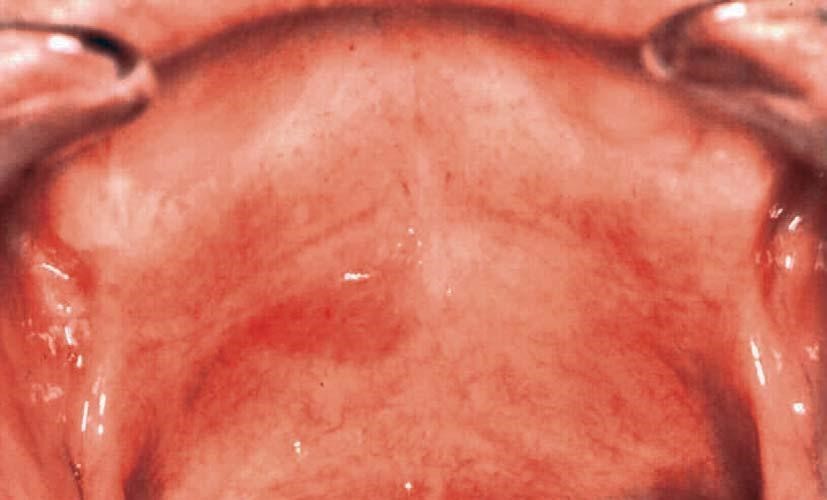
Рисунок 1. Лейкоплакия
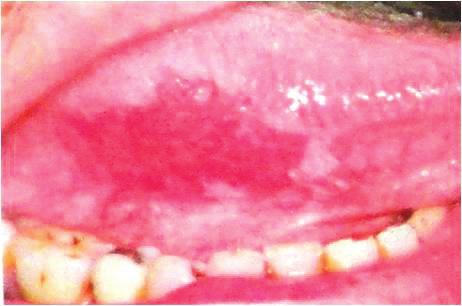
Рисунок 2.1. Эритроплакия
Рисунок 2.2. Эритроплакия
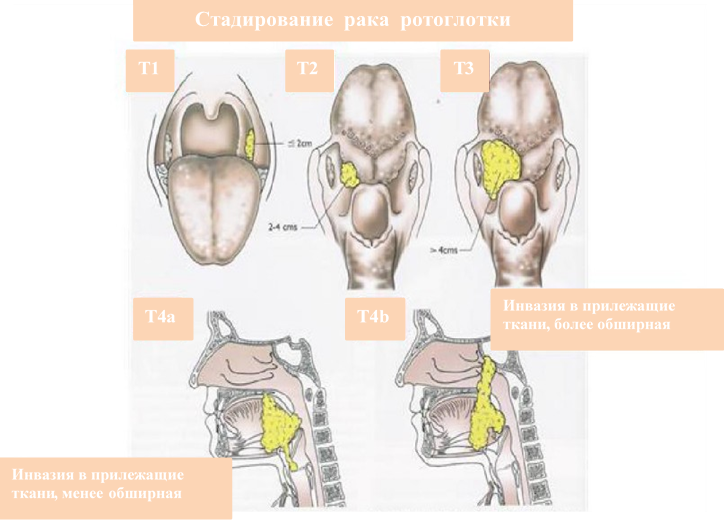
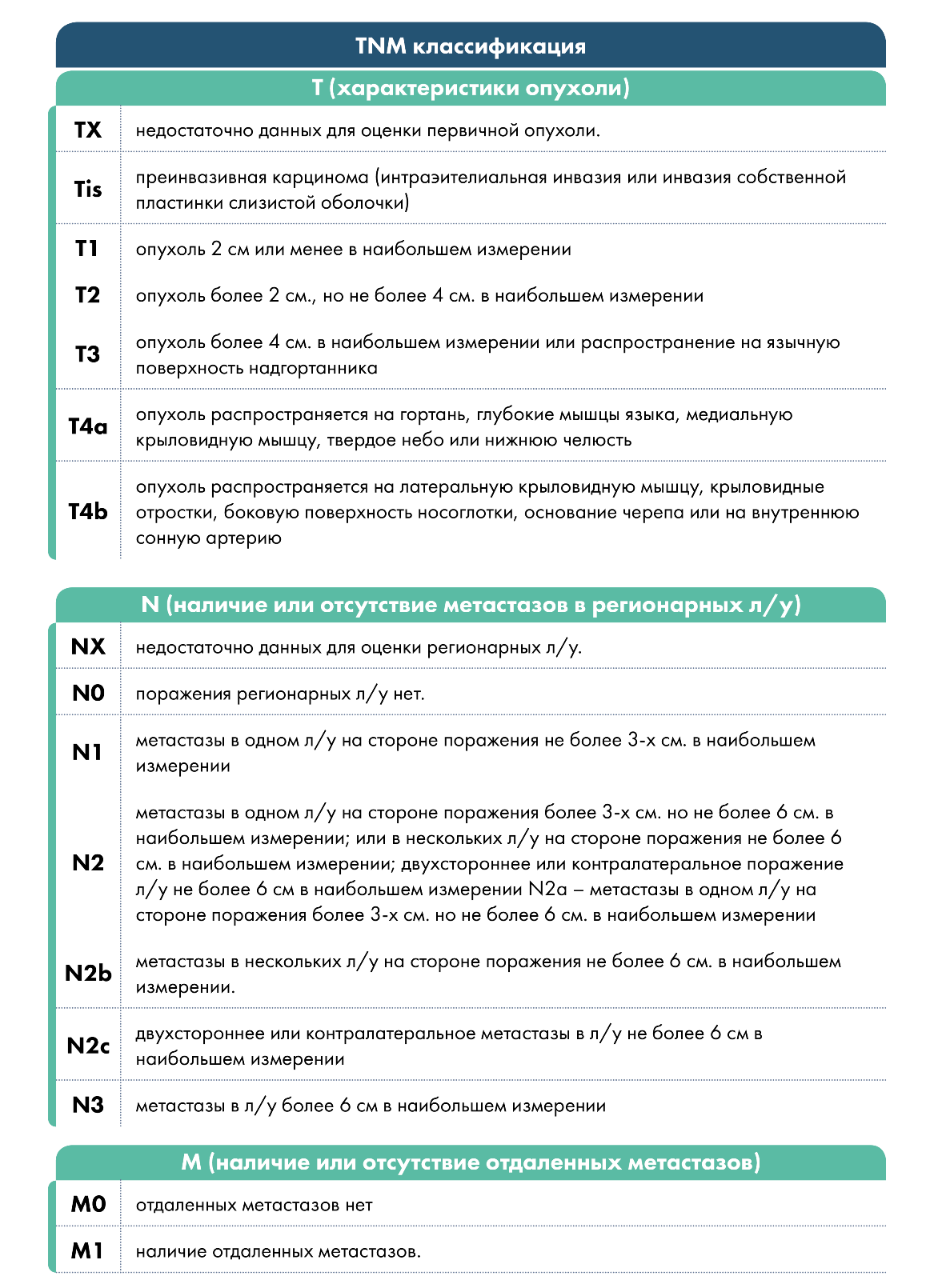
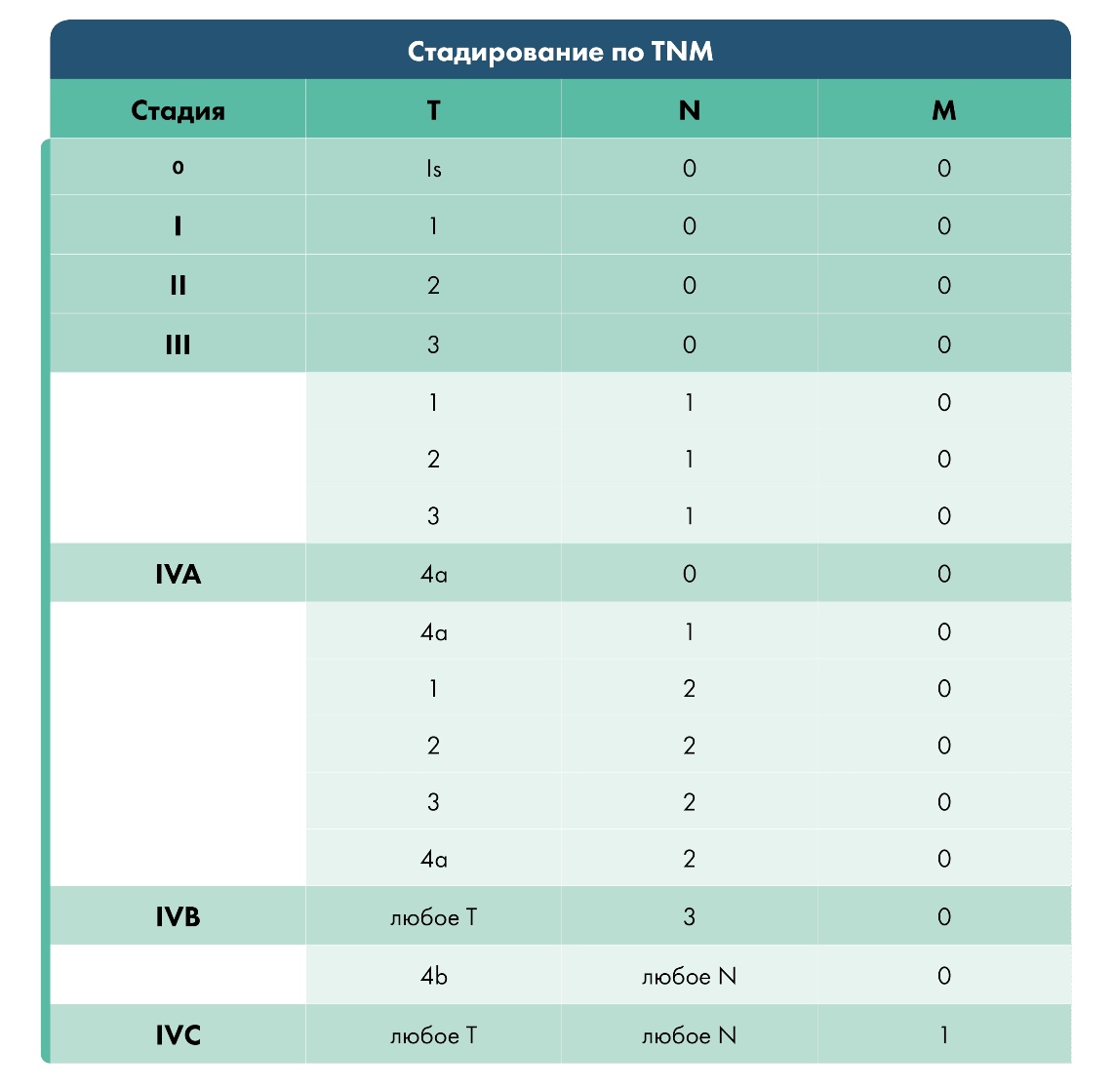
Классификация TNM
Причины возникновения
Заболеваемость раком ротоглотки достигла пика в 2015-2016 году. Диагноз ставился 13% заболевших от общего числа онкологических больных, при этом процент смертности достигал 7,5%. Смертность каждого второго больного обусловлена распространением раковых клеток в полости рта и глотки, а каждого третьего – распространением рака в гортани. На сегодняшний день заболеваемость снизилась и составляет 8,7%, но смертность остается по-прежнему высокой.
Основная причина рака ротоглотки – курение и употребление крепких спиртных напитков. Каждый третий больной является курильщиком со стажем. Токсические вещества в первую очередь проникают в глотку, систематически раздражая слизистую оболочку, разрушая костные структуры.
В группу риска входят:
Симптомы
К сожалению, специфических признаков развития злокачественного новообразования в ротоглотке нет. Пациента должны насторожить следующие симптомы:
Коварство заболевания в латентном течении на первой стадии. Болезнь никак себя не проявляет, поэтому человек не обращается за медицинской помощью. Уже на 2-3 стадиях пальпируемый узелок на шее начинает болеть, ощущаться сильнее. Увеличиваются шейные лимфатические узлы. На 4 стадии рака ротоглотки нарушается дыхательный и глотательный процесс, опухоль распространяется на окружающие ткани. Болезнь обостряется кровохарканьем, стремительной потерей веса, истощением и анорексией. Иногда изо рта идет кровь. Если опухоль сдавила жевательные мышцы или нервные сплетения, движения мышц ограничивается.
Метастазы развиваются быстрее, чем сама опухоль.
Диагностика
После осмотра онколога и стоматолога назначается ряд обследований:
Лечение
В зависимости от стадии заболевания и состояния больного врач назначает химиотерапию, лучевую терапию, операцию, таргетную терапию, иммунотерапию в комбинации друг с другом или отдельно.
После окончания курса лечения пациенты наблюдаются у онколога и стоматолога. Посещение врачей обязательно каждые 3-6 месяцев в течение первых двух лет. Следующие пять лет осмотр проводится раз в полгода-года. Последующие пять лет пациент посещает врача раз в год или чаще при недомогании. Во время посещения доктор анализирует состояние больного, учитывая результаты фиброскопии, ежегодной рентгенографии органов грудной клетки, УЗИ лимфатических узлов, органов малого таза и органов брюшной полости.
Профилактика
Предотвратить онкологию можно, выполняя ряд рекомендаций специалистов. Прежде всего, важно правильно ухаживать за полостью рта и своевременно посещать стоматолога. Врач дважды в год поддерживает чистоту зубов и следит за состоянием десен и мягких тканей.
Поскольку ВПЧ – весомый фактор в развитии рака ротоглотки, важно снизить риск заражения. Для этого необходимо исключить беспорядочные половые связи и ставить вакцину.
Специалисты рекомендуют отказаться от вредных привычек и полностью бросить курить. Сразу после еды необходимо ополаскивать полость рта, а зубы чистить дважды в день. Рациональное питание – залог здоровья, поэтому ежедневно следует потреблять больше овощей и фруктов, кушать цельнозерновой хлеб, а от переработанного мяса, бобовых и курятины лучше отказаться.
Деформация гортани что такое
Предраковые заболевания — патологический процесс, который обусловливает готовность ткани к злокачественной трансформации. Различают облигатные и факультативные предраковые заболевания. Облигатными называют процессы с высокой степенью вероятности развития малигнизации. Факультативные могут подвергаться малигнизации, но значительно реже.
Современное состояние вопроса
Ирина Шляга, заведующая кафедрой оториноларингологии с курсом офтальмологии ГомГМУ, кандидат мед. наук, доцент. Среди доброкачественных новообразований чаще подвергаются процессам озлокачествления папилломы, фибромы, фибропапилломы, дискератозы. Значительно реже, с наименьшей степенью вероятности — такие опухолеподобные образования, как полипы, гранулемы, кисты, инфильтраты. Во многих случаях развитию злокачественных процессов гортани предшествуют доброкачественные заболевания, длящиеся многие месяцы, а иногда и годы, к которым относится и хронический гиперпластический ларингит (ХГЛ).
Папилломы гортани — наиболее чаще встречающиеся образования среди доброкачественных опухолей. Представляет собой эпителиальную опухоль экзофитной формы с мелкобугристой поверхностью, медленным ростом. Изредка наблюдается быстрое разрастание папиллом или диффузное поражение слизистой гортани (папилломатоз), причем как у детей, так и у взрослых.
Дискератозы гортани также нередко встречаются и являются собирательным понятием, включающим в себя несколько клинических форм: собственно дискератоз, пахидермию, десквамативный ларингит, лейкоплакию, кератоз, гиперкератоз, лейкокератоз.
С морфологической точки зрения является очагом патологического ороговения, а клиницисты выделяют вышеуказанные образования в отдельные, поскольку все они отличаются по цвету, форме, размерам и имеют излюбленную локализацию. Зачастую формируются на фоне ранее развившегося хронического гиперпластического ларингита, который является пусковым механизмом для многих доброкачественных новообразований и злокачественных процессов.
Пик заболеваемости отмечается у трудоспособных лиц, средний возраст которых составляет 45±5 лет. Соотношение мужчин и женщин, страдающих этим заболеванием, находится в пропорции 3:1 (Bertini S., 2002). В структуре заболеваемости хроническим ларингитом среди пожилых людей также преобладают мужчины (В. Д. Осипов, 2006). Частота встречаемости ХГЛ в популяции варьирует в пределах 30–65 %, а вероятность малигнизации данного заболевания варьирует от 3 % до 35 %, достигая в отдельных случаях 60 % в сроки от 6 месяцев до 7 лет (Ф. И. Чумаков и др., 2002; В. Д. Осипов, 2006; И. Д. Шляга, 2009).
Злокачественные новообразования относятся к группе наиболее социально значимых болезней, по смертности находятся на втором месте после сердечно-сосудистой патологии. Злокачественные опухоли гортани составляют, по данным разных авторов, от 4 % до 7 % в структуре онкологических заболеваний и не имеют тенденции к снижению.
Рак гортани (РГ) является наиболее распространенным злокачественным новообразованием верхних дыхательных путей — на его долю приходится 40–60 % (В. И. Чиссов, 2005).
По данным Белорусского канцер-регистра 2019 года, заболеваемость злокачественными новообразованиями гортани в республике составляет 1,4 % (среди трудоспособного населения 2,2 %). В связи с низкой выявляемостью заболевания в ранних стадиях одногодичная летальность по стране составила 22,2 %, а смертность от злокачественных заболеваний гортани по Минской области — 3,7 (3,3 для трудоспособного возраста) на 100 тысяч населения (по Беларуси — 3 и 2,1 соответственно). При диагностике злокачественных новообразований гортани в 1–2-й стадиях выживаемость равна 73–86 %, а в 3–4-й — только 15–33 %.
Мужчины, согласно данным международной статистики, значительно чаще заболевают злокачественными новообразованиями гортани, чем женщины. В странах Европы заболеваемость среди мужчин в 8,4 раза выше, чем среди женщин. Такая гендерная разница в Беларуси составляет 48,4, в России — 17,4, Польше — 7,6, Литве — 16,8, Латвии — 18,5, Украине — 25,7. Наиболее высокая заболеваемость регистрируется в возрастных группах 50–69 лет как в мужской, так и в женской популяции.
Рак гортани. О проблеме своевременной диагностики злокачественных новообразований гортани и серьезности вопроса качества лечения пациентов с данной патологией свидетельствует весьма высокое значение показателя отношения смертности к заболеваемости во многих странах. В Латвии отношение смертности к заболеваемости, по данным GLOBOCAN 2020, составляет 47,1 %, Польше — 54,5 %, России — 55,2 %, Беларуси — 57,5 %, Украине — 58,8 %, Литве — 74,2 %. В странах Западной Европы данный показатель значительно ниже: в Германии — 41,1 %, Финляндии — 34,4 %, Швеции — 32,3 %, Англии — 29,0 %, Франции — 27,3 %.
Рак гортани. Кроме того, актуальность определяется высокой долей лиц трудоспособного возраста среди заболевших и долей случаев, выявляемых в 3–4-й стадии. Анализ заболеваемости злокачественными новообразованиями гортани в Беларуси показал, что за 2000–2019 годы отмечен рост заболеваемости среди всего населения (с 5,5 до 7,3 на 100 тысяч) при незначительном увеличении заболеваемости лиц трудоспособного возраста (с 4,0 до 4,3 на 100 тысяч).
Во всех областях республики отмечено увеличение показателей заболеваемости в 1,2–1,3 раза, а среди трудоспособного населения — в 1,1–1,4 раза (р Причины возникновения
Многочисленные эпидемиологические исследования, проводимые в различных странах мира, показали, что основными этиологическими факторами развития РГ являются курение, алкоголь, воздействие на слизистую оболочку верхнего респираторного тракта канцерогенов (работа с химическими веществами и в условиях загазованности, запыленности), состояние хронического стресса, а также хронические процессы различного генеза, так называемые облигатные процессы, такие как ХГЛ, одиночные папилломы у взрослых, папилломатоз гортани, дискератозы и др.
Также частыми причинами развития предраковых заболеваний и рака гортани могут быть инфекции (бактериальная, грибковая, вирусная); наружная и внутренняя травмы шеи и гортани, в том числе неудачно выполненные интубации. Большое значение имеет повышенная голосовая нагрузка. Для городских жителей существенную роль играет неблагоприятная экологическая обстановка — постоянная запыленность, загазованность, загрязненность улиц и помещений.
Из всех грибковых поражений верхних дыхательных путей наименее изученными являются микозы гортани. Большинство авторов считают ларингомикозы крайне редко встречающимися заболеваниями, однако, по нашим данным, микотическое поражение гортани — нередкое заболевание, выявляется в 25–27 % всех хронических воспалительных заболеваний гортани (И. Д. Шляга, Д. Д. Редько, 2014).
В последнее время некоторые исследователи приоритетное значение в вопросе канцерогенеза гортани придают вирусной составляющей. Это обусловлено частым инфицированием вирусом папилломы человека (ВПЧ) слизистой оболочки гортани как при доброкачественных, так и при злокачественных процессах. Так, частота выявления ВПЧ в доброкачественных и предопухолевых новообразованиях области головы и шеи варьирует от 18,5 % до 35,9 % (McKaig R. et al., 1998). На долю же ВПЧ-ассоциированного папилломатоза гортани, по оценкам ряда авторов, приходится 40–100 %, с последующей малигнизацией в 8–20 % случаев в срок до 10 лет (А. И. Пачес, 2000, 2004; Szydlows W. J. et al., 1999).
Особенности клинических проявлений
Предраковые заболевания характеризуются:
Папилломы гортани. Пациентов могут беспокоить дискомфорт, чувство кома в горле, спонтанная боль в области гортани (в далеко зашедших стадиях), одышка (при локализации процесса в области голосовых складок, подскладковом пространстве), кашель (реже). Часть пациентов отмечают ощущение инородного тела, першение, жжение, покалывание в области гортани, периодически возникающий зуд.
В некоторых случая предраковые заболевания протекают бессимптомно, что зависит прежде всего от локализации процесса.
Дискератозы гортани. Клинический диагноз предраковых заболеваний и РГ даже при классической картине их проявлений должен быть подтвержден результатами морфологического исследования. В практической работе при установлении диагноза приходится дифференцировать ХГЛ со злокачественным процессом гортани и целым рядом предраковых заболеваний и патологических состояний. Данные обстоятельства диктуют необходимость использования дополнительных методов исследования при динамическом наблюдении этой категории пациентов.
Диагностика
Ранняя диагностика злокачественного процесса — одна из самых сложных и пока не решенных проблем во всем мире, представляет определенные трудности в связи с отсутствием специфической симптоматики, длительно сохраняющимся удовлетворительным состоянием пациентов, наличием сопутствующих воспалительных и диспластических процессов, маскирующих основное заболевание, многообразием клинических проявлений как предопухолевых, так и опухолевых заболеваний гортани, трудностью осмотра гортани, недостаточной квалификацией врачей, отсутствием онкологической настороженности у многих клиницистов.
Наличие множества методов диагностики заболеваний гортани (ларингоскопия прямая и непрямая, электронная стробоскопия, фиброларингоскопия, методы лучевой диагностики, цито-, гистологическое и иммуногистохимическое исследования и др.) зачастую ставит ларингологов в затруднительное положение относительно выбора оптимального метода, тем более что многие из них рекомендуются как самые эффективные. Большинство оториноларингологов придерживаются мнения, что гистологическое исследование материала, полученного при биопсии, является основным методом подтверждения клинического диагноза.
Однако в некоторых случаях при явной клинической картине злокачественного процесса гортани результаты гистологического исследования материала, полученные при внутригортанной биопсии, в том числе повторной, могут быть отрицательными, так как нередко опухоль локализуется в труднодоступных для биопсии местах и приходится давать заключение по очень маленьким кусочкам ткани, либо не удается взять материал из очага поражения. Особенно затруднительно получить материал при эндофитном росте злокачественного образования.
Использование других современных методов диагностики (КТ, МРТ) дает значительную дополнительную информацию о локализации и распространенности процесса. Однако по данным этих методов невозможно судить о характере заболевания, особенно в тех случаях, когда имеется подозрение на озлокачествление длительно существующих диспластических процессов.
Такое возможно, в частности, в случаях образования вокруг опухоли обширной зоны перифокального отека и воспаления тканей, что заставляет дифференцировать начало злокачественного процесса и разрастания эпителия воспалительного характера.
Подходы к лечению
Лечение пациентов с предраковыми заболеваниями гортани, в том числе с ХГЛ, должно быть индивидуальным, с учетом онкологической настороженности, локализации и степени распространенности процесса.
Принципы лечения предраковых заболеваний гортани заключаются в следующем: главным условием является исключение вредных этиологических (отказ от курения, алкоголя) и профессиональных факторов; соблюдение голосового режима; санация очагов хронической инфекции (хронического ринита, синусита, тонзиллита, фарингита, трахеобронхита).
Очень важным является устранение искривления носовой перегородки с целью восстановления полноценного физиологического дыхания через нос. Пациентам данной категории проводят как консервативное лечение (общее и местное), так и хирургическое, в зависимости от локализации и распространенности процесса, данных микробиологического и морфологического исследований.
Заключение
Таким образом, данная проблема является актуальной в социальном и экономическом плане в связи с высоким уровнем выхода на инвалидность пациентов с РГ (около 65 %), а главное — в демографическом плане (одногодичная летальность в Беларуси составляет 22 %, а выживаемость пациентов с заболеваниями 3–4-й стадии — 15–33 %).
Наблюдаемый в последние 20 лет рост заболеваемости опухолями гортани диктует необходимость разработки мероприятий по совершенствованию медицинской помощи пациентам с такой патологией. Приведенные выше статистические данные свидетельствуют о необходимости принятия неотложных мер по организации своевременного выявления опухолей гортани.
С целью привлечения внимания к проблемам ранней диагностики этой онкопатологии Европейское общество исследователей головы и шеи (EHNS) инициировало ежегодное проведение в третью неделю сентября Европейской недели ранней диагностики рака головы и шеи. В Беларуси данная инициатива проводится с 2014 года. Главная ее цель — повышение осведомленности населения и медицинских работников о раке головы и шеи, мерах его профилактики, диагностики и лечения. Пациенты имеют возможность узнать о мерах профилактики опухолей, симптомах заболеваний, а также понять важность раннего обращения к врачу. У всех практических врачей должна быть высокая онкологическая и микологическая настороженность.
Для правильной постановки диагноза необходимо проводить комплексное обследование пациентов с привлечением смежных специалистов: ВОП, терапевтов, инфекционистов, микологов, эндокринологов, микробиологов, морфологов, онкологов и др.
Также обязательно применение инструментальных и лабораторных методов исследования, с морфологическим исследованием подозрительных участков. Если клиническая картина соответствует РГ, но морфологически он не подтверждается, необходимо проведение дообследования и выполнение повторных биопсий (более радикально, из разных участков под эндотрахеальным наркозом).
Своевременно поставленный диагноз не только способствует эффективности лечения и сохранению различных функций гортани (голосовой, дыхательной и защитной), но самое главное — дает возможность предупредить развитие различных необратимых последствий и осложнений, зачастую приводящих к инвалидизации пациентов и летальному исходу.
Доброкачественные и предраковые заболевания гортани. Клинические рекомендации.
Доброкачественные и предраковые заболевания гортани
Оглавление
Ключевые слова
Список сокращений
ВОЗ – Всемирная организация здравоохранения
ЛИН – ларингеальная интраэпителиальная неоплазия
МРТ – магнитно – резонансная томография
КТ – компьютерная томография
СО2 лазер – газовый (углекислотный) лазер
Термины и определения
1. Краткая информация
1.1 Определение
В гортани сравнительно часто встречаются доброкачественные новообразования различного гистологического строения, что в известной степени объясняется постоянным его механическим раздражением, связанным с функцией этого органа. Доброкачественные новообразования гортани нередко приводят к нарушениям фонаторной и дыхательной функций. [1]
Общим для этих опухолей являются «три нет»: они не инфильтрируют окружающие ткани, не метастазируют, не рецидивируют после удаления. Однако клиническая практика показывает, что в гортани встречаются опухоли, доброкачественные по гистологическому строению, которые после их удаления рецидивируют.
Предраковое заболевание, предраковое состояние или предрак гортани – понятие собирательное, так как оно включает несколько нозологических форм.
Изучение предракового состояния заслуживает большого внимания, оставаясь чрезвычайно важной проблемой в оториноларингологии. Своевременное выявление предракового процесса может, в известной степени, предрешать развитие злокачественного образования и, в некоторой степени объясняет причины, условия возникновения и роста опухоли гортани
В вопросах терминологии предопухолевых заболеваний гортани наблюдаются определенные сложности. Вопросы малигнизации предраковых заболеваний гортани и диагностика раннего рака гортани еще не решены. По данным О.В. Черемисиной и Е.Л. Чайнозова диагностические ошибки на догоспитальном уровне продолжают составлять 30-35% случаев, а у госпитализированных пациентов 22,4-35%. Рак insitu выявляется только 2.3-6% случаев, 1 стадия процесса- 23,9%, а 3-4 стадии заболевания составляют 55-60% от первично выявленных опухолей гортани. Ошибочная диагностическая тактика приводит к длительному (от 2 до 8 мес.) неадекватному ведению больных с предраком и ранним раком гортани [7].
1.2 Этиология и патогенез
Среди наиболее частых причин хронического ларингита необходимо выделить длительные голосовые нагрузки, неправильное пользование голосом, фаринголарингеальный рефлюкс, профессиональные вредности, вредные привычки, хронические заболевания легких и инфекционные факторы [9].
В результате продолжительного воздействия приведенных выше факторов нарушается трофика тканей, изменяется их реактивность, развивается дистрофический процесс. В зависимости от глубины этого процесса хронический ларингит подразделяют на катаральный, гиперпластический (гипертрофический) и атрофический.
У больных катаральным ларингитом на первый план выступают расстройства местного кровообращения и изменения со стороны покровного эпителия, который на отдельных участках может метаплазироваться из цилиндрического в плоский, разрыхляется и облущивается. В подэпителиальном слое обнаруживают круглоклеточную инфильтрацию.
Морфологическая сущность гиперпластического ларингита характеризуется разрастанием соединительной ткани в собственном слое слизистой оболочки за счет появления экссудата, что обусловливает утолщение мягких тканей.
Хронический гиперпластический ларингит может быть диффузным и ограниченным. При ограниченном гиперпластическом ларингите различают ограниченные гиперплазии в области голосовых и предцверных складок, гортанных желудочков, меж- черпаловидного пространства.
У больных атрофическим ларингитом наблюдают более глубокие изменения, которые проявляются гиалинизацией соединительной ткани преимущественно в стенках вен и капилляров. В железах также наблюдаются патологические процессы вплоть до жирового перерождения и распада. Нередко выводные протоки слизистых желез сдавливаются гиперплазированной соединительной тканью.
1.3 Эпидемиология
1.4 Кодирование по МКБ 10
J38.0— Паралич голосовых складок и гортани
J38.1— Полип голосовой складки и гортани
D14.1— Доброкачественное новообразование гортани
D14.2— Доброкачественное новообразования трахеи
1.5 Классификация
Важно различать доброкачественные заболевания гортани и опухолеподобные заболевания гортани.
К первым относятся:
Ко второй группе наиболее часто относят:
По классификации ВОЗ от 2003г предраковые заболевая гортани делятся на две большие группы: облигатный и факультативный предрак.
Облигатные предраковые заболевания гортани – это заболевания, с течением времени обязательно переходящие в злокачественное заболевание гортани. К ним относятся: хронический гиперпластический ларингит, дискератозы (лейкоплакия, лейкокератоз, пахидермия и так далее), папилломатоз гортани (в зависимости от типа вируса).
Факультативные предраковые заболевания гортани – заболевания, малигнизация которых возможна, но не является обязательной. К ним относятся: гранулема, рубцовые изменения гортани.Особое внимание следует обратить на случаи, когда заболевание сопровождается дисплазией слизистой оболочки (то есть цитологическими и структурными изменениями эпителия). В настоящее время имеется три наиболее широко применяемые классификации изменений многослойного плоского эпителия гортани (Таблица № 1).
Таблица № 1 Классификация изменений многослойного плоского эпителия гортани
Классификация ВОЗ (2005)
Ларингеальнаяинтраэпителиальная неоплазия плоскоклеточного эпителия (ЛИН) Париж, 2005
Люблянская классификация плоскоклеточных иинтраэпителиальных нарушений