диагноз ага что это
Что такое андрогенная алопеция (облысение у женщин)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Побилат А. Е., трихолога со стажем в 18 лет.
Определение болезни. Причины заболевания
Заболевание может как быть симптомом системной патологии, так и сочетаться с другими состояниями. Оно сопровождает другие кожные или общие признаки гиперандрогении (повышенное содержание мужских половых гормонов), такие как гирсутизм, акне, нерегулярные менструации, бесплодие, галакторею (выделение молока вне периода грудного вскармливания) и инсулинорезистентность. Наиболее распространённой эндокринологической патологией, связанной с АГА, является синдром поликистозных яичников (СПКЯ).
Симптомы андрогенной алопеции (облысении у женщин)
Патогенез андрогенной алопеции (облысении у женщин)
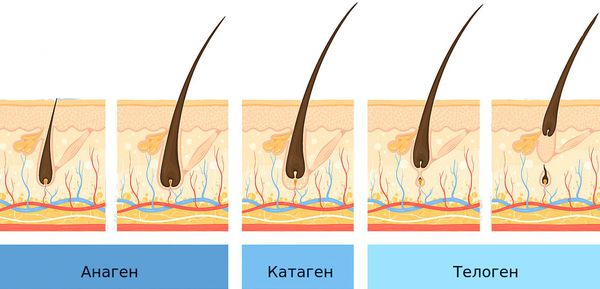
Волосяные фолликулы постоянно находятся в циклическом процессе смены фаз. Выделяют три фазы:
Продолжительность фазы роста (анагена) определяет длину волос. Большинство волос на коже головы (85-90 %) находятся в фазе анагена, которая длится примерно 2-6 лет. Оставшаяся часть волос (10-15 %) находятся в фазе телогена — фазе покоя волосяных фолликулов, которая длится около трёх месяцев. Волос в это время можно сравнить с цветком, который находится в вазе. Он срезан, не растёт, ни сцеплен с вазой, но и не может её оставить. В конце фазы телогена волос покидает фолликул.
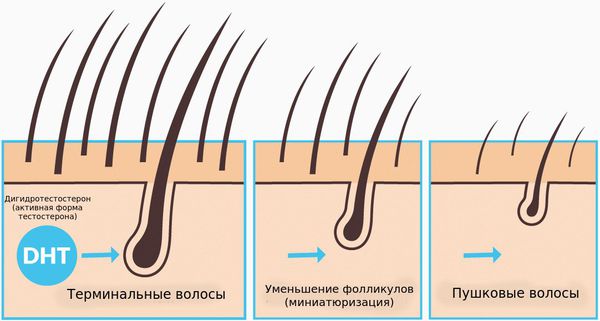
Волосы могут различаться по диаметру и длине стержня, выделяют пушковые и терминальные волосы. Пушковые волосы (vellus) тоньше и короче терминальных, лишены пигментации. При заболевании волосяные фолликулы уменьшаются и происходит превращение терминальных фолликулов в веллусоподобные. Эти веллусоподобные фолликулы имеют укороченный цикл волос — фаза анагена у них меньше и они производят короткие и тонкие волосяные стержни.
Заболевание у пациенток с нормальным содержанием мужских половых гормонов может возникать из-за повышенной чувствительности волосяного фолликула к нормальному уровню андрогенов. Причина этого может быть в большом количестве рецепторов к андрогенам и сниженной активности ароматазы (фермента, трансформирующего андрогены в эстрогены).
Андрогенетическая алопеция усугубляется диффузной телогеновой алопецией, возникающей вследствие приёма некоторых лекарств, стресса, резкой потери веса, гормональной перестройки (например, родов) и терапии препаратами с проандрогенными эффектами, такими как норэтистерон, леворногестрел и тиболон.
Классификация и стадии развития андрогенной алопеции (облысении у женщин)
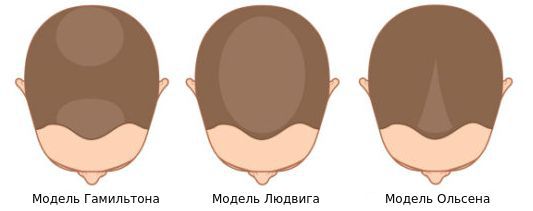
Выделяют три модели андрогенетической алопеции:
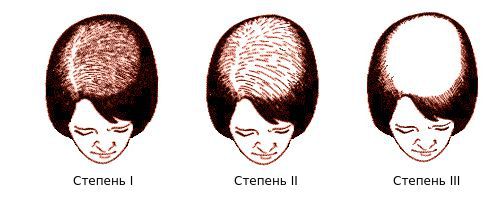
Осмотрев 468 пациенток, немецкий дерматолог Людвиг выделил три степени поредения волос лобно-теменной зоны [20] [21] :
Осложнения андрогенной алопеции (облысении у женщин)
Основным осложнением при андрогенной алопеции у женщин является полная потеря волос без возможности их естественного восстановления. Потеря волос не приводит к утрате работоспособности, ухудшению общего состояния и не требует длительного нахождения в стационаре. Однако выпадение волос ухудшает эмоциональное состояние пациенток и влияет на качество жизни. Пациентки могут страдать лёгкими формами тревожных, депрессивных и социофобических расстройств.
Диагностика андрогенной алопеции (облысении у женщин)
Диагноз устанавливается на основе клинических признаков. Также проводят тест на вытягивание волос или тракционную пробу. Метод заключается в мягком потягивании волос вдоль скальпа. Проба обычно является положительной в лобно-теменной зоне кожи головы. Положительная тракционная проба со всей поверхности кожи указывает на сочетание андрогенетической алопеции с диффузной телогеновой.
Пациенты с нерегулярными менструациями в анамнезе, повышенным индексом массы тела или кожными признаками гиперандрогении должны быть направлены к эндокринологу для выявления возможного СПКЯ (синдрома поликистозных яичников) и ВДКН (врождённой дисфункции коры надпочечников).
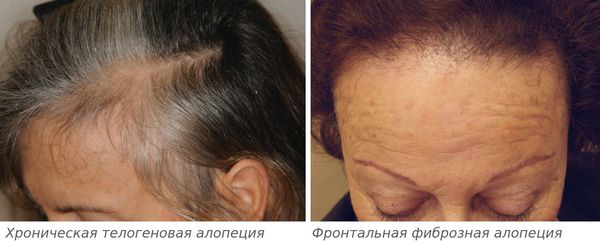
Андрогенетическую алопецию дифференцируют с хронической телогеновой и фронтальной фиброзной, алопецией, вызванной необратимым поражением части волосяных фолликулов химиотерапией, скрытой формой гнездной алопеции:
Лечение андрогенной алопеции (облысении у женщин)
Единственным лекарственным соединением, одобренным FDA ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, США) для терапии андрогенетической алопеции, является 2 % местный миноксидил.
Вторая группа соединений препятствует воздействию дигидротестостерона. Финастерид уменьшает выпадение волос и стимулирует их отрастание, увеличивая количество волос. Данные об эффективности его применения у женщин в литературе противоречивы, требуются дополнительные контролируемые исследования.
Женщины в пременопаузе должны использовать безопасные методы контрацепции во время лечения финастеридом, так как, если принимать препарат в течение всей беременности, он может вызвать феминизацию мужского плода. Другое возможное побочное действие — это небольшой подъём уровня эстрогенов. По этой причине финастерид не рекомендуется женщинам с семейным или личным анамнезом рака молочной железы, так как может вызвать развитие гормональнозависимой формы рака.
Прогноз. Профилактика
Что такое артериальная гипертензия (гипертония)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
Повышением артериального давления могут сопровождаться десятки различных хронических заболеваний, и гипертоническая болезнь — лишь одно из них, но самое частое: примерно 9 случаев из 10. Диагноз ГБ устанавливается в тех случаях, когда имеется стабильное повышение АД, но при этом никаких иных заболеваний, которые приводят к повышению АД, не обнаруживается.
Гипертоническая болезнь — это болезнь, для которой стабильное повышение АД служит основным ее проявлением. Факторы риска, увеличивающие вероятность ее развития, были установлены при наблюдениях за большими группами людей. Помимо имеющейся у некоторых людей генетической предрасположенности, среди таких факторов риска находятся:
Симптомы артериальной гипертензии
Повышенное артериальное давление само по себе у многих людей не проявляется какими-либо субъективными ощущениями. Если же повышенное АД сопровождается симптомами, это может быть ощущение тяжести в голове, головная боль, мелькание перед глазами, тошнота, головокружение, неустойчивость при ходьбе, а также ряд других симптомов, довольно неспецифичных для повышенного артериального давления. Перечисленные выше симптомы гораздо отчетливее проявляют себя при гипертоническом кризе — внезапном значительном подъеме АД, приводящем к явному ухудшению состояния и самочувствия.
Можно было бы и дальше перечислять через запятую возможные симптомы ГБ, но особой пользы в этом нет. Почему? Во-первых, все эти симптомы неспецифичны для гипертонической болезни (т.е. могут встречаться как по отдельности, так и в различных сочетаниях и при других болезнях), а во-вторых, для констатации наличия артериальной гипертонии важен сам факт стабильного повышения артериального давления. А выявляется это не оценкой субъективных симптомов, а только при измерениях АД, причем неоднократных. Имеется в виду, во-первых, что «за один присест» следует измерять АД дважды или трижды (с небольшим перерывом между измерениями) и принимать за истинное АД среднее арифметическое из двух или трех измеренных значений. Во-вторых, стабильность повышения АД (критерий диагностики гипертонической болезни как хронического заболевания) следует подтвердить при измерениях в разные дни, желательно с интервалом не менее недели.
В случае развития гипертонического криза симптомы будут обязательно, иначе это не гипертонический криз, а просто бессимптомное повышение АД. И симптомы эти могут быть как те, что перечислены выше, так и другие, более серьезные — о них говорится в разделе «Осложнения».
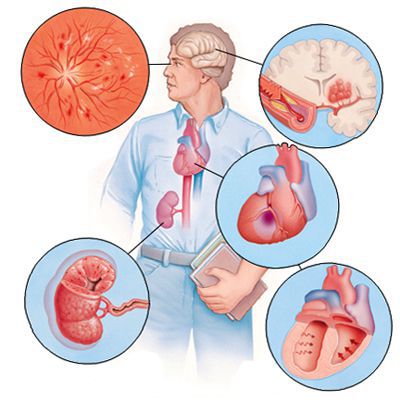
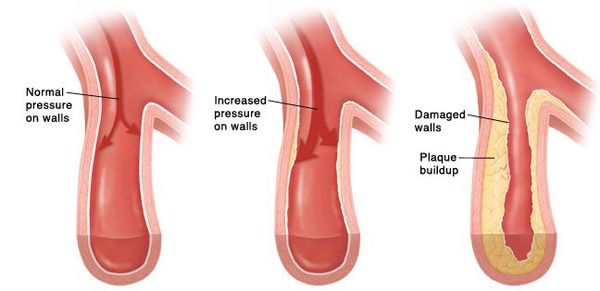
Если гипертоническая болезнь с течением времени — обычно многих лет — приводит к поражению различных органов (их в данном контексте называют «органы-мишени»), то это может проявиться снижением памяти и интеллекта, инсультом либо преходящим нарушением мозгового кровообращения, увеличением толщины стенок сердца, ускоренным развитием атеросклеротических бляшек в сосудах сердца и других органов, инфарктом миокарда или стенокардией, снижением скорости фильтрации крови в почках и т. д. Соответственно, клинические проявления будут обусловлены уже этими осложнениями, а не повышением АД как таковым.
Патогенез артериальной гипертензии
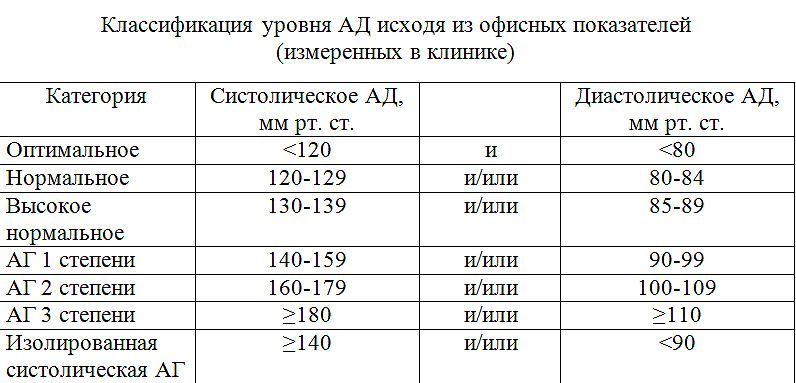
Классификация и стадии развития артериальной гипертензии
Если значения систолического и диастолического АД попадают в разные категории, то степень артериальной гипертонии оценивается по наивысшему из двух значений, причем неважно — систолическому или диастолическому. Степень повышения АД при диагностике гипертонической болезни устанавливают при неоднократных измерениях в разные дни.
Осложнения артериальной гипертензии
Цель лечения гипертонической болезни — не «сбивание» повышенного артериального давления, а максимальное снижение риска сердечно-сосудистых и других осложнений в долговременном аспекте, поскольку этот риск — опять-таки, при оценке в масштабе «годы-десятилетия» — увеличивается на каждые дополнительные 10 мм рт. ст. уже от уровня АД 115/75 мм рт. ст. Имеются в виду такие осложнения, как инсульт, ишемическая болезнь сердца, сосудистая деменция (слабоумие), хроническая почечная и хроническая сердечная недостаточность, атеросклеротическое поражение сосудов нижних конечностей.
Большинство больных гипертонической болезнью до поры до времени ничего не беспокоит, поэтому у них нет особой мотивации лечиться, регулярно принимая определенный минимум лекарственных препаратов и изменив образ жизни на более здоровый. Однако в лечении гипертонической болезни не существует каких-то одноразовых мероприятий, которые бы позволили навсегда забыть об этой болезни, ничего более не делая для ее лечения.
Диагностика артериальной гипертензии
С диагностикой артериальной гипертонии как таковой все обычно обстоит довольно просто: для этого требуется лишь неоднократно зарегистрированное АД на уровне 140/90 мм рт. ст. и выше. Но гипертоническая болезнь и артериальная гипертония — не одно и то же: как уже говорилось, повышением АД может проявляться целый ряд заболеваний, и гипертоническая болезнь — только одно из них, хотя и самое частое. Врач, проводя диагностику, с одной стороны, должен убедиться в стабильности повышения АД, а с другой — оценить вероятность того, не является ли повышение АД проявлением симптоматической (вторичной) артериальной гипертонии.
Для этого на первом этапе диагностического поиска врач выясняет, в каком возрасте впервые начало повышаться АД, нет ли таких симптомов, как, например, храп с остановками дыхания во сне, приступы мышечной слабости, необычные примеси в моче, приступы внезапного сердцебиения с потливостью и головной болью и т.д. Имеет смысл уточнить, какие лекарственные препараты и биодобавки принимает пациент, т.к. в некоторых случаях именно они могут привести к повышению АД или усугублению уже повышенного. Несколько рутинных (выполняемых практически всем пациентам с повышенным АД) диагностических тестов, наряду со сведениями, полученными в ходе беседы с врачом, помогают оценить вероятность некоторых форм вторичной гипертонии: общий анализ мочи, определение в крови концентрации креатинина и глюкозы, а иногда — калия и других электролитов. В целом же, с учетом невысокой распространенности вторичных форм артериальной гипертонии (около 10% от всех ее случаев) для дальнейшего поиска этих заболеваний как возможной причины повышенного АД надо иметь веские основания. Поэтому, если на первом этапе диагностического поиска не обнаруживается существенных данных в пользу вторичного характера артериальной гипертонии, то в дальнейшем считается, что АД повышено за счет гипертонической болезни. Это суждение может быть иногда впоследствии пересмотрено по мере появления новых данных о пациенте.
Помимо поиска данных за возможный вторичный характер повышения АД, врач устанавливает наличие факторов риска сердечно-сосудистых заболеваний (это нужно для оценки прогноза и более целенаправленного поиска поражения внутренних органов), а также, возможно, уже существующих болезней сердечно-сосудистой системы или их бессимптомного поражения — это влияет на оценку прогноза и стадии гипертонической болезни, выбор лечебных мероприятий. С этой целью, помимо беседы с пациентом и его осмотра, выполняется ряд диагностических исследований (например, электрокардиография, эхокардиография, ультразвуковое исследование сосудов шеи, при необходимости — некоторые другие исследования, характер которых определяется уже полученными о пациенте медицинскими данными).
Суточное мониторирование АД с помощью специальных компактных приборов позволяет оценить изменения АД в ходе привычного для пациента образа жизни. Данное исследование необходимо не во всех случаях — в основном, если измеренное на приеме у врача АД значительно отличается от измеренного дома, при необходимости оценить ночное АД, при подозрении на эпизоды гипотонии, иногда — для оценки эффективности проводимого лечения.
Таким образом, одни диагностические методы при обследовании пациента с повышенным АД применяются во всех случаях, к применению других методов подходят более избирательно, в зависимости от уже полученных о пациенте данных, для проверки предположений, возникших у врача в ходе предварительного обследования.
Лечение артериальной гипертензии
В отношении немедикаментозных мер, направленных на лечение гипертонической болезни, больше всего убедительных доказательств накоплено о положительной роли снижения потребления поваренной соли, уменьшения и удержания на этом уровне массы тела, регулярных физических тренировках (нагрузках), не более чем умеренном употреблении алкоголя, а также об увеличении содержания в рационе овощей и фруктов. Только все эти меры эффективны как часть долговременных изменений того нездорового образа жизни, который и привел к развитию гипертонической болезни. Так, например, снижение массы тела на 5 кг приводило к снижению АД в среднем на 4,4/3,6 мм рт. ст. [9] — вроде бы, немного, но в сочетании с другими вышеперечисленными мерами по оздоровлению образа жизни эффект может оказаться весьма значительным.
Оздоровление образа жизни обосновано практически для всех больных гипертонической болезнью, а вот медикаментозное лечение показано хотя и не всегда, но в большинстве случаев. Если больным с повышением АД 2 и 3 степеней, а также при гипертонической болезни любой степени с высоким рассчитанным сердечно-сосудистым риском медикаментозное лечение назначают обязательно (его долговременная польза продемонстрирована во многих клинических исследованиях), то при гипертонической болезни 1 степени с низким и средним рассчитанным сердечно-сосудистым риском польза такого лечения не была убедительно доказана в серьезных клинических испытаниях. В таких ситуациях возможную пользу от назначения медикаментозной терапии оценивают индивидуально, учитывая предпочтения пациента. Если, несмотря на оздоровление образа жизни, повышение АД у таких пациентов сохраняется на протяжении ряда месяцев при повторных визитах к врачу, необходимо вновь переоценить необходимость применения лекарств. Тем более, что величина расчетного риска часто зависит от полноты обследования пациента и может оказаться значительно выше, чем это представлялось вначале. Почти во всех случаях лечения гипертонической болезни стремятся добиться стабилизации АД ниже 140/90 мм рт. ст. Это не означает, что оно в 100% измерений будет находиться ниже этих значений, но чем реже АД при измерении в стандартных условиях (описанных в разделе «Диагностика») будет превышать этот порог, тем лучше. Благодаря такому лечению значительно уменьшается риск сердечно-сосудистых осложнений, а гипертонические кризы если и случаются, то гораздо реже, чем без лечения. Благодаря современным лекарственным препаратам те негативные процессы, которые при гипертонической болезни неизбежно и подспудно разрушают со временем внутренние органы (прежде всего, сердце, мозг и почки), эти процессы замедляются или приостанавливаются, а в ряде случаев их можно даже обернуть вспять.
Из лекарственных препаратов для лечения гипертонической болезни основными являются 5 классов лекарств [9] :
В последнее время особенно подчеркивается роль в лечении гипертонической болезни первых четыре классов лекарств. Бета-адреноблокаторы тоже используются, но в основном тогда, когда их применения требуют сопутствующие заболевания — в этих случаях бета-блокаторы выполняют двойное предназначение.
В наши дни предпочтение отдается комбинациям лекарственных препаратов, так как лечение каким-то одним из них редко приводит к достижению нужного уровня АД. Существуют также фиксированные комбинации лекарственных препаратов, которые делают лечение более удобным, так как пациент принимает лишь одну таблетку вместо двух или даже трех. Подбор нужных классов лекарственных препаратов для конкретного пациента, а также их доз и частоты приема проводится врачом с учетом таких данных о пациенте, как уровень АД, сопутствующие заболевания и др.
Благодаря многогранному положительному действию современных лекарств лечение гипертонической болезни подразумевает не только снижение АД как такового, но и защиту внутренних органов от негативного воздействия тех процессов, которые сопутствуют повышенному АД. Кроме того, поскольку главная цель лечения — максимально снизить риск ее осложнений и увеличить продолжительность жизни, то может потребоваться коррекция уровня холестерина в крови, прием средств, снижающих риск тромбообразования (которое приводит к инфаркту миокарда или инсульту), и т. д. Отказ от курения, как бы банально это ни звучало, позволяет многократно снизить имеющиеся при гипертонической болезни риски инсульта и инфаркта миокарда, затормозить рост атеросклеротических бляшек в сосудах. Таким образом, лечение гипертонической болезни подразумевает воздействие на болезнь по многим направлениям, и достижение нормального артериального давления — лишь одно из них.
Прогноз. Профилактика
Суммарный прогноз определяется не только и не столько фактом повышенного артериального давления, сколько количеством факторов риска сердечно-сосудистых заболеваний, степенью их выраженности и длительностью негативного воздействия.
Такими факторами риска являются:
При этом важны не только интенсивность воздействия факторов риска (например, курение 20 сигарет в день, несомненно, хуже, чем 5 сигарет, хотя и то, и другое связано с ухудшением прогноза), но и длительность их воздействия. Для людей, которые еще не имеют явных сердечно-сосудистых заболеваний, кроме гипертонической болезни, оценить прогноз можно с помощью специальных электронных калькуляторов, один из которых учитывает пол, возраст, уровень холестерина в крови, АД и курение. Электронный калькулятор SCORE пригоден для оценки риска смерти от сердечно-сосудистых заболеваний в ближайшие 10 лет от момента оценки риска. При этом получаемый в большинстве случаев невысокий в абсолютных числах риск может производить обманчивое впечатление, т.к. калькулятор позволяет рассчитать именно риск сердечно-сосудистой смерти. Риск же нефатальных осложнений (инфаркт миокарда, инсульт, стенокардия напряжения, и др.) в разы выше. Наличие сахарного диабета увеличивает риск по сравнению с рассчитанным с помощью калькулятора: для мужчин в 3 раза, а для женщин — даже в 5 раз.
В отношении профилактики гипертонической болезни можно сказать, что, поскольку известны факторы риска ее развития (малоподвижность, лишний вес, хронический стресс, регулярное недосыпание, злоупотребление алкоголем, повышенное потребление поваренной соли и другие), то все изменения образа жизни, уменьшающие воздействие этих факторов, снижают и риск развития гипертонической болезни. Однако снизить этот риск совсем до нуля вряд ли возможно — есть факторы, которые от нас не зависят совсем или зависят мало: генетические особенности, пол, возраст, социальное окружение, некоторые другие. Проблема состоит в том, что о профилактике гипертонической болезни люди начинают задумываться в основном тогда, когда они уже нездоровы, а АД уже в той или иной степени повышено. А это уже вопрос не столько профилактики, сколько лечения.
Андрогенетическая алопеция
Кузьмина Татьяна Сергеевна
дерматолог, к.м.н.
Андрогенетическая алопеция (АГА) или андрогензависимое выпадение волос (androgenetic alopecia) — это выпадение волос с типовым распределением по мужскому или женскому типу* (male pattern hair loss MPFH или female pattern hair loss, FPHL).
* Такой термин предлагается использовать в новом пересмотре МКБ.
Андрогенетическая алопеция — это истончение и выпадение волос, а в дальнейшем — формирование очагов облысения в характерных зонах волосистой части головы.
Состояние является андрогензависимым и формируется у лиц с генетической предрасположенностью. Под влиянием мужских половых гормонов андрогенов волосяные фолликулы чувствительных зон постепенно уменьшаются в размерах (миниатюризируются), волосы выпадают.
В норме андрогены вырабатываются и в организме здоровых женщин, но в меньшем, чем у мужчин, количестве.
Андрогенетическая алопеция является наиболее распространенной формой выпадения волос у мужчин (затрагивает примерно 50%). АГА наблюдается у женщин старше 40 лет, значительно увеличивается после менопаузы и может поражать до 75% женщин старше 65 лет.
Процесс развивается годами, постепенно затрагивает все большее число фолликулов и становится более выраженным с возрастом.
Характерно начало в возрасте до 40 лет.
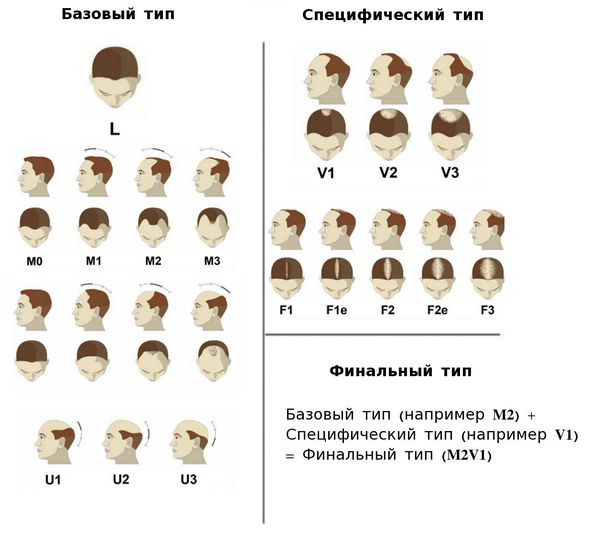
Формы и осложнения андрогенетической алопеции
Выпадение волос с типовым распределением у мужчин и женщин протекает по-разному и требует разных подходов в лечении. С этим во многом связано выделение двух форм — MPHL и FPHL.
Основные признаки у мужчин: смещение лобной линии роста назад и облысение макушки.
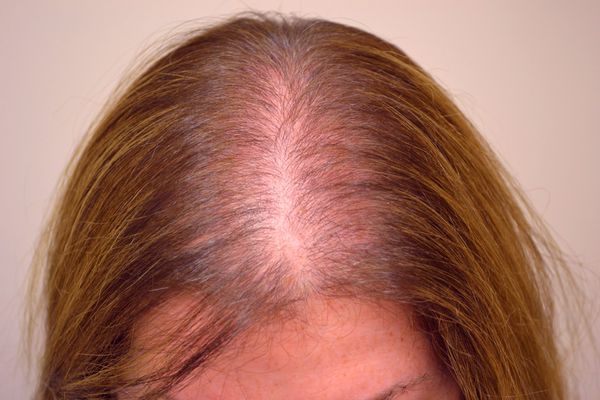
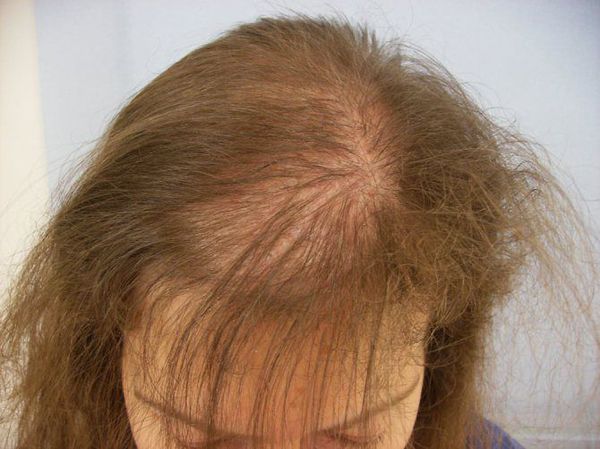
У женщин типичным является поражение лобной и теменной области, линия роста волос обычно сохранена, изменения не затрагивают затылочную зону. Прогрессирование идет медленнее, степень тяжести меньше, эффективность терапии выше.
Последние исследования показывают связь между выпадением волос с типовым распределением и риском сердечно-сосудистых заболеваний (инфаркт миокарда, инсульт), инсулинорезистентностью, сахарным диабетом, повышением артериального давления (метаболическимй синдром), синдромом поликистозных яичников. Типовое выпадение волос у мужчин в сочетании с метаболическим синдром иногда рассматривают как состояние, родственное синдрому поликистозных яичников у женщин.
При позднем начале терапии выпадение волос может стать необратимым.
Причины возникновения андрогенетической алопеции
Мужские половые гормоны андрогены воздействуют на волосяные фолликулы, что приводит к нарушению их нормальной функции и (как следствие) выпадению волос.
В патогенезе заболевания играют роль:
В большинстве случаев и у мужчин, и у женщин заболевание протекает на фоне нормального содержания андрогенов в крови.
Решающая роль андрогенов и генетической восприимчивости при андрогенетической алопеции у мужчин общепризнана, но степень влияния этих факторов на FPHL у большинства женщин менее ясна. Что также является одной из причин переименования этого состояния.
Симптомы
Проявления у заболевания следующие:
Клиническая картина андрогенетической алопеции у женщин характеризуется поредением волос в лобно-теменной области, напоминая облысение, которое встречается у мужчин. При этом полного облысения не наступает, хотя с возрастом волосы становятся менее пигментированными, тоньше и короче.
Андрогенетическая алопеция у мужчин может начаться в юношеском возрасте (13–14 лет), сочетаться с акне. Формируется полное облысение с сохранением волос на небольшом участке между лобно-теменной и затылочной областями. Иногда заболевание приводит к полному выпадению волос на голове.
Стадии протекания
Андрогенетическая алопеция представляет собой постоянный непрерывный процесс, а не серию отдельных фаз заболевания, и у каждого пациента характеризуется широким диапазоном различных признаков.
Лечение андрогенетической алопеции
Эффективность и безопасность раствора миноксидила (2 и 5%), наносимого два раза в день, имеет доказанную эффективность и безопасность. Миноксидил удлиняет продолжительность фазы роста волос и может увеличить приток крови к фолликулам.
У мужчин с АГА доказано эффективное использование финастерида или дутастерида (ингибитора 5α-редуктазы 1 и 2 типа). Возможно использование у женщин вне детородного периода под обязательным контролем врача.
У женщин применяются различные пероральные антиандрогенные препараты (КОК, спиронолактон, флутамид). Они также должны использоваться под наблюдением специалиста.
Возможно проведение пересадки волос. Важно понимать, что без полноценного лечения в андрогенчувствительных волосяных фолликулах, вокруг зоны пересадки, патологический процесс с формированием новых очагов будет продолжаться.
Терапия раствором или пеной наружными препаратами миноксидила
К терапии раствором или пеной наружными препаратами миноксидила чувствительны около 40% пациентов. Длительность терапии для оценки эффекта составляет не менее 3-6 месяцев. Оптимальный ответ на лечение этим препаратом демонстрируют пациенты с недавним появлением андрогенной алопеции и наличием небольших участков облысения. В целом женщины лучше реагируют на местное лечение миноксидилом, чем мужчины.
Применение пероральных антиандрогенов является более эффективным способом терапии (до 60%).
Лечение должно проводиться постоянно на протяжении жизни, поскольку процесс имеет непрерывное течение.
Преимуществом миноксидила является отсутствие системного воздействия на организм.
Пероральные антиандрогены более эффективны, но требуют постоянного приема внутрь и наблюдения специалиста.
Как происходит лечение андрогенетической алопециив клинке Рассвет
Андрогенетическая алопеция самая частая, но не единственная причина выпадения волос. Поэтому сначала дерматолог или трихолог проводит диагностику проблемы, определяя вид алопеции.
Врач просит рассказать о течении заболевания, проводившемся лечении. При необходимости назначает дополнительное обследование (анализ крови на половые гормоны, гормоны щитовидной железы, показатели обмена железа) или направляет на консультацию к эндокринологу или гинекологу.
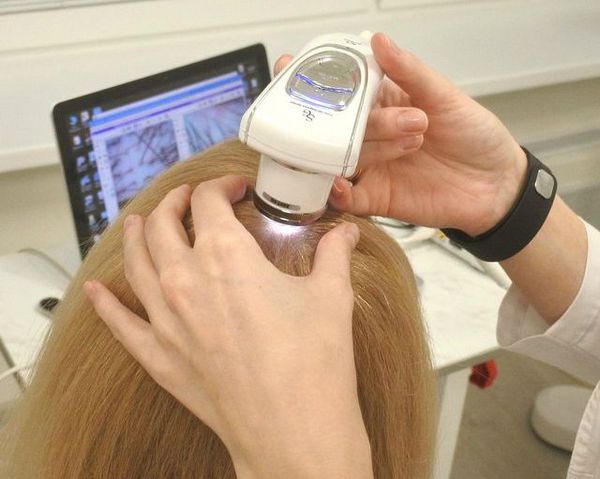
Специалист проводит осмотр пациента (в первую очередь волосистой части головы), оценивает тест на выпадение волос, выполняет трихоскопию. При общем осмотре могут быть выявлены внешние признаки гиперандрогении (избыточный рост волос, угревая сыпь).
Иногда для уточнения диагноза проводится биопсия кожи.
Рекомендации пациентам
Избегайте длительного пребывания на солнце без головного убора, используйте при необходимости фотозащитный крем.
Защищайте кожу головы от переохлаждения.
При сочетании с себореей, себорейным дерматитом правильно ухаживайте за кожей головы и волосами.
Возможно использование парика, накладок, системы волос или специальных средств для камуфляжа волосистой части головы.
Пациент оценил работу врача на 5 баллов.
Комментарий: Внимательный мега профессиональный специалист.
Пациент: закрытая медицинская информация
Отзыв из личного кабинета клиники Рассвет
Пациент оценил работу врача на 5 баллов.
Комментарий: Профессиональный и внимательный специалист, я довольна сегодняшней консультацией
Пациент: закрытая медицинская информация
Отзыв из личного кабинета клиники Рассвет
Пациент оценил работу врача на 5 баллов.
Комментарий: Замечательный врач!
Пациент: закрытая медицинская информация
Отзыв из личного кабинета клиники Рассвет
Записалась на прием к Челик Ирине Сергеевне в сентябре 2021 в клинику РАССВЕТ, после платного похода к другому дерматологу в поликлинику [. ], где мне назначили антибиотик сильный (юнидокс солютаб), мазь тетрадерм, в составе которой также есть аб, 2 вида антигистаминных, флюкостат зачем-то и все это от укуса мошки на длительный срок потому, что присоединилась якобы бактериальная инфекция (как это определил доктор одним быстрым взглядом, я не поняла). Мошка укусила в ногу и выглядел укус, честно говоря, пугающе. Однако назначение такого количества лекарств и сильного антибиотика вызвал у меня дикое недоверие, я решила потратить еще несколько тысяч, чтобы успокоить свои нервы, но в этот раз искала грамотного доказательного врача.
Ирина Сергеевна ответила на все-все мои вопросы, отменила, конечно антибиотик и весь этот список. Я как человек беспокойный, задавала их много. С проф. точки зрения по отношению к назначениям предыдущего врача, Ирина Сергеевна вела себя максимально корректно в диалоге со мной, считаю что это очень круто и достойно не поливать другого врача, который хотел залечить меня таблетками ненужными)) Объяснила мне что от чего и как происходит, уделила по моим ощущениям более 25 минут времени (возможно ввиду отсутствия большой очереди, но с таким врачом и 15 минут хватило бы).
Большое спасибо за такой подход, за приятный диалог, за понятные ответы, за внимательное отношение. Искренне советую врача и клинику.