диагноз ппс что это
Порок сердца
Пороки сердца – общее название для группы стойких нарушений сердечной деятельности, обусловленных патологическими изменениями строения сердца, его клапанного аппарата и отходящих от него сосудов. Как следствие, наступают расстройства внутрисердечной и общей гемодинамики (кровообращения).
Классификация, симптомы и признаки
Существует общепринятая классификация, согласно которой различают врожденные пороки сердца и приобретенные. Это 2 основные группы, каждая из которых включает несколько типов патологий. Они отличаются как причинами возникновения, так и симптомами, особенностями развития, методами диагностики и лечения.
Врожденный порок сердца (ВПС)
Возникает вследствие аномального формирования сердца и больших сосудов в первые 3–8 недель внутриутробного развития плода, чему способствовало негативное воздействие некоторых внешних факторов, болезни матери или прирожденная наследственность. Некоторые ВПС возникают в первые 2-3 месяца жизни человека из-за нарушения перестройки внутриутробного кровообращения плода, совмещенного с материнским кровотоком, на самостоятельный механизм.
Известно более 35 типов различных ВПС, далее приведены наиболее часто встречающиеся из них.
Дефект межпредсердной перегородки (ДМПП)
Врожденное аномальное соединение между левым и правым предсердиями, которому в 2-3 раза больше подвержены представители женского пола. У детей может протекать без каких-либо симптомов, некоторые спокойно занимаются спортом. С возрастом появляются
На какое-то время самочувствие может субъективно улучшиться, но после 20 лет у большинства больных состояние ухудшается. Нарастает одышка, появляется цианоз (синюшный окрас) кожных покровов, нарушается ритм сердца.
Дефект межжелудочковой перегородки (ДМЖП)
Порок развития перегородки, приводящий к формированию сообщения левого и правого желудочков. Жалоб пациенты обычно не предъявляют, размеры сердца не увеличены, легочная гипертензия не развивается, есть склонность к спонтанному закрытию дефекта. При средних и больших дефектах дети отстают в физическом развитии, возможны частые пневмонии. При осмотре отмечается бледность кожных покровов, парастернальный «сердечный горб».
Открытый артериальный проток (ОАП)
Артериальный проток – сосуд, соединяющий аорту и легочную артерию, необходим только для внутриутробного развития плода. После первого вдоха при рождении появляется легочное кровообращение, и необходимость в протоке отпадает, он закрывается на протяжении 10 дней. Пороком считается его функционирование у доношенных детей свыше этого срока.
Клинические проявления зависят от объема сбрасываемой через проток крови. При широком протоке, когда сброс большой, отмечается:
Если же размер протока небольшой, то патология длительное время не демонстрирует никаких признаков, выражаясь в пубертатном возрасте или позже (роды, значительные нагрузки, занятия спортом). Пульс у пациентов с ОАП высокий, быстрый, определяется пульсация сосудов шеи, капиллярный пульс. Диастолическое давление снижено, хотя систолическое в норме или умеренно повышено.
Коарктация аорты (КА)
Врожденное сужение аорты, чаще всего в месте перехода дуги аорты в её нисходящую часть. Составляет 5-8% от общего числа ВПС, среди больных гораздо больше мужчин. Симптоматика определяется анатомическими, возрастными изменениями и сочетанием с другими ВПС, а именно:
Со временем возможны носовые кровотечения, боли в области сердца, судороги мышц ног, жалобы на то, что мерзнут стопы. У женщин могут быть нарушения менструального цикла, бесплодие. Иногда у больных случаются гипертонические кризы.
Сегодня ВПС встречаются с частотой 8 на 1000, или 1 на 125 новорожденных. Чаще других видов наблюдается ДМЖП (от 30 до 50% всех ВПС), ОАП приходится на 10% случаев.
Приобретенный порок сердца (ППС)
Заболевание, в основе которого лежат морфологические (изменения в строении) или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц). Развиваются ППС в результате острых или хронических болезней либо травм, нарушающих функцию клапанов и вызывающих изменения внутрисердечной гемодинамики.
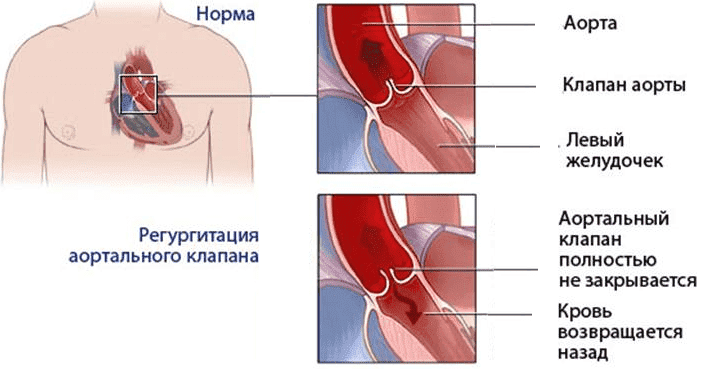
В нормальном состоянии сердечные клапаны обеспечивают ток крови в одном направлении: в должные моменты они закрываются и открываются, пропуская кровь или ставя ей заслон. При образовании порока случается органическое поражение клапанного аппарата различного генеза (происхождения). Поражение клапанов сердца проявляется в их неспособности к полному раскрытию (приводит к сужению соответствующего отверстия) либо в неполном смыкании (вызывает их недостаточность).
Стеноз (сужение) клапанных отверстий сопровождается уменьшением площади выходного отверстия, что приводит к затруднению опорожнения полости сердца и увеличению давления между его отделами.
Недостаточность клапанов характеризуется регургитацией, то есть обратным потоком крови за счет неполного смыкания створок по причине их укорачивания, сморщивания, перфорации либо расширения фиброзного клапанного кольца.
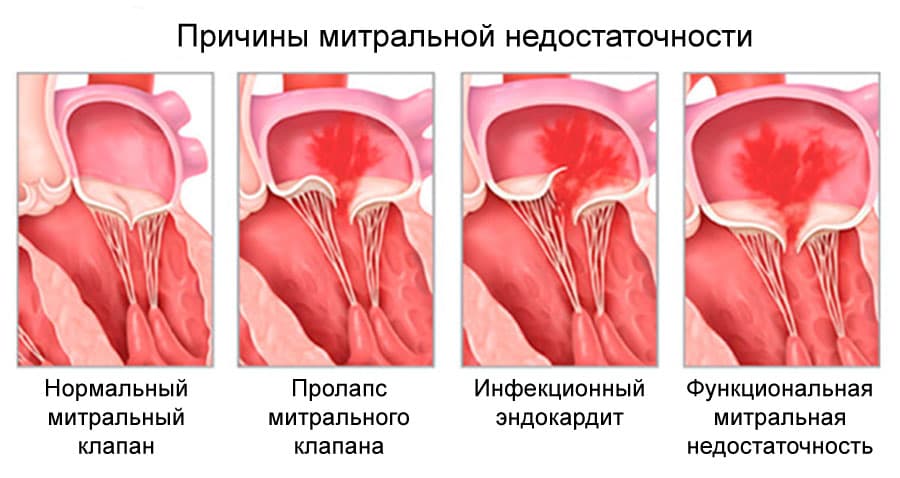
Недостаточность митрального клапана (НМК)
Поскольку компенсация приходится на самый мощный отдел сердца – левый желудочек, то этот период довольно длительный. Бессимптомное течение можно наблюдать на протяжении нескольких лет. При появлении клинических симптомов наиболее типичны жалобы на одышку (98%), быструю утомляемость (87%). На более поздних стадиях отмечаются:
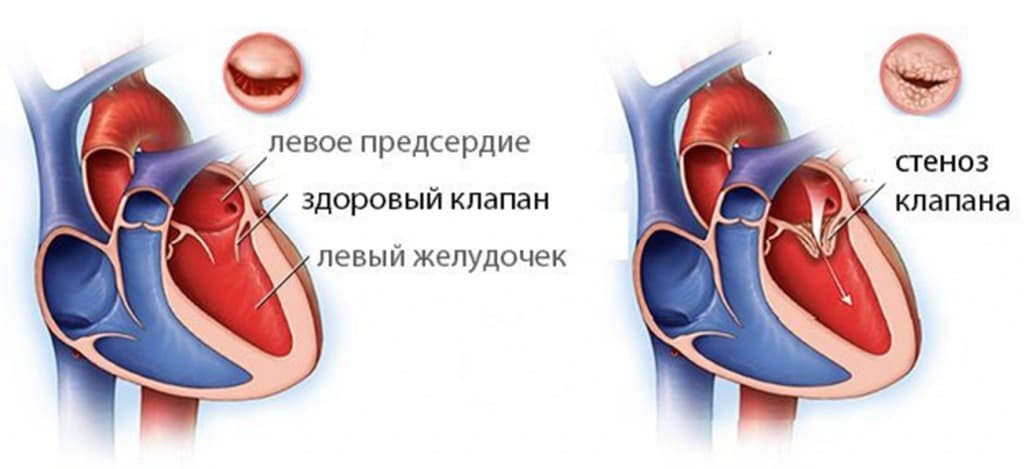
Митральный стеноз (МС)
Так называют сужение левого предсердно-желудочкового отверстия, что препятствует току крови из левого предсердия в желудочек при диастоле желудочков. Самая характерная жалоба – одышка, именно она часто служит причиной обращения к врачу. Она возникает при нагрузке, когда площадь клапана уменьшается вдвое. По мере прогрессирования сужения появляются другие симптомы:
Типичные признаки тяжелого МС – синюшно-красный цвет щек, возникающий в результате уменьшения сердечного выброса, и разный пульс на лучевых артериях верхних конечностей.
Недостаточность клапана аорты
Причиной служит деформация соединительной ткани клапана аорты. Его створки стают короче, могут провисать, края утолщаются – всё это приводит к недостаточному смыканию створок при диастоле.
Симптоматика зависит от темпов формирования и размера дефекта клапана. На стадии компенсации субъективные ощущения обычно отсутствуют. Одышка начинается только при значительной физической нагрузке, но далее, по мере развития недостаточности левого желудочка, – в покое и напоминает сердечную астму. Также могут присутствовать:
Иногда присутствует капиллярный пульс – ритмичное изменение интенсивности окраса нёбного язычка и миндалин (симптом Мюллера), ногтевого ложа (симптом Кринке).
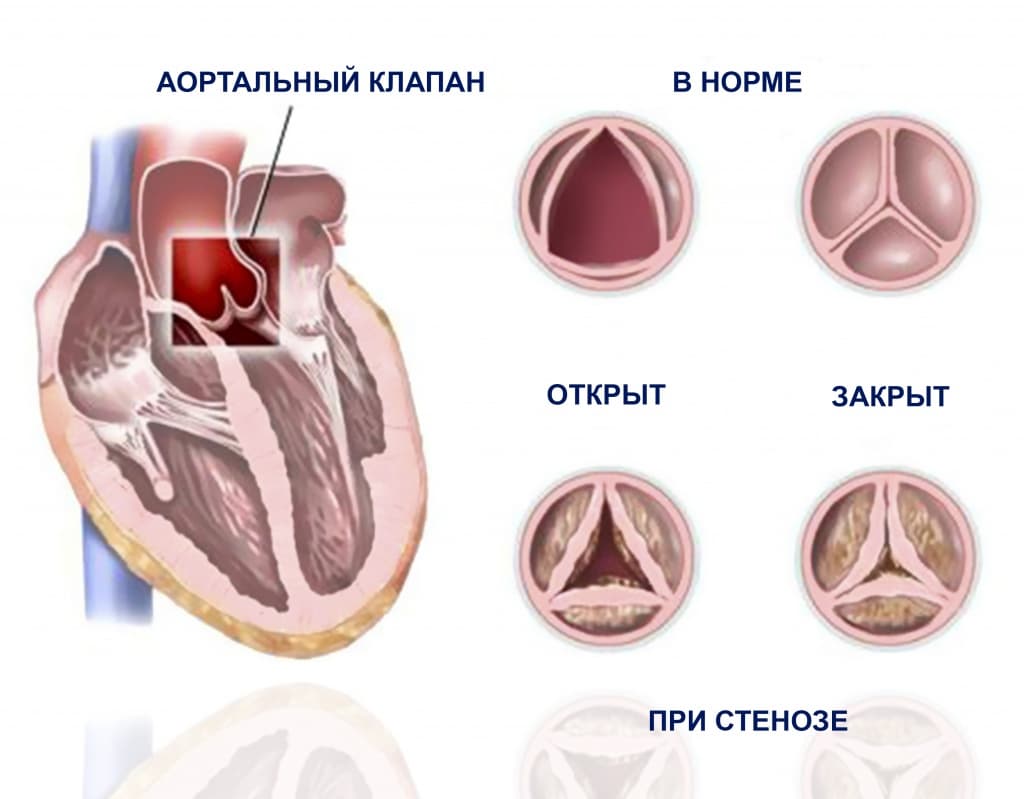
Стеноз устья аорты
Вследствие поражения створки аортального клапана утолщаются, стают плотнее, этим процессам способствует появление фиброзных наложений на желудочковой стороне клапана. Одновременно разрастается ткань клапана из-за механического раздражения интенсивным кровотоком. Свободные края створок спаиваются, что вызывает постепенное сужение аортального отверстия.
При небольших анатомических изменениях аортального клапана пациенты на протяжении многих лет не жалуются на здоровье, сохраняют довольно высокую трудоспособность, могут заниматься спортом и хорошо переносить большие физические нагрузки. Более выраженная преграда для кровотока из левого желудочка увеличивает силу сердечных сокращений, появляется ощущение выраженного сердцебиения. Развитие порока сопровождается такими признаками:
Нередко наблюдается стенокардия напряжения, вызванная несоответствием коронарного кровотока метаболическим потребностям гипертрофированного левого желудочка. Неадекватная, чрезмерная нагрузка сожжет спровоцировать отек легких. Появление приступов сердечной астмы в сочетании со стенокардией рассматриваются как симптом неблагоприятного прогноза.
Сочетанный аортальный порок сердца
Представляет собой сочетание клапанного стеноза устья аорты и недостаточности аортального клапана. Створки утолщенные, ригидные (двигаются с трудом), сросшиеся, что обуславливает их неполное раскрытие при систоле желудочков.
Клиническая картина в этом случае сочетает признаки стеноза аорты и аортальной недостаточности. Но при этом отсутствуют симптом Квинке, «танец каротид», а пульсация крупных артерий усилена.
Недостаточность трикуспидального клапана (НТК)
Порок связан с регургитацией крови из правого желудочка в правое предсердие. Компенсаторные механизмы во многом схожи с таковыми в левых отделах сердца при НМК. Но ввиду ограниченных компенсаторных возможностей тонкостенного правого предсердия рано возникают системная венозная гипертензия и развернутая картина правожелудочковой недостаточности.
С началом декомпенсации порока развивается быстро прогрессирующая симптоматика:
Диагностика
Диагностические мероприятия при обнаружении порока сердца и определении его типа требуют комплексного подхода. Для начала врач собирает анамнез: выясняет жалобы пациента, время и обстоятельства их проявления, интенсивность, наследственные факторы. На этом этапе ценной будет и информация от близких людей, нередко они замечают подробности, которым больной не придает значения.
Далее врач проводит физикальную диагностику:
Визуально оценивают окрас кожного покрова, строение тела пациента, особенности развития, предпочитаемую позу. При пальпации определяются характеристики пульса, сердечных сокращений, систолическое дрожание, температура кожных покровов на разных участках тела. Аускультативно определяются тоны сердца, их акценты, диастолические и систолические шумы. Перкуторно выявляется расширение границ сердца, других органов. Обязательно измеряется артериальное давление.
В обязательном порядке назначается лабораторная диагностика:
После физикальной и лабораторной диагностики назначают инструментальные методы обследования.
Эхокардиография
Один из основных методов диагностики пороков сердца и выявления сопутствующих им аномалий. Разрешает осуществить подробную визуализацию аномалии, оценить её размеры и влияние на гемодинамику. В режимах цветного и импульсного доплера есть возможность определить скорость и направление кровотока. Ключевое исследование для подтверждения диагноза, оценки тяжести патологии и прогноза.
Разновидность этой методики – чреспищеводная эхокардиография – показана при затрудненной по разным причинам классической трансторакальной эхокардиографии. Обязательно осуществляется при операции на клапане для мониторинга результатов.
Катетеризация сердца
Применяется для подтверждения диагноза, если доплерэхография не в состоянии детально выявить морфологические параметры порока и его гемодинамическую значимость, а также при выполнении некоторых видов коррекции аномалий.
Нагрузочные тесты
Тесты с физической нагрузкой полезны для обнаружения объективных признаков у пациентов без клинических симптомов и выраженных жалоб. Метод рекомендован истинно бессимптомным больным с аортальным стенозом.
Компьютерная томография (КТ)
Методика разрешает точно установить выраженность кальциноза клапанов с высокой достоверностью результата. В специализированных центрах спиральную КТ используют для исключения ишемической болезни сердца у пациентов с низким риском атеросклероза.
Также применяют другие методы инструментального обследования:
Причины развития
К наиболее распространенным причинам врожденных пороков относятся:
Среди причин развития приобретенных пороков сердца называют:
Лечение
В большинстве случаев рекомендовано оперативное лечение пороков сердца, то есть осуществление хирургических операций. Традиционная (медикаментозная) терапия играет роль вспомогательной методики, используются препараты для профилактики и лечения сердечной недостаточности и других осложнений.
Лечение медикаментами при ВПС патогенетическое, направлено на мобилизацию компенсаторных механизмов и достижение оптимального состояния организма больного ко времени хирургической операции. Консервативная терапия при ППС на стадиях компенсации поводится медикаментозная терапия сердечной недостаточности и, при необходимости, ревмокардита, операции показаны в случае декомпенсации.
Какие врачи лечат
Помимо них в процессе лечения принимают участие врачи инструментальной и лабораторной диагностики. Больным с пороком сердца нужно в обязательном порядке проходить тщательное обследование хотя бы раз в год. Это позволит вовремя выявить критические нарушения и предпринять необходимые лечебные мероприятия.
Пороки сердца часто сложно отличить от других заболеваний. Так, коарктация аорты часто проходит под маской вегетососудистой дистонии, артериальной гипертензии неясного генеза. Симптоматика артериального стеноза схожа с клинической картиной целого ряда сердечно-сосудистых заболеваний, а митральный стеноз нужно отличать от тиреотоксикоза.
Поэтому очень важна квалификация врача. Кардиологи АО «Медицина» (клиника академика Ройтберга) обладают многолетним опытом успешного лечения пороков сердца, клиника занимает одно из ведущих мест в этой области.
Показания
Для патологий, вызванных ВПС показания к проведению хирургических операций следующие:
Показанием к операции при ППС является развитие любого типа этих пороков до стадии выраженной декомпенсации, когда возникает непосредственная угроза жизни пациента.
Противопоказания
Противопоказанием для оперативного вмешательства при ВПС будет развитие обратного (веноартериального) сброса крови через дефект.
Относительными противопоказаниями при ППС выступают:
Стоимость первичного приема, исследований, лечения
Говорить о какой-либо фиксированной цене лечения порока сердца в Москве будет нецелесообразно. Нужно понимать, что ситуация каждого пациента индивидуальна, очень многое зависит от особенностей и состояния организма, типа и стадии развития порока. Лечение этой патологии не может быть дешевым, но это не повод отчаиваться. Существует государственная программа финансирования (полного или частичного) лечения таких пациентов, в том числе проведения операций за счет бюджетных средств.
Сориентироваться в стоимости первичного приема можно по соответствующей таблице услуг. Там же приведены цены на основные виды диагностических процедур, лабораторные анализы.
Преимущества лечения в клинике АО «Медицина»
В лечении любой болезни на первый план всегда выходит профессионализм врача. Клиника АО «Медицина» по праву гордиться своими специалистами. На их счету сотни успешных операций, а значит – спасенных жизней!
Здесь практикуют ведущие кардиологи и кардиохирурги России. При необходимости пациентов консультируют академики, профессора, кандидаты и доктора медицинских наук, ведь клиника является базой для медицинского университета. Поддерживается постоянная связь с международными врачебными сообществами, внедряются новые методики лечения.
Не менее важно техническое оснащение. Оснащение современным сверхточным оборудованием, помноженное на многолетний опыт врачей, позволяет добиться успеха даже в самых тяжелых случаях. Огромное значение имеет и своевременное обращение за медицинской помощью, а в случае с пороком сердца счет времени может быть на дни. Не медлите, запишитесь на прием – мы сумеем помочь!
Приобретенный порок сердца
Приобретенный порок сердца (ППС) – заболевание, вызванное нарушением строения и функциональной работы клапанного аппарата сердца, развивающееся на определенном этапе жизни человека, чаще в зрелом возрасте, тогда как врожденные пороки формируются в период развития плода.
Причины
Частые причины возникновения приобретенного порока сердца: ревматизм, инфекционный эндокардит, атеросклероз и пр. Значительно в меньшей степени он может быть вызван травмами, заболеваниями соединительной ткани (склеродермия, дерматомиозит, болезнь Бехтерева) и сифилисом.
Развитие ППС происходит по следующему сценарию: начинается воспалительный процесс в створках клапанов, что приводит к их разрушению и деформированию, в конечном итоге происходит образование рубцов. Сбой в работе клапанов приводит к работе сердца в усиленном режиме, за счет чего происходит утолщение сердечных отделов. Как следствие, полости сердца расширяются, снижается сократительная способность сердечных мышц, и возникают симптомы сердечной недостаточности.
Среди ППС различают компенсированные и декомпенсированные виды пороков. В первом случае порок не сопровождается недостатком кровообращения, при декомпенсированном виде появляются признаки недостатка кровообращения.
Классификация
Виды приобретенных пороков сердца:
Симптомы
Симптоматика заболевания может существенно отличатся в зависимости от вида ППС.
Для митрального стеноза характерно расширение левого предсердия, снижение давления в данном отделе, а также в венах, впадающих в него. 
Если имеется недостаточность митрального клапана, то при сокращении левого желудочка кровь может в небольшом количестве попадать в левое предсердие. Наблюдается учащенное сердцебиение, отдышка и слабость.
Похожие симптомы, в частности, сердцебиение, отдышка и длительные боли при нагрузках, отмечаются при недостаточности клапана аорты. Это вызвано тем, что отсутствует полное примыкание аортальных клапанов в период диастолы, что приводит к возвращению крови в левый желудочек.
Ключевым симптомом приобретенного порока сердца можно назвать шум в верхушке сердца, имеющий систолический характер, а также имеется гипертрофия миокарда влево и вверх.
Также симптомами заболевания являются: бледность, отдышка, повышенная пульсация в области шеи и в артериях. Верхушечный сердечный толчок идет влево и вниз.
Диагностика
Вначале проводится общий осмотр пациента, измерение пульса, давления, прослушивается сердце. При подозрении ППС назначается дополнительное обследование, проводят рентгенологическое исследование для того чтобы оценить размер сердца и каждой из его камер и проверить состояние легких.
Электрокардиограмма поможет выявить нарушения частоты и ритма работы сердца. Проведение эхокардиограммы покажет работу сердечных клапанов, размер сердечных камер, позволит определить толщину сердечной мышцы и предоставит данные о ее работе.
В отдельных случаях врач может назначить проведение катетеризации и ангиограммы – это даст возможность определить давление в камерах сердца и оценить его способность нагнетать кровь. Также при этих процедурах определяется объем крови, работа сердечных клапанов и проходимость артерий.
Лечение
Лечение приобретенных пороков сердца непременно сводится к назначению пациенту образа жизни и степени активности, которые бы соответствовали состоянию органов кровообращения. Определяется это с учетом уровня поражения сердца.
В большинстве случаев проводится хирургическое лечение. Как правило, пациенту во время оперативного вмешательства исправляют имеющийся дефект, для этого проводят вальвулотомию или вальвулопластику, то есть рассекают сросшиеся створки сердечных клапанов и восстанавливают их работу. При повреждении клапана, когда его восстановление невозможно, производят его замену на имплантат, сделанный из биологического искусственного материала.
Лечение заболевания медикаментами может быть назначено лишь для стабилизации сердечного ритма, лечения или профилактики сердечной недостаточности и для лечения рецидивов основного заболевания, приведшего к пороку сердца.
Профилактика
Профилактика ППС в основном заключается в лечении заболеваний, которые могут привести к нарушениям в работе сердца. Непременно следует своевременно проводить лечение ревматизма, на ранних периодах выявить и уничтожить стрептококковую инфекцию. Для этого пациентам назначают профилактику бициллином, вводя его ежемесячно на протяжении года. Если есть подозрение на ППС, то назначается постоянное наблюдение у кардиолога.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Приобретенные пороки сердца
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Если в результате патологического процесса возникает деформация тканей клапана и сужается отверстие, через которое кровь поступает в следующий отдел сердца, то такой порок называется стенозом. Деформация может приводить к не смыканию клапанов сердца из-за изменения формы, укорочения их в результате рубцевания пораженных тканей, этот порок называется недостаточностью. Недостаточность клапанов бывает функциональной, возникающей в результате растяжения камер сердца, площади неизмененного клапана оказывается недостаточно для закрытия увеличившегося отверстия – створки провисают (пролабируют).
Работа сердца перестраивается в зависимости от возникших изменений и потребностей кровотока в организме.
Причины возникновения приобретенных пороков сердца
В большинстве случаев пороки вызваны ревматическими заболеваниями, в частности ревматическим эндокардитом (около 75% случаев). Причиной могут быть также развитие атеросклероза, системные болезни соединительной ткани, травмы, сепсис, инфекции, перегрузки, аутоиммунные реакции. Эти патологические состояния вызывают нарушения в структуре сердечных клапанов.
Классификация приобретенных пороков сердца
В сердце человека четыре камеры: левые и правые предсердия и желудочки, – между которыми находятся сердечные клапаны. Из левого желудочка выходит аорта, а из правого – легочная артерия.
Работоспособность сердечной мышцы зависит от функционирования клапанов, которые при сокращении мышцы сердца пропускают кровь в следующий отдел без препятствий, а при расслаблении мышцы сердца не позволяют крови поступать обратно. Если функция клапанов нарушается, то нарушается и функция сердца.
По причинам формирования пороки классифицируются следующим образом:
По типу функциональной патологии пороки делят на такие типы:
В зависимости от локализации выделяют следующие патологии:
Гемодинамика может быть нарушена в разной степени:
Митральный клапан страдает чаще, чем аортальный. Реже встречаются патологии трикуспидального клапана и клапана легочной артерии.
Симптомы приобретенных пороков сердца
Митральный стеноз
Проявляется уплотнением или сращением створок, уменьшением площади отверстия митрального клапана. В результате ток крови из левого предсердия в левый желудочек затруднен, левое предсердие начинает работать с повышенной нагрузкой. Это приводит к увеличению левого предсердия. В левый желудочек кровь поступает в меньшем объеме.
В связи с уменьшением площади митрального отверстия увеличивается давление в левом предсердии, а затем и в легочных венах, через которые кровь, обогащенная кислородом, из легких поступает в сердце. Обычно давление в легочных артериях начинает повышаться, когда диаметр отверстия становится менее 1 см, по сравнению с нормальным 4-6 см, в артериолах легких возникает спазм, который усугубляет процесс. Таким образом, формируется так называемая легочная гипертензия, длительное существование которой приводит к склерозу артериол с их облитерацией, которую невозможно устранить даже после устранения стеноза.
При этом пороке гипертрофируются и расширяются, прежде всего левое предсердие, а затем и правые отделы сердца.
В начале формирования данного порока симптомы мало заметны. В дальнейшем на первое место выступают одышка, кашель при физической нагрузке, а потом и в покое. Может возникать кровохарканье, упорные боли в области сердца, нарушения ритма (тахикардия, мерцательная аритмия). Если процесс заходит далеко, то при физической нагрузке может развиваться отек легких.
Существуют физикальные признаки митрального стеноза: диастолический шум в сердце, ощущается соответствующее этому шуму дрожание грудной клетки («кошачье мурлыканье»), изменяются границы сердца. Опытный специалист может часто поставить диагноз уже при внимательном осмотре пациента.
Митральная недостаточность
Недостаточность клапана выражается в возможности крови возвращаться обратно в предсердие во время сокращения левого желудочка, так как между левыми предсердием и желудочком остается сообщение, не закрываемое створками клапана в момент сокращения. Вызывается такая недостаточность либо деформацией клапана в результате изменяющего ткани процесса, либо его провисанием (пролапс), из-за растяжения камер сердца при их перегрузке.
Компенсированная митральная недостаточность длится обычно несколько лет, в пораженном сердце усиливается работа левого предсердия и левого желудочка, сначала развивается гипертрофия мышц этих отделов, а затем полости начинают расширяться (дилятация). Тогда из-за снижения ударного объема минутный выброс крови из сердца начинает снижаться, а количество вернувшейся (регургитация) крови в левое предсердие увеличивается. Начинается застой крови в малом круге кровообращения (легочном), увеличивается давление в нем, возрастает нагрузка на правый желудочек, он гипертрофируется и расширяется. Это приводит к быстрой декомпенсации сердечной деятельности и развитию правожелудочковой недостаточности.
Если компенсаторные механизмы не успевают развиться при остро возникшей недостаточности митрального клапана, то заболевание может дебютировать с отека легких и привести к летальному исходу.
Клинические проявления митральной недостаточности в компенсированную стадию минимальны и могут быть не замечены пациентом. Начинающаяся декомпенсация характеризуется одышкой, плохой переносимостью физической нагрузки, потом, когда увеличивается застой в легочном круге кровообращения, появляются приступы сердечной астмы. Кроме того, могут беспокоить боли в области сердца, приступы сердцебиения, перебои в работе сердца.
Правожелудочковая сердечная недостаточность приводит к застою крови в большом круге кровообращения. Увеличивается печень, появляются цианоз губ, конечностей, отеки на ногах, жидкость в животе, нарушение ритма сердца (50% больных имеют мерцательную аритмию).
Аортальный стеноз
Появление жалоб у пациентов начинается, когда площадь устья аорты уменьшается больше, чем наполовину. Когда появляются жалобы, то это говорит о далеко зашедшем процессе, о большой степени стеноза и высоком градиенте давления между левым желудочком и аортой. В этом случае речь о лечении надо вести уже с учетом хирургической коррекции порока.
ных артерий, в том числе аорты. В стадию декомпенсации развивается дилятация (расширение) левого желудочка, снижается эффективность систолы, повышается давление в нем, затем в левом предсердии и малом круге кровообращения. Появляются клинические признаки застоя в малом круге кровообращения: одышка, сердечная астма.
Трикуспидальный стеноз
Трикуспидальная недостаточность. Эта патология чаще всего сопровождает другие пороки, проявляется в виде недостаточности трикуспидального клапана. Из-за венозного застоя постепенно развивается асцит, печень и селезенка увеличиваются в размерах, отмечается высокое венозное давление, развивается фиброз печени и снижение ее функции.
Комбинированные пороки и сочетание патологических состояний
Чаще всего встречается такое сочетание, как митральный стеноз и митральная недостаточность. При таком патологическом сочетании уже на ранних стадиях отмечается цианоз, одышка. Аортальный порок характеризуется стенозом и недостаточностью клапана одновременно, обычно имеет неярко выраженные признаки двух состояний.
При комбинированных пороках поражены несколько клапанов, и в каждом из них могут быть как изолированные патологии, так и их сочетание.
Методы диагностики сердечных пороков
Для того чтобы установить диагноз порока сердца, собирается анамнез, выявляется наличие заболеваний, которые могли привести к деформации сердечного клапана: ревматические болезни, инфекционные, воспалительные процессы, аутоиммунные заболевания, травмы.
Обязательно проводится осмотр пациента, выявляется присутствие одышки, цианоза, отеков, пульсации периферических вен. С помощью перкуссии выявляют границы сердца, проводят прослушивание тонов и шумов в сердце. Выявляют размеры печени и селезенки.
Основным методом диагностики клапанной патологии является эхокардиография, которая позволяет выявить порок, определить площадь отверстия между предсердием и желудочком, размеры клапанов, сердечную фракцию, давление в легочной артерии. Более точную информацию о состоянии клапанов можно получить при проведении чреспищеводной эхокардиографии.
Также используется в диагностике электрокардиография, которая позволяет оценить наличие гипертрофии предсердий и желудочков, выявить признаки перегрузки отделов сердца. Суточное холтеровское мониторирование ЭКГ позволяет выявить нарушения ритма и проводимости.
Высокоинформативными методами диагностики пороков сердца являются МРТ сердца или МСКТ сердца. Компьютерные томографии дают точные и многочисленные срезы, по которым можно точно диагностировать порок и его вид.
Не последнюю роль в диагностике занимают лабораторные исследования, среди которых – анализы мочи, крови, определение сахара в крови, уровня холестерина, ревматоидные пробы. Лабораторные анализы позволяют выявить причину заболевания, что играет важную роль для последующего лечения и поведения больного.
Профилактика и прогноз при ППС
Таких мер профилактики, которые бы на сто процентов спасали бы от приобретенного порока сердца, нет. Но есть ряд мер, которые позволят снизить риск развития пороков сердца. Имеются ввиду следующие:
Прогноз для жизни и трудоспособности людей с пороками сердца зависит от общего состояния, тренированности человека, физической выносливости. Если отсутствуют симптомы декомпенсации, человек может жить и работать в обычном режиме. Если же развивается недостаточность кровообращения, труд должен быть или облегчен, или прекращен, показано санаторное лечение на специализированных курортах.
Необходимо наблюдаться у кардиолога, чтобы отслеживать динамику процесса и при прогрессировании заболевания вовремя определить показания к кардиохирургическому лечению порока сердца.
Лечение приобретенных пороков сердца может быть консервативное и оперативное
Консервативное лечение эффективно только на ранних этапах развития порока сердца и требует обязательного динамического наблюдения кардиолога.
ППС следует лечить хирургически тогда, когда:
Виды операций на пороки сердца
Основные два вида операций, которые в настоящее время применяются при ППС-это реконструкция пораженных клапанов (пластика) или их протезирование.
Клапансохраняющая операция
Выполняется для устранения причины дисфункции клапана.
Клапанзамещающая операция
В случае невозможности выполнения пластики, когда нет для этого условий, выполняют клапанзамещающие операции протезирования клапанов сердца. В случае вмешательства на митральном клапане протезирование выполняют с полным или частичным сохранением передней или задней створок клапана, а при невозможности без их сохранения.
При клапанзамещающих операциях используют протезы.
Минимально инвазивные операции
Современная хирургия, благодаря созданию новых инструментов, получила возможность модифицировать оперативные доступы к сердцу, что приводит к тому, что операции становятся минимально травматичными для пациента.
Смысл таких операций заключается в том, что доступ к сердцу осуществляется посредством небольших разрезов на коже. При миниинвазивных операциях на митральном клапане проводится правосторонняя боковая миниторакотомия, при этом кожный разрез делается не более 5 см, это позволяет полностью отказаться от рассечения грудины и обеспечивает удобный доступ к сердцу. Для улучшения визуализации применяется эндоскопическая видео поддержка, обладающая многократным увеличением. При миниинвазивном доступе к аортальному клапану разрез на коже примерно в два раза меньше (длина разреза 8 см), а грудина рассекается по длине в верхней ее части. Преимущество данного метода заключается в том, что не рассеченный участок грудины обеспечивает большую стабильность после операции, а также в лучшем косметическом эффекте за счет уменьшения размера шва.
Эндоваскулярные операции- транскатетерное протезирование аортального клапана (TAVI).
Методы транскатетерной имплантации аортального клапана:
Существует два вида стент-клапанов:
Для определения возможности проведения операции TAVI пациент должен пройти ряд обследований, включая ЭКГ, эхокардиографию, компьютерную томографию (КТ) и ангиографию.
В настоящее время все более широкое применение процедура TAVI находит не только при аортальном стенозе, но и при аортальной недостаточности, а также их сочетании. Кроме того, операция TAVI применяется при дисфункции биологического протеза аортального клапана.
Операция TAVI проводится под общим наркозом и требует междисциплинарного подхода. Процедура выполняется специализированной командой, которая включает интервенционного кардиолога, кардиохирурга, анестезиолога, радиолога.
Наличие стент-клапана не является показанием к приему пациентом антикоагулянта непрямого действия Варфарина (при отсутствии других показаний).