диагноз рам что это
Рассеянный энцефаломиелит
Рассеянный энцефаломиелит (РЭМ) — острый аутоиммунный воспалительный процесс, диффузно поражающий различные участки центральной и периферической нервной системы и приводящий к обратимой демиелинизации. Клинически рассеянный энцефаломиелит характеризуется быстро нарастающей вариабельной полиморфной неврологической симптоматикой (сенсорными и моторными нарушениями, расстройством функции ЧМН и тазовых органов, нарушением сознания и речи). Основу диагностики составляет сопоставление клинических данных и результатов МРТ головного мозга. Лечение рассеянного энцефаломиелита комплексное, осуществляется стационарно, в остром периоде может потребовать проведения реанимации.
Общие сведения
Причины рассеянного энцефаломиелита
Первичный рассеянный энцефаломиелит, как правило, имеет вирусную этиологию. Попытки идентифицировать специфического возбудителя привели к тому, что отечественными учеными из крови и ликвора пациентов был выделен вирус, близкий к вирусу бешенства и не имеющий аналогов среди известных вирусов. Он получил название вирус ОРЭМ. Однако подобный вирус определяется далеко не у всех заболевших.
Зачастую рассеянный энцефаломиелит возникает после перенесенной ОРВИ: ветряной оспы, краснухи, гриппа, кори, инфекционного мононуклеоза, герпетической или энтеровирусной инфекции. Вторичный рассеянный энцефаломиелит может носить токсический, поствакцинальный или постинфекционный характер. Поствакцинальный РЭМ может развиваться после вакцинации против бешенства, коклюша, дифтерии, кори. Известны случаи энцефаломиелита после введения антигриппозной вакцины. В редких случаях РЭМ возникает через некоторое время после перенесенной бактериальной инфекции (микоплазменной пневмонии, токсоплазмоза, хламидиоза, риккетсиоза).
Помимо указанных этиофакторов, важное значение в возникновении рассеянного энцефаломиелита имеет неблагополучный преморбидный фон — истощение иммунной системы вследствие хронических стрессов, переохлаждения, перенесенной травмы, болезни или операции. Кроме того, исследователи полагают наличие наследственной предрасположенности, выражающейся в сходстве белков нервных тканей с белками некоторых инфекционных агентов или в особенностях функционирования иммунной системы.
Патогенез рассеянного энцефаломиелита
Основным патогенетическим субстратом РЭМ является аутоиммунная реакция. В результате сходства белковых антигенов, входящих в состав инфекционных агентов, с миелином и другими белками нервной ткани, иммунная система начинает продуцировать антитела к собственным структурным элементам нервной системы. Этот процесс имеет системный характер и приводит к разрушению миелина как в спинном и головном мозге, так в спинномозговых корешках и периферических нервных волокнах. В результате демиелинизации утрачивается функция пораженных нервных структур.
Морфологически отмечается периваскулярная инфильтрация макрофагами, лимфо- и моноцитами, диссеминированное воспаление, периваскулярная демиелинизация, дегенерация олигодендроцитов. Поражается преимущественно белое вещество церебральных и спинальных структур, но возможно вовлечение и серого мозгового вещества. Очаги демиелинизации в ЦНС могут быть визуализированы при помощи МРТ.
Следует отметить, практически полное патогенетическое сходство РЭМ и рассеянного склероза. Основное отличие между ними состоит в том, что первый является острым и преимущественно обратимым процессом, а второй — хроническим прогрессирующим заболеванием с периодами ремиссий и обострений. Однако дебют рассеянного склероза может полностью имитировать картину РЭМ. Рассеянный энцефаломиелит, в свою очередь, может приводить к хронизации демиелинизирующего процесса с исходом в рассеянный склероз.
Симптомы рассеянного энцефаломиелита
В типичных случаях рассеянный энцефаломиелит манифестирует тяжелой энцефалопатией. У 50-75% больных развиваются нарушения сознания, варьирующие от оглушенности до комы. Отмечается психомоторное возбуждение, головокружение, головная боль, тошнота, менингеальный синдром. Нередко развернутой клинической картине предшествует период продрома в виде миалгий, лихорадки, головной боли, общей разбитости. Характерно быстрое нарастание неврологической симптоматики, выраженность которой в течение нескольких дней достигает максимума.
Очаговая симптоматика рассеянного энцефаломиелита весьма вариабельна и зависит от топики очагов поражения. Может наблюдаться атаксия, гемиплегия, глазодвигательные расстройства и поражение других черепно-мозговых нервов, ограничения зрительных полей, афазия или дизартрия, сенсорные нарушения (гипестезия, парестезия), тазовые расстройства. Поражение зрительного нерва протекает по типу ретробульбарного неврита. По различным данным от 15% до 35% случаев РЭМ сопровождаются генерализованными или парциальными эпиприпадками. Примерно в четверти случаев отмечается спинальная симптоматика (периферические парезы, синдром Броун-Секара). Может возникать корешковый болевой синдром, полиневропатия, полирадикулопатия. При развитии тяжелых поражений ствола мозга с бульбарными нарушениями пациентам необходимо реанимационное пособие.
Помимо острого монофазного течения рассеянный энцефаломиелит может иметь возвратное и мультифазное течение. О возвратном рассеянном энцефаломиелите говорят, когда спустя 3 и более месяцев после первого эпизода РЭМ происходит возобновление его клиники без появления новой симптоматики и свежих очагов демиелинизации по данным МРТ. Мультифазный рассеянный энцефаломиелит характеризуется возникновением нового эпизода болезни не ранее, чем через 3 мес. после разрешения предыдущего и не ранее 1 мес. после окончания терапии стероидами, при условии выявления на МРТ новых очагов на фоне разрешения старых воспалительных участков.
Диагностика рассеянного энцефаломиелита
Яркая клиническая картина, острое течение, полиморфность и полисистемность симптомов, указания на предшествующую инфекцию или иммунизацию дают неврологу возможность предварительно диагностировать РЭМ. Дифференцировать рассеянный энцефаломиелит необходимо от энцефалита, вирусного менингита, миелита, внутримозговой опухоли, ОНМК, рассеянного склероза, концентрического склероза Бало, ревматических поражений ЦНС вследствие системного васкулита и др.
Дополнительно проводится консультация офтальмолога, офтальмоскопия, периметрия. Люмбальная пункция может выявить повышенное давление ликвора. Исследование цереброспинальной жидкости определяет повышение уровня белка, лимфоцитарный плеоцитоз. ПЦР-исследование ликвора, как правило, дает отрицательный результат. Примерно в 20% случаев цереброспинальная жидкость остается без изменений.
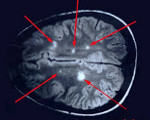
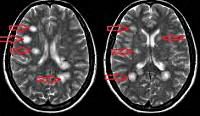
Наиболее достоверным методом, позволяющим диагностировать рассеянный энцефаломиелит, является МРТ головного мозга. В режимах Т2 и FLAIR определяются плохо очерченные асимметричные гиперинтенсивные очаги в белом, а нередко и в сером веществе мозга. Они могут иметь малый (менее 0,5 см), средний (0,5-1,5 см) и крупный (более 2 см) размер. В некоторых случаях регистрируются крупные сливные очаги с перифокальным отеком, вызывающие масс-эффект — смещение окружающих структур. Возможно дополнительное вовлечение зрительных бугров. В крупных воспалительных участках могут отмечаться кровоизлияния. Накопление контрастного вещества в очагах имеет различную интенсивность. В 10-30% случаев очаги выявляются в спинном мозге.
Всем пациентам, перенесшим острый эпизод РЭМ, через 6 мес. рекомендовано повторное прохождение МРТ. Исчезновение или уменьшение участков демиелинизации за этот период является основным подтверждением диагноза «рассеянный энцефаломиелит» и позволяет исключить рассеянный склероз. При этом полное исчезновение воспалительных участков регистрируется в 37-75% случаев, а сокращение их площади — в 25-53%.
Лечение рассеянного энцефаломиелита
Базовая патогенетическая терапия РЭМ проводится противовоспалительными стероидными препаратами. В зависимости от тяжести состояния лечение начинают высокими или средними возрастными дозами преднизолона. По мере регресса симптоматики осуществляют постепенное снижение дозы. Лечение кортикостероидами продолжают от 2-х до 5-ти недель. Отрицательным эффектом стероидной терапии является иммуносупрессия. Для его нивелирования параллельно назначают внутривенное введение иммуноглобулинов. В тяжелых случаях необходим плазмаферез — аппаратное удаление из крови иммунных комплексов и антител.
Этиологическое лечение рассеянного энцефаломиелита проводят противовирусными препаратами (аналогами интерферона). В редких случаях доказанной бактериальной этиологии РЭМ назначают антибиотики (ампициллин+оксациллин, цефазолин, гентамицин и пр.). При развитии заболевания на фоне ревматизма проводят бициллинотерапию.
Симптоматическая терапия является жизненно необходимым элементом лечения. По показаниям осуществляют реанимационные мероприятия, ИВЛ, нормализацию гемодинамики. Если рассеянный энцефаломиелит сопровождается выраженными общемозговыми симптомами, то необходима профилактика отека мозга (введение магнезии, ацетазоламида или фуросемида). Выраженная дисфагия является показанием к зондовому питанию, задержка мочи — к катетеризации мочевого пузыря, парез кишечника — к клизмам, судороги — к назначению антиконвульсантов и т. п.
Терапия неврологических нарушений в острой фазе рассеянного энцефаломиелита включает введение витаминов гр. В, аскорбиновой к-ты, антихолинэстеразных средств (галантамина, неостигмина), при мышечной спастике — толперизона гидрохлорида. В период реконвалесценции применяют рассасывающие препараты (гиалуронидазу, экстракт алоэ), ноотропы (пиритинол, пирацетам, гинкго билобу), нейропротекторы (мельдоний, семакс, этилметилгидроксипиридина сукцинат). Для восстановления двигательной функции прибегают к массажу и ЛФК, транскраниальной магнитной стимуляции.
Прогноз рассеянного энцефаломиелита
Острый период РЭМ длится в среднем 1,5-2 недели. Примерно у 67% пациентов через несколько недель наступает полное клиническое выздоровление. У некоторых пациентов сохраняется в различной степени выраженная стойкая симптоматика — парезы, сенсорные нарушения, расстройства зрения. В отдельных случаях возможно тяжелое течение энцефаломиелита с развитием бульбарных нарушений, приводящих к летальному исходу. Прогноз осложняется, если отмечается рассеянный энцефаломиелит с возвратным и мультифазным течением, хронизация процесса демиелинизации с развитием рассеянного склероза. Причем признаки, позволяющие предсказать будущий переход РЭМ в рассеянный склероз, пока не определены.
Рассеянный склероз
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «5» декабря 2018 года
Протокол №48
Рассеянный склероз – прогрессирующее аутоиммунно-воспалительное, демиелинизирующее заболевание центральной нервной системы с постепенным нарастанием процессов нейродегенерации, приводящих к множественному очаговому поражению и характеризующееся активным течением заболевания, с глубокими нарушениями, влияющими на дееспособность и качество жизни пациента и являющаяся самой частой причиной нетравматической неврологической инвалидизации у молодых лиц [1,2].
ВВОДНАЯ ЧАСТЬ
Дата разработки/пересмотра: 2015 год (пересмотр 2018 год)
Сокращения, используемые в протоколе:
| EDSS | – | Expanded Disability Status Scale – шкала инвалидизации |
| АД | – | артериальное давление |
| АЛТ | – | аланинаминотрансфераза |
| ВИЧ | – | вирус иммунодефицита человека |
| ВП | – | вызванные потенциалы |
| ВПРС | – | вторично-прогрессирующий рассеянный склероз |
| ГА | – | глатирамера ацетат |
| ИФН | – | интерфероны |
| КВ | – | контрастное вещество |
| КИС | – | клинически изолированный синдром |
| КФК | – | креатинфосфокиназы |
| ЛС | – | лекарственное средство |
| МРТ | – | магнитно-резонансная томография |
| НПР | – | нежелательные побочные реакции |
| ПИТРС | – | препараты, изменяющие течение рассеянного склероза |
| ПМЛ | – | прогрессирующая многоочаговая лейкоэнцефалопатия |
| ППРС | – | первично-прогрессирующий рассеянный склероз |
| РИС | – | радиологически изолированный синдром |
| РПРС | – | ремиттирующе-прогрессирующий рассеянный склероз |
| РРС | – | ремиттирующий (ремиттирующе-рецидивирующий) рассеянный склероз |
| РС | – | рассеянный склероз |
| СГПТ | – | сывороточная глутамат-пируват-трансаминаза |
| СД | – | сахарный диабет |
| СМЖ | – | спинномозговая жидкость |
| ФВ | – | фракция выброса |
| ХСН | – | хроническая сердечная недостаточность |
| ЦНС | – | центральная нервная система |
Пользователи протокола: неврологи, нейрорадиологи, терапевты, врачи общей практики, клинические фармакологи.
Категория пациентов: взрослые, беременные женщины.
Шкала уровня доказательности:
Соотношение между степенью убедительности доказательств и видом научных исследований:
| Класс (уровни) доказательности | Виды научных исследований |
| I (A) | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| II (B) | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| III (C) | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| IV (D) | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация:
По фенотипическим характеристикам течения (Lublinetal, 2014 г.):
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Клинические диагностические критерии
Жалобы и анамнез (УД – II(В))
Диагностика РС основывается на клинических характеристиках проявления патологического процесса в ЦНС, при этом характерным является симптом клинической диссоциации между субъективным состоянием и объективными данными.
Поражение мозжечка и его путей: жалобы на головокружение, шаткость при ходьбе, нарушение речи, статическая и динамическая мозжечковая атаксия, неустойчивость при ходьбе, дисметрия и промахивание в координаторных пробах, мегалография, асинергии, интенционное дрожание, мозжечковая дизартрия (скандированная речь).
Поражение ствола головного мозга: межъядерная офтальмоплегия, (диплопия при межъядерной офтальмоплегии может быть вызвана бляшкой в медиальном продольном пучке. Обнаружение межъядерной офтальмоплегии является очень важным симптомом, т. к. она очень редко бывает при других заболеваниях кроме РС), нистагм (центральный), парез отводящего нерва, прозогипестезия,
менее характерны: снижение слуха, невралгия тройничного нерва, центральный или периферический парез лицевого нерва.
Чувствительные нарушения: жалобы на ощущение онемения, ползания мурашек (парестезии) в конечностях, туловище, лице, утрата чувствительности по
проводниковому типу, часто наблюдается симптом Лермитта (ощущение при сгибании шеи прохождения электрических разрядов вниз по позвоночнику), который, однако, не является патогномоничным. Тригеминальная невралгия встречается в ≈2% случаев, чаще она носит двусторонний характер и наблюдается у более молодых пациентов, чем в обшей популяции. Менее характерны: полный поперечный миелит, сегментарные нарушения чувствительности, радикулопатии, сенситивная атаксия.
Нарушение функций тазовых органов: жалобы на императивные позывы при мочеиспускании, неудержание мочи, задержки мочеиспускания; менее характерны недержание кала.
Физикальное обследование (УД – I (A))
В настоящее время во всем мире используется шкала для клинической объективной оценки РС, составленная Куртцке (J. Kurtzke), так называемая шкала функциональных систем (FSS), включающая в себя 7 групп симптомов, характеризующаяся разными степенями нарушений, измеряемая в баллах (таблица 1) и расширенная шкала тяжести состояния больных (EDSS, Expanded Disability Status Scale), (таблица 2), а также необходимо сочетать с международными критериями МакДональда (редакция 2017года, редакция 2010 года) в основе которых лежит доказательство диссоциации патологических очагов в веществе мозга во времени и пространстве (по данным клиники и/или МРТ и ВП) таблица 3.
Таблица 1. FSS —шкала функциональных систем по Куртцке (J. Kurtzke)
| Группа симптомов | Классификация в зависимости от степени нарушения функций (баллы) |
| Поражения зрительного нерва | 1.Скотома, острота зрения лучше, чем 0,6 2.Худший глаз со скотомой с максимальной остротой зрения от 0,6 до 0,4 3. Худший глаз с большой скотомой или умеренное сужение полей зрения, но при максимальной остроте зрения от 0,4 до 0,2 4. Худший глаз со значительным сужением полей зрения и максимальной остротой зрения от 0,2 до 0,1 или симптомы из раздела 3 плюс максимальная острота зрения лучшего глаза 0,4 или меньше. 5. Худший глаз с максимальной остротой зрения ниже 0,1, или симптомы из раздела 4 плюс острота зрения лучшего глаза 0,4 и меньше 6. Симптомы из раздела 5 плюс острота зрения лучшего глаза 0,4 и меньше |
| Нарушения черепных нервов (кроме II пары) | 1. Симптомы без нарушения функций. 2.Умеренно выраженный нистагм или другие незначительные нарушения. 3. Выраженный нистагм, отчётливые симптомы вовлечения глазодвигательных или лицевого нервов, умеренные симптомы поражения других черепных нервов. 4.Выраженная дизартрия или другие выраженные нарушения. 5. Невозможность глотать или говорить. |
| Симптомы поражения пирамидного пути | 1. Патологические пирамидные рефлексы без снижения силы. 2.Незначительное снижение мышечной силы. 3.Незначительный или умеренный геми- или парапарез (слабость, но расцениваемая как повышенная утомляемость при сохранении основных функций после небольшого отдыха), тяжелый монопарез (значительная утрата функции). 4.Отчётливый геми- или парапарез (с нарушением функции), умеренный тетрапарез (функция значительно восстанавливается после короткого отдыха). 5. Параплегия, гемиплегия или отчётливый тетрапарез. 6. Тетраплегия. |
| Нарушения координации | 1.Неврологические симптомы без нарушения функции. 2.Незначительная атаксия (функции практически не страдают, но интенционный тремор или мимопопадание отчётливо выявляются в пробах). 3. Умеренная атаксия туловища или конечностей (тремор и дисметрия затрудняют движения). 4. Выраженная атаксия во всех конечностях (выполнение направленных движений сильно затруднено). 5. Невозможность выполнения направленных движений из-за атаксии. |
| Нарушения чувствительности | 1.Снижение вибрационной и мышечно-суставной чувствительности на одной-двух конечностях. 2.Некоторое снижение тактильной, болевой чувствительности или чувства давления и/или умеренное снижение вибрационной чувствительности на одной или двух конечностях, или только снижение мышечно-суставного чувства на трех или четырёх конечностях. 3.Отчётливое снижение тактильной, болевой чувствительности или чувства давления и/или потеря вибрационной чувствительности на одной или двух конечностях или незначительное снижение тактильной, болевой и/или умеренное снижение всей проприоцептивной чувствительности на трех или четырёх конечностях 4.Значительное снижение тактильной, болевой чувствительности или потеря проприоцептивной (или в комбинации) на одной или двух конечностях, или умеренное снижение тактильной, болевой чувствительности и/или выраженные нарушения проприоцепции на более чем на двух конечностях 5. Потеря чувствительности на одной или двух конечностях, или умеренное снижение тактильной или болевой и/или потеря проприоцепции на всем теле ниже головы 6. Потеря всех видов чувствительности ниже головы |
| Нарушения функций тазовых органов | 1.Незначительные нарушения мочеиспускания (императивные позывы или задержки). 2. Умеренно выраженные задержки, императивные позывы, запоры или редкие эпизоды недержания. 3.Частые эпизоды недержания мочи. 4. Необходимость в постоянной катетеризации и постоянных дополнительных мероприятий для эвакуации кишечника. 5.Полное недержание мочи. 6. Полное недержание мочи и кала. |
| Изменения интеллекта | 1.Снижение памяти (не влияет на работоспособность). 2.Незначительное снижение интеллекта. 3.Умеренное снижение интеллекта. 4.Заметное снижение интеллекта. 5.Деменция. |
Оценка EDSS проводится по возможности самостоятельного передвижения пациента на различные расстояния. Балл EDSS не может быть ниже любой функциональной системы за исключением зрения и тазовых функций.
Таблица 2. Шкалы EDSS и DSS
| Баллы | Расширенная шкала EDSS |
| 1 | 1.0 — нет нарушений 1.5 — нет нарушений |
| 2 | 2.0 — амбулаторный больной 2.5 — амбулаторный больной |
| 3 | 3.0 — умеренные нарушения 3.5 — умеренные нарушения, амбулаторный больной |
| 4 | 4.0 — как в DSS, больной себя обслуживает, может пройти без помощи и отдыха 500 м 4.5 — требуется минимальная помощь, может работать полный день, пройти без помощи и отдыха 300 м |
| 5 | 5.0 — может пройти без помощи и отдыха 200 м, неполный рабочий день 5.5 — может пройти без помощи и отдыха 100 м, неполный рабочий день |
| 6 | 6.0 — односторонняя поддержка при ходьбе на расстояние 100 м 6.5 — постоянная поддержка с 2-х сторон для ходьбы на 20 м без отдыха |
| 7 | 7.0 – может передвигаться в кресле-коляске весь день 7.5 – необходима помощь при передвижении в кресле-коляске, не может быть в ней весь день 8.0 – как в DSS |
| 8 | 8.5 — эффективно использует руки, но трудности в самообслуживании |
| 9 | 9.0 — прикован к постели. возможно общение и еда 9.5 — беспомощен, не может говорить, есть, глотать |
Балльная система оценки неврологических функций дает возможность определить биосоциальный потенциал больного с РС, степень выраженности обострений и прогрессирования болезни, степень инвалидизации, а также для дальнейшего правильного подбора иммуномодулирующей терапии.
Таблица 3. МРТ-критерии МакДональда
Лабораторные исследования (УД – II (B))
Основные
МРТ диагностика (УД– IA):
В настоящее время применяется протокол МРТ головного и спинного мозга при рассеянном склерозе, представленный в таблицах 4 и 5 [10]:
Таблица 4. Протокол МРТ – исследования головного мозга
| Первичное МРТ-исследование | Повторное МРТ-исследование | ||
| Обязательные последовательности | Необязательные последовательности | Обязательные последовательности | Необязательные последовательности |
| 1. Т2-FLAIR и/или Т2/PD в аксиальной плоскости | 1. 2D или 3D Т1 без КВ | 1. Т2-FLAIR и/или Т2/PD в аксиальной плоскости | 1. 2D или 3D Т1 без КВ |
| 2. 2D или 3D Т2-FLAIR в сагиттальной плоскости | 2. 2D и/или 3D DIR | 2. 2D или 3D Т1 с введением КВ | 2. 2D и/или 3D DIR |
| 3. 2D или 3D Т1 с введением КВ | 3. ДВИ в аксиальной плоскости | 3. ДВИ в аксиальной плоскости | |
| Саггитальные изображения | Аксиальные изображения | ||
| Обязательные последовательности | Необязательные последовательности | Обязательные последовательности | Необязательные последовательности |
| 1. Т2 и PD в импульсной последовательности быстрое «спиновое эхо» | 1. PSIR (как альтернатива STIR на шейном уровне) | 1. 2D и/или 3D Т2 в импульсной последовательности быстрое «спиновое эхо» | |
| 2. STIR (как альтернатива PD) | 2. Т1 в импульсной последовательности «спиновое эхо» с введением КВ (если в режиме Т2 выявлены очаги) | ||
| 3. Т1 в импульсной последовательности «спиновое эхо» с введением КВ (если в режиме Т2 выявлены очаги) | |||
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [15,16]
Таблица 6. Дифференциальная диагностика рассеянного склероза
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Алемтузумаб (Alemtuzumab) |
| Амитриптилин (Amitriptyline) |
| Баклофен (Baclofen) |
| Бетагистин (Betahistine) |
| Венлафаксин (Venlafaxine) |
| Габапентин (Gabapentin) |
| Гидроксизин (Hydroxyzine) |
| Глатирамера ацетат (Glatiramer acetate) |
| Дексаметазон (Dexamethasone) |
| Диазепам (Diazepam) |
| Диметилфумарат (Dimethyl fumarate) |
| Зопиклон (Zopiclone) |
| Имипрамин (Imipramine) |
| Интерферон бета-1a (Interferon beta-1a) |
| Интерферон бета-1b (Interferon beta-1b) |
| Карбамазепин (Carbamazepine) |
| Кладрибин (Cladribine) |
| Метилпреднизолон (Methylprednisolone) |
| Митоксантрон (Mitoxantrone) |
| Натализумаб (Natalizumab) |
| Нитразепам (Nitrazepam) |
| Прегабалин (Pregabalin) |
| Преднизолон (Prednisolone) |
| Пэгинтерферон бета-1а (Peginterferon beta-1a) |
| Тизанидин (Tizanidine) |
| Толперизон (Tolperisone) |
| Тофизопам (Tofisopam) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Превентивная терапия РС направлена на профилактику обострений с помощью современных препаратов, изменяющих течение рассеянного склероза в виде пролонгированной модифицированной терапии. ПИТРС условно разделяются на 2 группы: ПИТРС «первой линии» и ПИТРС «второй линии». Препараты «первой линии» назначаются сразу после окончательной верификации диагноза рассеянного склероза ремитирующего течения при отсутствии противопоказаний, представленные в таблице 8.
Таблица 7. Перечень основных лекарственных средств ПИТРС «первой линии» терапии РС.
На фоне терапии:
— в первые 6 месяцев мониторинг уровня АЛТ не реже 1 раза в месяц, впоследствии – каждые 8 недель или при наличии клинических признаков. При увеличении АЛТ в 2-3 раза контроль еженедельно:
— ОАК, измерение АД
— исключить вакцинации
Таблица 9. Перечень основных лекарственных средств ПИТРС «второй линии» терапии РС.
| Лекарственная группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Моноклональное антитело, обладающее противоопухолевым и иммуносупрессивным действием. | Натализумаб | Парентерально, внутривенно капельно по 300 мг 1 раз в месяц | I (А) |
| Иммуносупрессивное средство, противоопухолевое средство, антиметаболит | Митоксантрон | Парентерально, внутривенно капельно 12 мг/м2 (часто используется дозировка 20мг) в/в каждые 3 месяца в первый год терапии и 5 мг/м2 в/в каждые 3 месяца в последующие годы ИЛИ 12 мг/м2 в/в раз в месяц 6 месяцев ИЛИ 12 мг/м2 в/в 1 раз в 6 месяцев. Премедикация 1000 мг метилпреднизолона в/в капельно. | III (C) |
| Иммуносупрессивное средство | Финголимод | 0,5 мг один раз в день перорально | I (А) |
| Моноклональное антитело, обладающее противоопухолевым и иммуносупрессивным действием. | Алемтузумаб | 12 мг внутривенно 2 курса терапии (5 инфузий в 1-й год и 3 инфузии во 2-й год) | I (А) |
| Моноклональное антитело. Иммунодепрессант. | Окрелизумаб | 600 мг внутривенно 1 раз в 6 месяцев | I (A) |
| Противоопухолевый и иммуномодулятор. | Пэгинтерферон бета-1а | 125 мкг, вводимые подкожно каждые 2 недели (14 дней). | I (А) |
| Селективный иммуносупрессант. | Кладрибин | Перорально, таблетки по 10 мг. Рекомендуемая кумулятивная доза МАВЕНКЛАДА составляет 3,5 мг/мг массы тела на протяжении 2 лет и назначается в виде 1 курса лечения дозой 1,75 мг/кг в году. Каждый курс лечения состоит из 2 недель лечения, одна неделя – в начале первого месяца, а вторая – в начале второго месяца соответствующего года лечения. Каждая неделя лечения состоит из 4 или 5 дней, в которые пациент принимает 10 мг или 20 мг (одну или две таблетки) в виде разовой суточной дозы, в зависимости от массы тела. | I (А) |
Дальнейшее ведение: нейрореабилитация.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента: нет.
Немедикаментозное лечение: см. Амбулаторный уровень.
Медикаментозное лечение
Лечение обострений РС:
А) Гормональная терапия
Б) Плазмаферез.
В) Иммуносупрессия
Г) ВВИГ (внутривенный иммуноглобулин) высокодозный (УД – С). Применяется у беременных женщин или у детей при резистентности к кортикостериодным препаратам.
Таблица 11. Перечень основных лекарственных средств:
Хирургическое вмешательство: нет.
Дальнейшее ведение: см. Амбулаторный уровень.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: см. Амбулаторный уровень.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
Плановая госпитализация (осуществляется по направлению неврологов поликлиники на стандартном бланке направления с необходимыми данными дополнительных обследований: флюорограмма, общие анализы крови и мочи, ЭКГ, осмотр гинеколога для женщин, микрореакция).
Показания для экстренной госпитализации:
все случаи обострения заболевания, включая пациентов с данными за многоочаговый дебют РС или КИС (при нетяжелых обострениях возможно ведение пациентов в условиях дневного стационара).
Осуществляется по направлению неврологов поликлиник и врача невролога кабинета рассеянного склероза.
Осуществляется по направлению неврологов поликлиник и врача невролога кабинета РС:
Очередное переосвидетельствование в МСЭ не является показанием для госпитализации в стационар!
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Жусупова Алмагуль Сейдуалиевна – доктор медицинских наук, профессор, заведующая кафедрой невропатологии с курсом психиатрии и наркологии АО «Медицинский университет Астана», врач невропатолог высшей категории.
2) Альмаханова Клара Канатовна – доктор PhD, врач кабинета РС, доцент кафедры невропатологии с курсом психиатрии и наркологии АО «Медицинский университет Астана», врач невропатолог высшей категории.
3) Нургужаев Еркен Смагулович – доктор медицинских наук, профессор кафедры нервных болезней с курсом нейрохирургии АО «Национальный медицинский университет», врач невропатолог высшей категории.
4) Меруерт Сайфуллакызы – ведущий нейрорадиолог отделения радиологии ГУ «Медицинский центр Управления Делами Президента Республики Казахстан».
5) Тулеутаева Райхан Есенжановна – кандидат медицинских наук, профессор РАЕ, заведующая кафедрой фармакологии имени д.м.н., профессора М.Н.Мусина РГП на ПХВ «Государственный медицинский университет города Семей».
6) Байгуанова Сапура Шамухановна – Председатель общественного объединения больных-инвалидов РС.
7) Касьяненко Ольга Ивановна – медицинская сестра кабинета РС, высшая категория
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Хайбуллин Талгат Нурмуханович – доктор медицинских наук, профессор кафедры неврологии и нейрофизиологии РГП на ПХВ «Государственный медицинский университет города Семей», врач невропатолог высшей категории.
2) Кайшибаева Гульназ Смагуловна – кандидат медицинских наук, директор НПЦ «Институт неврологии имени Смагула Кайшибаева», врач невропатолог высшей категории.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его вступления в действие или при наличии новых методов с уровнем доказательности.