диагноз вгкн что это
Врожденная гиперплазия коры надпочечников
Врожденная гиперплазия коры надпочечников (ВГН) – это группа аутосомно-рецессивных заболеваний, обусловленных дефектами генов, кодирующих ферменты стероидогенеза.
Активность ферментов может быть как незначительно снижена, так и полностью утрачена, что обуславливает наличие большого разнообразия клинических проявлений, на основании которых ВГН принято разделять на классическую (КФ) и неклассическую (НФ) формы. НФ ВГН считается одним из наиболее распространенных аутосомно-рецессивных заболеваний, частота ее встречаемости среди европейцев составляет 1:1000.
Этиология
В соответствии с тем дефект гена какого фермента привел к развитию заболевания, выделяют несколько форм заболевания, из которых наиболее распространенной является недостаточность 21-гидроксилазы (95% случаев). Причиной ее являются мутации в гене CYP21A2, обусловленные чаще всего рекомбинацией между функционально активным геном CYP21A2 и псевдогеном CYP21A1P, расположенными близко друг к другу на коротком плече 6-й хромосомы. Псевдоген, несущий множественные мутации, является неактивным, то есть не кодирует белок.
Так, выделяют три группы мутаций, приводящих к развитию ВГН. Мутации первой группы связаны с конверсией генов, переносом гибельных мутаций псевдогена на активный ген, и встречаются в 70% случаев. Мутации второй группы, составляющие около 30%, связаны с образованием химерных генов из активного гена и псевдогена вследствие крупных делеций. Мутации третьей группы встречаются редко и связаны со спонтанными мутациями в активном гене.
При классической форме обе аллели гена CYP21A2 несут тяжелые мутации: крупные делеции, нонсенс-мутации или химерные гены. Чаще всего встречаются мутации In2G, Q318X, I172N и некоторые другие. Пациенты с НФ ВГН являются гетерозиготами или, чаще всего, компаунд-гетерозиготами, то есть имеют разные мутантные аллели. В 1/2 — 2/3 случаев наблюдается сочетание «тяжелой» мутации на одной аллели гена и точечной мутации на другой аллели, при этом клиническая картина определятся более «легкой» мутацией. Самыми распространенными мутациями, ассоциированными с развитием НФ ВГН, являются V281L, P30L, P453S.
Патогенез
При мутациях в гене CYP21A2 нарушаются катализируемые 21-гидроксилазой реакции превращения 17-гидроксипрогестерона в 11-дезоксикортизол и прогестерона в дезоксикортикостерон. В результате в крови накапливаются субстраты реакций, а также отмечается снижение содержания кортизола и альдостерона. При классической форме заболевания при снижении уровня кортизола по механизму отрицательной обратной связи увеличивается выброс адренокортикотропного гормона (АКТГ), что приводит к гиперстимуляции надпочечников и повышенному синтезу андрогенов, поскольку пути образования минералкортикоидов и глюкокортикоидов заблокированы. При неклассической форме механизм развития заболевания несколько сложнее. Лишь у небольшого числа пациентов уровень АКТГ повышен, тогда как у большинства больных он находится в пределах нормы. Однако, несмотря на отсутствие гиперстимулирующего влияния АКТГ, отмечается повышенная секреция андрогенов. Причиной этого может являться превращение избыточно накапливаемого вследствие сниженной активности фермента 17-гидроксипрогестерона в андростендион (предшественник андрогенов) под влиянием 17,20 – лиазы. Кроме того, существует «обходной» путь синтеза андрогенов, в ходе которого 17-гидроксипрогестерон превращается непосредственно в дегидротестостерон.
Клиническая картина
В результате гиперандрогенемии возникает избыточная стимуляция гормонами клеток организма, что приводит к развитию определенных симптомов.
Так, неклассическая форма заболевания может проявляться впервые в пубертатном возрасте. В младенчестве у девочек, в отличие от классической формы заболевания, отмечается нормальное развитие гениталий. Первым симптомом чаще всего является преждевременное пубархе, что наблюдается у 5-20% больных НФ ВГН. Также у детей может отмечаться ускоренный или замедленный рост. Некоторые исследования говорят о том, что низкорослость наблюдается в основном при назначении терапии глюкокортикостероидами до достижения больным пубертатного возраста.
В подростковом возрасте у девочек проявляются симптомы андрогенизации: тяжелая форма угревой сыпи, повышенное оволосенение, алопеция. У 56% пациентов отмечаются нарушения менструального цикла, в том числе у 9% — аменорея. У 11% наблюдается клиторомегалия. У подростков мужского пола может наблюдаться гинекомастия.
У взрослых женщин, как и у подростков, основными симптомами являются гирсутизм (у 60-80% пациентов), акне (у 30%) и алопеция (у 2-8%), в 6-20% случаев наблюдается клиторомегалия. У более чем 30-50% больных отмечается расстройство менструального цикла и яичниковая дисфункция. Основной проблемой женщин с НФ ВГН является бесплодие и спонтанные аборты. Так, около 10-30% женщин репродуктивного возраста, больных НФ ВГН, испытывают проблемы с зачатием ребенка, что связано чаще всего с ановуляцией (бесплодие). У беременных с НФ ВГН риск выкидыша составляет 25%, если лечение не было начато до зачатия.
Нужно отметить, что очень часто НФ ВГН у женщин протекает с очень неспецифической симптоматикой и в легкой форме, что может значительно затруднять постановку диагноза.
У взрослых мужчин клинические проявления НФ ВГН встречаются крайне редко и мало описаны в литературе.
Классическая форма проявляется тяжелым состоянием у новорожденных, связанных со стремительной потерей натрия и воды (сольтеряющая КФ), а также вирилизацией наружных половых органов у девочек (при сольтеряющей и простой вирильной КФ). Для неклассической формы характерны гирсутизм, тяжелое акне, алопеция, аменорея и нарушения менструального цикла.
Влияние гетерозиготных мутаций в гене CYP21A2 на развитие ВГН
Важной проблемой в исследовании ВГН является вопрос о том, какое влияние на пациентов оказывает носительство мутаций в гене CYP21A2, поскольку частота встречаемости гетерозигот составляет от 1:60 до 1:10 среди различных этнических групп, среди евреев Ашкенази достигает 1:3.
Часть исследователей сообщают о том, что пациенты-гетерозиготы по мутациям в гене CYP21A2 имеют повышенный риск развития гирсутизма, преждевременного пубархе, тяжелого акне.
По данным Vassos Neocleous et al., у женщин-носителей мутаций в гене CYP21A2 наблюдаются клинические признаки гиперандрогенемии, лабораторно отмечается повышенный уровень 17-гидрокиспрогестерона и пониженная концентрация 11-дезоксикортикостерона и альдостерона в крови по сравнению с нормой. По результатам других исследований, у девушек с преждевременным пубархе часто наблюдаются одиночные мутации в гене CYP21A2.
В исследовании Admoni et al. все носители были разделены на 2 группы: гетерозиготные члены семьи больных классической формой и симптоматические носители, у которых отмечались клинические проявления избытка андрогенов, а также была обнаружена мутация в одной из аллелей. Уровень 17-гидроксипрогестерона у всех гетерозигот был выше, чем у людей с нормальным генотипом. Отмечалось, что чаще всего у гетерозигот встречается мутация V281L. У носителей данной мутации уровень 17-гидроксипрогестерона оказался выше, чем у носителей других единичных мутаций. Кроме того, среди симптоматических гетерозигот данная мутация встречалась гораздо чаще (58%), чем среди членов семьи (22%). Механизм формирования гиперандрогенемии, связанной с мутацией V281L, при наличии одной нормальной аллели до конца не исследован, однако Admoni et al. выдвинули гипотезу о том, что в данном случае причиной является доминант-негативный эффект, в результате которого мутантный фермент конкурирует с нормальным, резко снижая его активность. Другие исследования подтверждают эту гипотезу. Так, отмечалось, что у пациентов с V281L имеется повышенный риск развития гирсутизма, тогда как среди гетерозигот с другими мутациями он был равен популяционному. Следовательно, можно заключить, что в клинике особое внимание следует уделить носителям V281L, поскольку риск развития осложнений гиперандрогенемии у этих пациентов выше, чем у гетерозигот с более тяжелыми мутациями. Это, вероятно, связано с тем, что при поражении одной аллели гена тяжелой мутацией синтезируемый с нее фермент полностью лишен активности, что делает доминант-негативный эффект невозможным. Для своевременного назначения терапии важно наблюдать симптоматических гетерозиготных пациентов до и после пубертата, поскольку существует риск развития дополнительных клинических проявлений.
Диагностика
В настоящее время основным лабораторным маркером недостаточности 21-гидроксилазы является уровень 17-гидроксипрогестерона в сыворотке крови. При классической форме отмечается значительный рост этого показателя, что наряду с характерной клинической картиной позволяет точно поставить диагноз. В то же время, при неклассической форме уровень 17-гидроксипрогестерона может находиться на границе нормы или незначительно превышать ее, что затрудняет трактовку результатов анализа. В таких случаях применяют пробу с синтетическим аналогом АКТГ – синактеном, однако в России данный препарат не зарегистрирован. Следовательно, возникает необходимость в методе, позволяющем достоверно подтвердить или опровергнуть наличие заболевания. Так как врожденная гиперплазия коры надпочечников обусловлена дефектами генов, наиболее точным методом является исследование мутаций в гене CYP21A2.
Врожденная дисфункция коры надпочечников у взрослых пациентов
Общая информация
Краткое описание
Общественная организация «Российская ассоциация эндокринологов»
Этиология и патогенез
Таблица 1. Фенотипическая корреляция наиболее частых мутаций гена CYP21 при различных формах ВДКН.
Таблица 2. Фенотипические проявления различных генотипов у взрослых пациентов с дефицитом 21-гидроксилазы в РФ [4].
Гипертоническая форма ВДКН развивается вследствие мутаций гена CYP11B, локализованном на 8 хромосоме (8q21-q22). В организме человека функционируют 2 изоформы фермента, обладающие 93% идентичностью. 11β-гидроксилаза 1 типа (CYP11В1) вырабатывается в пучковой зоне коры надпочечников, отвечает за биосинтез кортизола и регулируется АКТГ по механизму отрицательной обратной связи. Именно дефицит фермента 11β-гидроксилазы 1 типа приводит к развитию гипертонической формы ВДКН. Наиболее частая мутация в гене CYP11B1 ― R448H.
Рис. 1. Патогенез ВДКН вследствие дефицита 21-гидроксилазы.
Эпидемиология
Наиболее частая форма ВДКН, встречающаяся более чем в 90% случаев, обусловлена дефицитом фермента 21-гидроксилазы. В свою очередь, ВДКН вследствие дефицита 21-гидроксилазы подразделяется на неклассическую и классические (вирильная и сольтеряющая) формы.
Клиническая картина
Cимптомы, течение
Диагностика
В случае значений базального 17ОНР более 30 нмоль/л или 10 нг/мл, диагноз нВДКН считается подтвержденным, и дополнительной диагностики не требуется. При пограничных значениях 17ОНР (6-30 нмоль/л или 2-10 нг/мл – так называемая «серая зона»), выявленных минимум при двукратном определении, необходимо проводить дополнительный стимулирующий тест с синактеном (косинтропином, тетракозактидом – синтетическим аналогом АКТГ), что является золотым стандартом диагностики нВДКН во всем мире.
К сожалению, в настоящее время в РФ отсутствуют зарегистрированные препараты короткого синактена, поэтому проведение пробы в ее общепринятом варианте становится невозможным. Имеется зарегистрированный препарат пролонгированной формы – синактен-депо, ниже представлен адаптированный вариант проведения пробы.
Алгоритм диагностики неклассической ВДКН представлен в табл. 3.
Таблица 3. Диагностика ВДКН вследствие дефицита 21-гидроксилазы
При интерпретации полученных результатов необходимо учитывать несколько факторов. Во-первых, некоторые лаборатории в РФ проводят диагностику лишь 2-3 наиболее крупных мутаций, характерных для классических форм 21-гидроксилазы. Поэтому перед направлением на исследование необходимо уточнять, проводится ли исследование точечных мутаций, специфичных для неклассической формы (см. табл. 1). Во-вторых, ВДКН является аутосомно-рецессивным заболеванием, поэтому для подтверждения диагноза необходимо, чтобы было выявлено одновременно 2 мутации в определяемых положениях гена (это может быть гомозиготная мутация либо 2 разные мутации в гетерозиготном положении). При выявлении лишь одной гетерозиготной мутации человек считается здоровым гетерозиготным носителем, и лечения не требуется.
Лечение
В отличие от детского возраста, когда рекомендуется вести пациентов только на глюкокортикоидных препаратах короткого действия, у взрослых пациентов возможно использование как препаратов короткого (гидрокортизон, кортеф), так и длительного действия (преднизолон, дексаметазон, метипред). Это в ряде случаев приводит к улучшению комплаентности пациентов. Наиболее часто используется следующая схема перевода с одного глюкокортикоидного препарата на другой: 20 мг гидрокортизона ≈ 5 мг преднизолона ≈ 4 мг метипреда ≈ 0,375-0,5 мг дексаметазона.
Время назначения глюкокортикоидных препаратов при ВДКН остается в мире дискутируемым вопросом. Есть сторонники назначения больших доз утром, которые считают такой режим более физиологичным, так как он лучше имитирует циркадианный ритм выработки кортизола. Другие же отмечают достижение лучшей компенсации при применении больших доз на ночь за счет подавления ночного выброса АКТГ. В России чаще применяется второй вариант, однако строгих рекомендаций по данному вопросу нет, и решение может остаться за лечащим врачом.
Таблица 4. Препараты глюко- и минералокортикоидов, используемые в лечении классических форм ВДКН
В случае интеркуррентных заболеваний, при которых сохранена возможность продолжения перорального приема ГК, необходимо увеличение дозы глюкокортикоидов в 2-3 раза. При неэффективности вводится гидрокортизон (гидрокортизон сукцинат натрия (солу-кортеф)) 100-50 мг внутримышечно, далее при необходимости введение повторяется по 50 мг каждые 4-6 часов. В случае отсутствия улучшения самочувствия в течение 24-48 часов рекомендуется госпитализация в стационар, где проводится внутривенная инфузия гидрокортизона на фоне регидратационной терапии. При применении парентерального гидрокортизона, доза кортинеффа не меняется, либо даже МК отменяются полностью. Как только состояние пациента стабилизируется, следует постепенно вернуться к обычным дозам препаратов. При физических нагрузках и психологическом стрессе необходимости в увеличении дозы ГК нет.
Таблица 5. Препараты антиандрогенов и КОК, использующиеся в терапии неклассической ВДКН
Таблица 6. Препараты ГК, используемые в лечении неклассической ВДКН
Несмотря на то, что у 68% женщин с неклассической ВДКН самопроизвольные беременности могут наступить и без применения глюкокортикоидов, спонтанные выкидыши на ранних сроках при отсутствии лечения встречаются достаточно часто. Поэтому рассматривать вопрос о ГК терапии необходимо, прежде всего, на этапе планирования беременности, особенно у женщин с бесплодием или привычным невынашиванием беременности. Лечение может проводиться с помощью любого глюкокортикоидного препарата, за исключением дексаметазона. Дозы препаратов с наступлением беременности обычно не меняются, лечение проводится до родов.
Как правило, при неклассической ВДКН отсутствует дефицит кортизола и сольтеряющие кризы, поэтому нет необходимости повышать дозу ГК во время стрессорных состояний, оперативных вмешательств или острых вирусных заболеваний. Исключением является выявление недостаточной выработки кортизола во время стимулирующего теста (менее 500 нмоль/л), именно поэтому в случае подтверждения диагноза с помощью проведения пробы с синактеном необходимо исследовать этот показатель и учитывать его, например, при родоразрешении.
Таблица 7. Препараты, используемые в лечении ГФ ВДКН
3.3 При выявлении декомпенсации или передозировки ГК, помимо коррекции терапии, необходимо также провести дообследование на предмет осложнений, характерных для гиперандрогении или гиперкортицизма (2С)
При необходимости применения минералокортикоидов при сольтеряющей форме заболевания необходимо поддерживать уровень АРП на верхней границе нормы или повышенным, но не более чем в 2 раза. Следует помнить, что с возрастом потребность в МК снижается, и доза препарата может корректироваться.
Рисунок 4. Динамическое наблюдение за взрослыми пациентами с классической ВДКН
Комплекс метаболических нарушений при ВДКН весьма широк. Помимо основных побочных явлений, возникающих при длительном приеме ГК, таких как накопление жировой клетчатки, артериальная гипертензия, дислипидемия, инсулинорезистентность и нарушения углеводного обмена, при ВДКН на организм пациента влияют также и дополнительные факторы: гиперандрогения, гипогонадизм, а также адреномедуллярная недостаточность (рис. 5). Поэтому в рамках ежегодного обследования всем пациентам с ВДКН, а особенно в случаях длительной передозировки ГК, необходимо исследовать липидный спектр, выявлять нарушения углеводного обмена, контролировать АД и проводить разъяснительную беседу по контролю массы тела.
Рисунок 5. Патогенез метаболических нарушений при классических формах дефицита 21-гидроксилазы.
Вопрос частоты проведения рентгеноденситометрии пациентам с ВДКН по-прежнему остается открытым. В мире имеется множество исследований, которые показали диаметрально противоположные результаты, поэтому специалисты по всему миру не пришли к единому мнению: нужно ли мониторировать абсолютно всех пациентов с ВДКН с учетом приема ГК как независимого фактора риска остеопороза. По данным ФГБУ ЭНЦ было показано, что развитие остеопенического синдрома не зависело от степени компенсации заболевания и доз принимаемых ГК препаратов, поэтому рентгеноденситометрию желательно проводить всем пациентам с ВДКН вне зависимости от степени компенсации при первичном обращении, если ранее она не проводилась, а далее решать вопрос о частоте мониторинга костной плотности в зависимости от полученных результатов (не реже 1 раза в 5-7 лет при отсутствии снижения МПК и чаще при выявлении остеопенического синдрома).
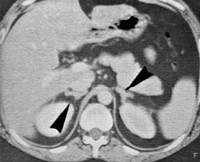
У взрослых пациентов с ВДКН по данным КТ достаточно часто выявляются одно- или двусторонние доброкачественные образования надпочечников. Целенаправленный скрининг подобных образований обычно требуется только при наличии длительной декомпенсации, так как они могут достигать значительных размеров. При назначении адекватных доз ГК отмечается уменьшение размеров опухолей, хирургическое лечение обычно не проводится. При удовлетворительной компенсации в проведении скрининга нет необходимости, так как образования небольших размеров не имеют клинического значения.
Обычно пациентки получают те же дозы глюкокортикоидов, что и до беременности, доза минералокортикоидов иногда требует увеличения во 2 триместре беременности при развитии ортостатической гипотензии. Из всех препаратов глюкокортикоидов не должен применяться во время беременности дексаметазон, который не инактивируется ферментом плаценты 3β-гидроксистероиддегидрогеназой и в неизменном виде проходит в кровь плода. Остальные глюкокортикоиды допустимы к использованию.
У больных с тяжелой гиперандрогенией и выборе в пользу длительной ГК терапии наблюдение должно проводиться аналогично классическим формам ВДКН. Оценка компенсации заболевания проводится клинически (целевые значения лабораторных показателей, таких как 17ОНР, тестостерон и андростендион, до сих пор не разработаны). При появлении признаков ятрогенного гиперкортицизма необходимо проведение дообследования для выявления метаболических нарушений и снижения МПК.
Родоразрешение проводится по общим акушерским показаниям. В день родов женщинам, у которых в результате теста с синактеном выявлялось неадекватное повышение кортизола (менее 500 нмоль/л), необходимо введение гидрокортизона парентерально. После родов в плановом порядке эндокринологом принимается решение о необходимости дальнейшего лечения пациентки с помощью ГК или возможности постепенной его отмены.
Пациентам с ГФ ВДКН, как минимум, ежегодно необходимо проводить обследование у кардиолога, по показаниям проводить ЭКГ, эхокардиографию, суточное мониторирование АД и ЭКГ для своевременной диагностики и коррекции макрососудистых осложнений АГ.
4.1 В редких случаях у пациентов с неконтролируемой гиперандрогенией при условии достаточной приверженности к лечению может быть проведена двустороння адреналэктомия (2D)
Основная проблема заключается в том, что для достижения эффекта начинать терапию необходимо как можно раньше – не позднее 6 недели гестации. В то же время проведение пренатальной диагностики для уточнения пола и наличия ВДКН у плода возможно только на 9-10 неделе беременности. Поэтому лечение высокими дозами дексаметазона на этапах закладки органов напрасно будут получать 7 из 8 детей. В настоящее время на коммерческой основе доступен метод определения в крови беременной женщины Y-хромосомы плода с ранних сроков гестации, но пока эта методика не введена в повсеместную практику.
Врожденная гиперплазия надпочечников
Врожденная гиперплазия надпочечников – увеличение объема надпочечников вследствие дефекта ферментов стероидогенеза в корковой зоне, приводящего к компенсаторному росту органа для устранения гормональной недостаточности. Проявляется признаками гиперандрогении у детей обоих полов, вследствие чего наружные половые органы развиваются неправильно. Также характерно нарушение водно-солевого обмена и регуляции артериального давления со склонностью к его снижению. Врожденная гиперплазия надпочечников диагностируется на основании данных лабораторного обследования. Проводится заместительная гормональная терапия и хирургическая коррекция наружных половых органов.
Общие сведения
Врожденная гиперплазия надпочечников представляет собой целую группу заболеваний со схожей клиникой, однако лежащие в основе генетические мутации могут быть разными. Раньше нозология носила название адреногенитальный синдром. Частота встречаемости клинически выраженных форм составляет примерно 1 случай на 12 тысяч новорожденных. Около 0,01% в структуре заболеваемости приходится на стертые формы, проявляющиеся в подростковом возрасте, часто клинически незначимые. Врожденная гиперплазия надпочечников является актуальной проблемой в педиатрии, поскольку продуцируемые надпочечниками гормоны имеют множество органов-мишеней, а значит, последствия их недостатка в организме проявляются масштабно. Дефицит гормонов оказывает влияние на рост и развитие ребенка, приводя к серьезным последствиям.
Причины врожденной гиперплазии надпочечников
Заболевание развивается вследствие генетического дефекта в каком-либо звене стероидогенеза в надпочечниках. Повреждение может коснуться одного или нескольких ферментов, которые участвуют в синтезе гормонов, продуцируемых в коре надпочечников. Мозговой слой, как правило, не затрагивается. Причины мутаций в генах, отвечающих за синтез участников стероидогенеза и их правильную работу, остаются неизвестными. В настоящее время доказан аутосомно-рецессивный механизм наследования, то есть для манифестации врожденной гиперплазии надпочечников необходимо, чтобы оба родителя имели дефектный ген.
Патогенез заболевания сводится к нарушению синтеза глюкокортикоидов, минералкортикоидов и других гормонов, продуцируемых надпочечниками. Как следствие, возрастает концентрация адренокортикотропного гормона (АКТГ), поскольку именно он является предшественником вышеперечисленных гормонов и стимулирует их усиленное образование. Результатом влияния АКТГ на орган-мишень становится увеличение корковой зоны надпочечников, то есть гиперплазия. Несмотря на увеличение размеров, концентрация продуцируемых надпочечниками гормонов не возрастает, поскольку имеет место нарушение цепочки их синтеза. Таким образом, врожденная гиперплазия надпочечников в клинике проявляется симптомами дефицита гормонов на фоне избытка их гормона-предшественника – АКТГ.
Классификация врожденной гиперплазии надпочечников
Патогенетическая классификация основана на конкретном ферменте, синтез которого нарушается вследствие генетической мутации. Согласно данной классификации, выделяют более десятка форм заболевания, среди которых чаще всего встречается недостаточность фермента 21-гидроксилазы. Существует врожденная гиперплазия надпочечников, причиной которой является дефицит 17-гидроксилазы, 11-гидроксилазы, 17,20-лиазы, 22,22-десмолазы, 18-гидроксилазы, а также некоторые другие формы, вызванные недостаточностью различных ферментов, участвующих в процессе стероидогенеза.
Клиническая классификация имеет менее сложную структуру. Выделяют три формы врожденной гиперплазии надпочечников: простую (вирильную), сольтеряющую, неклассическую (стертую, позднюю). Простая форма заболевания сопровождается нарушением развития первичных половых признаков у детей обоих полов – гиперандрогенией у девочек, и макрогенитосомией у мальчиков. Для сольтеряющей формы характерны те же симптомы, уже в период новорожденности возможны приступы острой надпочечниковой недостаточности (адреналовые кризы). Неклассическая врожденная гиперплазия надпочечников проявляется отсрочено, чаще всего – в период полового созревания. Ввиду позднего начала раньше эта форма считалась приобретенной, однако в настоящее время доказано, что в ее основе лежит генетический дефект.
Симптомы врожденной гиперплазии надпочечников
Заболевание (за исключением поздней формы) проявляется с рождения, хотя первые признаки можно заметить еще антенатально, во время проведения УЗИ-скрининга. После родов педиатр сразу может диагностировать неправильное развитие наружных половых органов у девочек. Как правило, речь идет об увеличенном клиторе, но иногда может встречаться и полностью сформированный половой член, а также недоразвитие или полное отсутствие влагалища и матки. Что касается мальчиков, то у них отмечается усиленное развитие наружных половых органов и увеличенные их размеры. Иногда при врожденной гиперплазии надпочечников у детей обоих полов наблюдается гиперпигментация кожи. Это связано с избыточным синтезом меланина, предшественником которого также является АКТГ.
Помимо нарушения полового развития, отмечаются симптомы недостаточности глюкокортикоидов или минералкортикоидов либо обеих групп гормонов (в зависимости от уровня генетического дефекта). Характерно пониженное давление при учащенном сердцебиении, бледность или мраморный оттенок кожи. В то же время, такие дети кажутся физически более развитыми в сравнении со здоровыми новорожденными, отличаются крупными размерами, усиленным развитием мышц и скелета, небольшим размером родничков. Врожденная гиперплазия надпочечников впоследствии может проявляться преждевременным половым созреванием с ранним оволосением, которое у пациентов всегда предшествует развитию вторичных половых признаков.
Острая надпочечниковая недостаточность может возникать при любой форме заболевания, однако при сольтеряющей форме она отмечается достаточно рано, примерно на второй неделе жизни. Осложнение сопровождается критическим падением артериального давления, тахикардией, срыгиваниями или рвотой. Наблюдается диарея и прогрессирующая потеря массы тела. Адреналовый криз требует немедленного лечения в отделении интенсивной терапии, поскольку данное осложнение врожденной гиперплазии надпочечников часто приводит к летальному исходу. Симптомы заболевания также могут усиливаться после стрессовых ситуаций, например, в подростковом возрасте.
Диагностика врожденной гиперплазии надпочечников
Первичная диагностика проводится во время УЗИ-обследования беременных. Иногда во время первого или (чаще) второго акушерского УЗИ можно заметить неправильное развитие половых органов. При подозрении на врожденную гиперплазию надпочечников возможно проведение дополнительных лабораторных исследований, позволяющих определить уровень гормонов и концентрацию различных ферментов адреналового стероидогенеза. Ранняя диагностика позволяет специалистам определиться с дальнейшей тактикой ведения беременности, а также начать терапевтические мероприятия еще до родов.
В настоящее время осуществляется массовое обследование новорожденных на некоторые наследственные патологии, в число которых входит врожденная гиперплазия надпочечников. После рождения ребенка заболевание диагностируется на основании неправильного развития наружных половых органов, но подтвердить диагноз и установить конкретную форму этого состояния можно только на основании результатов лабораторной диагностики. Золотым стандартом является проба с АКТГ, позволяющая достоверно определить его высокую концентрацию. Кроме того, данная проба необходима для того, чтобы исключить вторичный дефицит гормонов надпочечников.
Дополнительные анализы выявляют гиперкалиемию и гипонатриемию, метаболический ацидоз и снижение концентрации глюкозы в крови. Уровень продуктов метаболизма надпочечников определяется также в моче. Проводится определение костного возраста, который у пациентов значительно ускорен. Установить его позволяет серия рентгенограмм области запястья. Кроме того, возможна генетическая диагностика заболевания, однако данный метод является дорогостоящим, и его использование обосновано только в случае установленного семейного анамнеза, то есть случаев врожденной гиперплазии надпочечников в семьях родителей больного.
Лечение и прогноз
Проводится заместительная гормональная терапия. Корректируется уровень глюкокортикоидов, минералкортикоидов. Назначение гормонов возможно также при установлении врожденной гиперплазии надпочечников до родов. В этом случае устраняется гиперандрогения у девочек, поэтому наружные половые органы формируются правильно. Однако антенатальная гормональная терапия в настоящее время является предметом дискуссии. Основные ее осложнения для матери – отеки, артериальная гипертензия и значительная прибавка массы. Отдаленное влияние на плод в настоящее время изучается. Кроме гормональной терапии, осуществляется хирургическая коррекция половых органов. Операцию лучше провести как можно раньше, однако ее срок обязательно оговаривается с родителями.
Прогноз заболевания сомнительный. Своевременная диагностика и терапия позволяют в значительной мере скорректировать гормональные нарушения и предотвратить их дальнейшее развитие. Однако необходим постоянный контроль концентрации гормонов, поскольку любой внешний или внутренний стрессовый фактор становится причиной изменения усвояемости препаратов. Результатом может быть развитие острой надпочечниковой недостаточности, часто приводящей к летальному исходу ввиду стремительного течения осложнения. В целом можно сказать, что врожденная гиперплазия надпочечников поддается контролю, но заболевание представляет серьезную опасность на протяжении всей жизни. Профилактика заключается в медико-генетическом консультировании родителей, имеющих данную патологию в анамнезе.