дидрогестерон или прогестерон что лучше
Дидрогестерон или прогестерон что лучше
Согласно данным последних лет, важную роль в предупреждении самопроизвольных абортов и поддержании беременности на ранних сроках играет прогестерон и его воздействие на рецепторы прогестерона в эндометрии [1].
На ранних сроках гестации прогестерон, продуцируемый желтым телом, играет роль в подготовке эндометрия к имплантации, а позднее в поддержании роста и развития эмбриона.
В связи с этим препараты прогестерона широко используются в терапии невынашивания беременности. На сегодняшний день активно изучается роль прогестерона в поддержании беременности во II и III триместрах [1]. Установлено, что прогестерон оказывает влияние не только на миометрий и амниотическую мембрану, но и на состояние шейки матки, контролируя ее созревание [2].
Существует мнение, будто применение препаратов прогестерона и его аналогов является одним из перспективных методов сохранения беременности у женщин, имеющих как гормональные, так и иммунологические проблемы невынашивания [1]. Физиологические эффекты гестагенов заключаются в секреторной трансформации эндометрия, торможении вызванной эстрогенами пролиферации слизистой оболочки матки и подготовке ее к имплантации бластоцисты, обеспечении «покоя» эндометрию посредством понижения его чувствительности
к окситоцину. Биологические эффекты прогестерона также весьма многообразны. При беременности – это торможение продукции фолликулостимулирующего гормона, блокирующего рост новых «уже ненужных» фолликулов; усиление васкуляризации, пролиферации и секреторной деятельности желез эндометрия; ингибирование опосредованной через Т-лимфоциты реакции отторжения тканей; задержка в организме натрия и воды; снижение в I триместре порога возбудимости мышечных волокон, что способствует вынашиванию беременности; торможение (во II и III триместре сократительной деятельности матки) и т.д. [3].
Существуют три пути введения препаратов прогестерона в организм: пероральный, интравагинальный, внутримышечный. Пероральное применение прогестерона гарантирует высокую комплаентность у пациенток, но ограничивается различием концентрации в плазме крови в зависимости индивидуальных различий функционирования желудочно-кишечного тракта. При пероральном приеме, однако, возможно возникновение побочных явлений, таких как тошнота, головная боль, сонливость. При интравагинальном применении прогестерона в матке достигается более высокая его концентрация, что позволяет получать ожидаемый эффект при минимальном системном воздействии. Однако при интравагинальном введении концентрация прогестерона в крови ниже, чем при пероральном применении. При внутримышечном введении препарата достигается его оптимальная концентрация в плазме крови по сравнению с пероральным и интравагинальным введением, однако побочными эффектами данного способа применения являются локальный дискомфорт и возникающие абсцессы на месте введения, что ограничивает его использование [4].
Прогестагены подразделяются на синтетические и микронизированные. Микронизированный прогестерон (Утрожестан) был разработан в 1980-е гг. с целью улучшить характеристики препаратов прогестерона. Утрожестан ─ препарат, изготовленный из растительного сырья, а молекула прогестерона в нем идентична натуральному. Микронизация активного вещества обеспечила его лучшую растворимость в воде и абсорбцию в кишечнике благодаря упаковке в желатиновую капсулу масляной суспензии. Высокая эффективность интравагинального применения микронизированного прогестерона при угрожающем самопроизвольном аборте была доказана в многочисленных исследованиях [5–7]. Высокая биодоступность прогестерона в составе Утрожестана достигнута благодаря использованию оригинальной технологии микронизации и использованию липофильного растворителя прогестерона − арахисового масла с соевым лецитином. Полупериод нахождения прогестерона в крови во второй (медленной) фазе выведения равен 16–18 часам и не зависит от дозы. Кроме того, хроматографический анализ показал повышение содержания естественных метаболитов прогестерона в плазме, среди которых преобладали прегнандиол, прегнанолон, 17α-гидроксипрогестерон, 20α-дигидропрогестерон. Последний сам имеет достаточно высокую прогестиновую активность, что пролонгирует гормональные эффекты введенного прогестерона. Максимальная концентрация препарата в крови сохраняется в течение 2−6 часов. Основным метаболитом прогестерона при интравагинальном применении является прегнандиол. Важно отметить, что при разных путях введения микронизированного прогестерона особенности его метаболизма могут обусловливать некоторое различие его эффектов. Так, образующиеся при пероральном приеме метаболиты 5α- и 5β-прегнанолон взаимодействуют с гамма-аминомасляной кислотой (ГАМК) и обусловливают развитие гипнотического, анксиолитического и противосудорожного эффектов, в связи с чем данный способ введения препарата запрещен к применению. В то же время при вагинальном применении уровни прегнанолонов подвергаются минимальным изменениям, и эти эффекты выражены не будут [7].
В 1950 г. был получен дидрогестерон (Дюфастон) – стереоизомер прогестерона (ретропрогестерон). Молекула прогестерона – почти полностью «плоская», в то время как молекула ретропрогестерона (Дюфастон) изогнута за счет изменения положения метиловой группы на атоме углерода 10 из β-положения в α-положение, и водорода на атоме углерода С9 из положения α в положение β. Также существует дополнительная двойная связь между атомами углерода С6 и С7. В результате метаболизма образуется фармакологически активный метаболит, обладающий исключительно прогестагенной активностью. Биодоступность дидрогестерона ─ 28% (биодоступность эстрогенов составляет около 10%). Концентрация препарата в плазме крови линейно зависит от принятой дозы в диапазоне от 5 до 20 мг. Равновесная концентрация достигается через три дня приема препарата. Все три фармакологически активных метаболита дидрогестерона имеют ретростероидную структуру и сходный профиль с дидрогестероном. Основной метаболит дидрогестерона — 20-дигидродидрогестерон обладает более высокой, чем прогестерон (в 20 раз), прогестагенной активностью, что позволяет существенно снижать используемую для лечения пациенток дозу препарата и избегать значительной стероидной нагрузки на печень.
В процессе метаболизма дидрогестерон не подвергается ароматизации, в связи с чем у него отсутствуют эстрогенные свойства и не происходит гидроксилирование, что обусловливает отсутствие андрогенных свойств. Биологические эффекты на клеточном уровне опосредованы внутриклеточными стероидными рецепторами. Способность того или иного прогестина связываться с прогестероновым рецептором сильно различается у разных соединений, что влияет на биологический эффект, оказываемый этим прогестином [8].
Дидрогестерон (Дюфастон®) среди всех гестагенов обладает самой высокой селективностью в отношении прогестероновых рецепторов, что повышает эффективность препарата, особенно для пациенток, имеющих на момент проведения лечения сниженную чувствительность к этим рецепторам. Высокая селективность дидрогестерона (тропен исключительно к рецепторам прогестерона) обеспечивает хороший профиль безопасности препарата. Отсутствие связи у дидрогестерона (Дюфастон®) с андрогеновыми, глюкокортикоидными и минералокортикоидными рецепторами обусловливает отсутствие у этого препарата группы нежелательных реакций, ограничивающих применение других препаратов прогестерона у женщин [9]. Установлено, что Дюфастон модулирует иммунный ответ беременной женщины от отторжения плода к его защите путем обеспечения достаточной активации прогестероновых рецепторов и последующей индукцией
прогестерон-индуцируемого блокирующего фактора (PIBF). PIBF представляет собой протеин массой 35 килодальтон, продуцируемый CD56-клетками и мононуклеарами периферической крови после активации рецепторов к прогестерону. PIBF в свою очередь определяет снижение активности аллоиммунных реакций, в т.ч. подавление естественных киллеров, и обеспечение иммунного ответа по типу превалирования Т-хелперов 2-го типа. Таким образом, назначение Дюфастона в дозе 20 мг в сутки на ранних этапах гестации оказывает иммуномодулирующее воздействие и предотвращает реакции отторжения эмбриона [10]. Пациентки с привычным невынашиванием беременности представляют собой группу риска по развитию фетоплацентарной недостаточности, гипотрофии плода, хронической внутриутробной гипоксии плода. В связи с этим с ранних сроков беременности целесообразно помимо патогенетической и симптоматической терапии проводить комплекс мер, направленных на профилактику плацентарной недостаточности, а также оценку функционирования фетоплацентарного комплекса [11].
Сравнительные исследования по оценке эффективности терапии самопроизвольного аборта микронизированным прогестероном и дидрогестероном не выявили значимых различий, однако применение более высоких доз микронизированного прогестерона повышает риск развития внутрипеченочного холестаза [10]. Доказана более высокая эффективность препаратов дидрогестерона по сравнению с препаратами микронизированного прогестерона у женщин с выявленной клинически и с помощью ультразвукового исследования ретрохориальной гематомой. Установлено, что применение дидрогестерона имеет исключительное значение в профилактике и лечении субхорионического кровотечения. Его механизм действия связан с изменением баланса Т-хелперов 1-го и 2-го типов, увеличением числа рецепторов прогестерона на периферических и децидуальных лимфоцитах (CD56+), а также стимуляцией синтеза прогестерониндуцированного блокирующего фактора, что в целом позволяет изменять иммунологическую регуляцию в пользу T-хелперов 2-го типа. Основанием для этого служит тот факт, что ампутация децидуальных сосудов, приводящая к субхорионическому кровотечению и появлению гематомы, является по сути иммунным механизмом, зависящим от активности T-хелперов 1-го типа. В то же время механизмы, противодействующие внутрисосудистой коагуляции крови в децидуальных сосудах, регулируются активностью T-хелперов 2-го типа. Первичным фактором в патогенезе этого состояния является недостаточность секреции прогестерона желтым телом [12]. Данные исследования Г.К. Садыковой и соавт. (2011) выявили отсутствие тяжелых форм преэклампсии, а также уменьшение числа беременных с отечным синдромом, получавших дидрогестерон в дозировке 30 мг до 14 недели беременности по поводу угрозы прерывания в I триместре, по сравнению с контрольной группой, не получавшей терапию прогестагенами [13]. Результаты последних исследований свидетельствуют об отсутствии влияния дидрогестерона на активацию коагуляционного потенциала гемостаза при беременности. При применении дидрогестерона отмечено снижение риска образования тромбоцитарных агрегатов и иных сосудистых нарушений в системе мать–плацента–плод, лежащих в основе патогенеза гестоза. Гормональная поддержка на ранних сроках беременности не меняет количественный потенциал тромбоцитов и не влияет на показатель «время свертывания крови» [14].
Установлено, что применение прогестерона на ранних сроках беременности ассоциируется с более низким риском развития поздних осложнений беременности, таких как преэклампсия, преждевременная отслойка нормально расположенной плаценты, задержка внутриутробного развития плода, антенатальная гибель плода.
В то же время существуют исследования, проведенные в III триместре беременности, доказывающие отсутствие достоверных различий в значении артериального давления у женщин, получавших прогестерон (дидрогестерон) в I триместре беременности, по сравнению с контрольной группой. Своевременная коррекция с помощью дидрогестерона прогестерондефицитных состояний в течение гестации позволяет предупреждать задержку внутриутробного развития плода, улучшать постнатальную адаптацию и снижать частоту возникновения гипоксически-ишемических нарушений центральной нервной системы у новорожденных.
Дидрогестерон применяется при лечении бесплодия с целью поддержки лютеиновой фазы, а также при угрозе самопроизвольного выкидыша. Использование дидрогестерона позволяет поддерживать многоплодную беременность и беременность при первичной гипофункции гипофиза, что свидетельствует о высокой степени надежности создаваемого им гормонального фона [8]. Широкое применение дидрогестерон нашел в программах экстракорпорального оплодотворения. Препарат увеличивает степень имплантации и коэффициент рождаемости на единицу перенесенных эмбрионов, превосходя по этому показателю практически все известные лекарственные средства, и поэтому входит в стандартные протоколы экстракорпорального оплодотворения большинства стран.
В заключение следует отметить, что своевременная патогенетически обоснованная терапия невынашивания беременности и применение препаратов прогестерона позволяют значительно снижать риск угрозы прерывания беременности и проводить эффективную профилактику ее поздних осложнений.
Индивидуализация выбора заместительной гормональной терапии с учетом разных типов климактерических расстройств (с преимущественным дефицитом эстрогенов и андрогенов, по смешанному типу)
СЮ.Калинченко, С.С.Апетов
Кафедра эндокринологии ФПКМР ГБОУ ВПО РУДН, Москва
В настоящее время существуют разные классификации климактерического синдрома (по тяжести, времени возникновения и пр.), но по сути ни одна из них не учитывает индивидуальных особенностей течения данной патологии, которая в своих клинических проявлениях бывает весьма вариабельной.
Так, некоторых женщин беспокоят преимущественно приливы жара, повышенное потоотделение, прибавка массы тела и артериальная гипертензия. У других эти жалобы отсутствуют, но они отмечают постоянную необъяснимую слабость, повышенную утомляемость, упадок жизненных сил, психоэмоциональные и сексуальные расстройства, разные нарушения мочеиспускания. У третьих присутствуют и те и другие жалобы.
Почему остеопороз развивается только у 45% женщин в постменопаузе, хотя дефицит эстрогенов есть у 100%? Почему ожирение у 60, приливы у 65%? В доступной медицинской литературе мы не встретили убедительного объяснения такой вариабельной клинической картины у разных женщин.
В то же время в последнее десятилетие ряд зарубежных исследований 4, а также наши собственные наблюдения 9 показали негативное влияние андро-генного дефицита и позитивное влияние его коррекции (или его отсутствия) на течение разных проявлений климактерического синдрома.
Проявления андрогенной недостаточности
К ним относят следующие симптомы (группы симптомов):
Костно-мышечные:
• снижение мышечной массы;
• неадекватный физическим нагрузкам прирост мышечной массы;
• боли в костях, суставах;
• мышечные боли.
Психоэмоцион альные:
• быстрая утомляемость;
• лабильность настроения со склонностью к депрессиям;
• нарушение памяти;
• снижение творческой продуктивности;
• снижение мотивации и самооценки;
• расстройство сна, не связанное с приливами.
Сексуальные:
• снижение либидо;
• возбуждаемости;
• чувствительности эрогенных зон;
• возможности достижения оргазма.
Кожные:
• сухость кожи;
• выпадение волос на лобке;
• гипотония мимических мышц (появление носогубного треугольника, опускание углов рта)
Типы климактерических расстройств
Согласно нашим наблюдениям и проведенным исследованиям можно выделить 3 клинических типа климактерических расстройств у женщин в период пери-менопаузы:
Сравнительная характеристика симптомов в зависимости от типа течения перименопаузы представлена в табл. 1.
Таблица 1. Клинические симптомы и типы течения климактерических расстройств
Клинический признак
Приливы жара, потливость
Проблемы со
сном, не связанные с приливами
Раздражительность, нервозность, тревожность, сниженная самооценка
Сексуальные расстройства
Вагинальная атрофия
Ноктурия
Висцеральное ожирение
Остеопороз
Боли в суставах и мышцах, снижение мышечного тонуса и силы
Пациентки с разными типами климактерических расстройств имеют различные антропометрические и конституциональные характеристики.
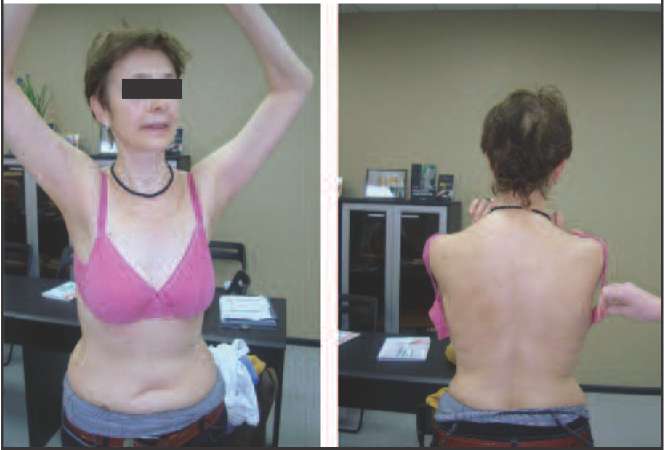
Так, к 1-му типу, протекающему с преимущественным снижением эстрогенов (эстроген-дефицитный тип), можно отнести пациенток, у которых не происходит выраженной прибавки массы тела, не характерно висцеральное ожирение, нет снижения либидо, благодаря чему они сохраняют сексуальную активность, нет депрессии и нарушения мочеиспускания, поэтому при данном типе климактерических расстройств пациентки зачастую продолжают работать и жить активной жизнью (рис. 1).
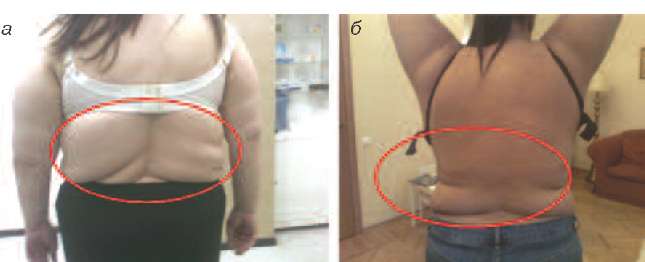
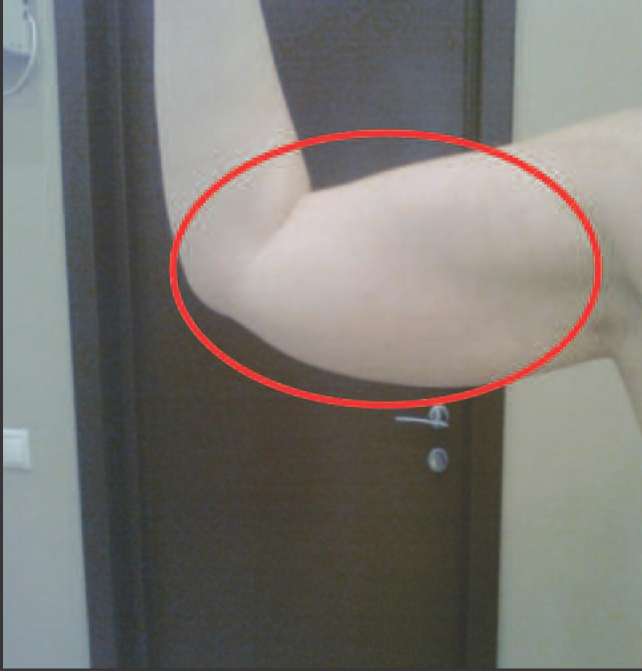
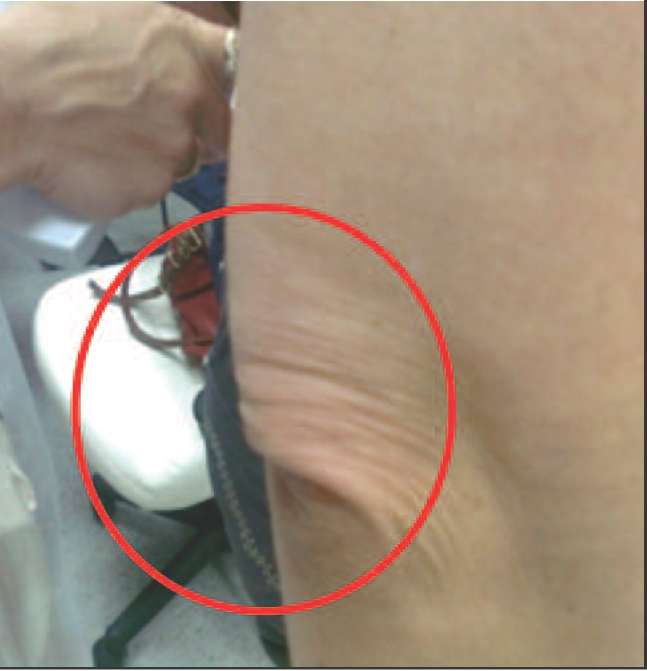
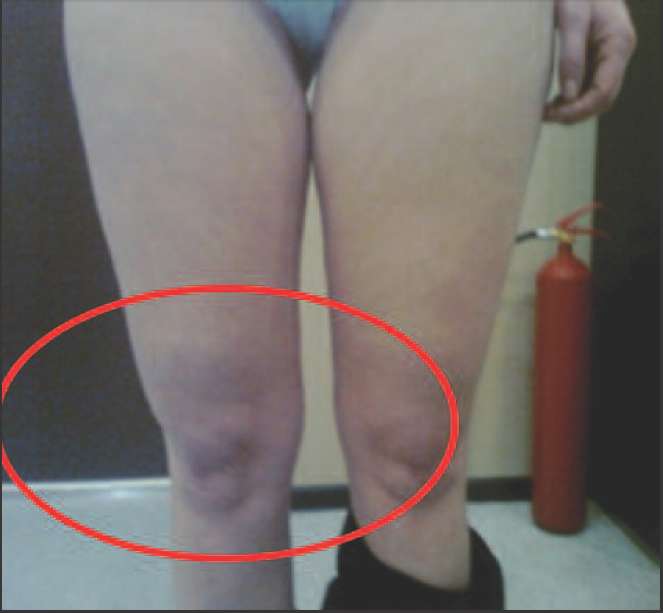
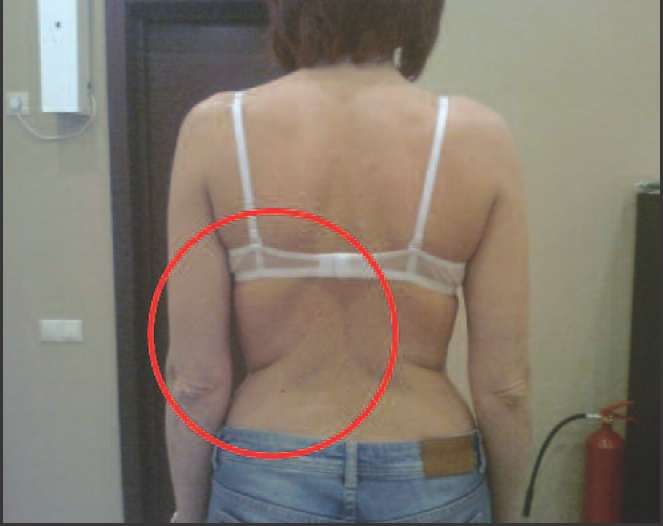
Ко 2 типу, протекающему преимущественно со снижением андрогенов (андроген-дефицитный тип) можно отнести пациенток, у которых в климактерии происходит прибавка массы тела преимущественно за счет отложения жира в области талии и живота (центральное, или висцеральное ожирение), отмечается гипотония мышц, что проявляется в провисании трицепса, появлении характерных складок на спине в виде «ламбрекенов», провисании передней группы мышц бедра (рис. 2-5).
Рис. 2. Пациентки 2-го типа (андроген-дефицитный): видны кожные складки на спине, являющиеся признаком гипотонии мышц спины вследствие дефицита андрогенов.
Рис. 3. Провисание трицепса плеча вследствие снижения мышечного тонуса на фоне андрогенного дефицита.
Рис. 4. Нависание трицепса, вертикальное положение (характерная складка над локтем).
Рис. 5. Нависание передней группы мышц бедра над коленной чашечкой вследствие снижения мышечного тонуса на фоне андрогенного дефицита.
Характерно также снижение либидо вплоть от отвращения к сексу, нарушения мочеиспускания, депрессии.
Рис. 6. Пациентка 3-го типа: отмечаются умеренная прибавку массы тела, гипотония мышц спины.
Возможности терапии
Учитывая разные типы течения климактерия и разные жалобы, пациенткам должна проводиться заместительная гормональная терапия (ЗГТ) с учетом данных особенностей.
Так, пациентки с клинически и лабораторно подтвержденным дефицитом андрогенов не должны получать препарат ЗГТ с антиандрогенными свойствами, в связи с тем что ряд жалоб (ожирение, снижение либидо, мышечная гипотония, ноктурия и др), обусловленных дефицитом андрогенов, могут только усугубиться.
В то же время при сохраненной секреции андроге-нов назначение препаратов с андрогенной активностью может привести к нежелательным явлениям андрогенизации: рост волос на лице, повышенная сальность кожи, чрезмерно повышенное либидо, прибавка мышечной массы.
Главная роль в лечении климактерических расстройств принадлежит эстрогенному компоненту, однако особенности гестагена, входящего в состав комбинированного препарата ЗГТ, также могут определять его дополнительные лечебные или потенциально негативные свойства [26].
Поэтому при отсутствии специальных показаний при выборе ЗГТ предпочтителен гестаген, обладающий высоким сродством к прогестероновым рецепторам для полноценной защиты эндометрия и при этом «нейтральный» в отношении других типов рецепторов, в том числе и андрогеновых.
Различия в сродстве гестагенов к тем или иным типам стероидных рецепторов представлены в табл.2.
Табл. 2 Относительное сродство прогестагенов к стероидным рецепторам [27]
Относительное сродство прогестагенов [% связывания стероидов]
Прогестероновые рецепторы
Андрогеновые рецепторы
Эстрогеновые рецепторы
Глюкокортикоидные рецепторы
Минералокорти-коидные рецепторы
Секс-стероид связывающий глобуллин (СССГ)
Adolf E. Schindler, Progestational effects of dydrogesterone in vitro, in vivo and on the human endometrium
Влияние заместительной эстроген-гестагенной и андрогензаместительной терапии на метаболические показатели у женщин в перименопаузе.
Метаболический синдром и СД являются главными факторами риска для развития сердечно-сосудистых осложнений, особенно в сочетании с артериальной ги-пертензией. Частота СД увеличивается с возрастом и менопаузой. Дефицит эстрогенов, возникающий в пе-рименопаузе в сочетании с абдоминальным ожирением и инсулинорезистентностью, является одним из факторов риска развития СД у женщин. В 2006 г. в мета-анализе, основанном на 107 исследованиях, было показано, что ЗГТ способствует уменьшению выраженности абдоминального ожирения, инсулинорезистентности, благоприятно влияет на липидный профиль и снижает число эпизодов впервые выявленного СД [12].
У относительно здоровых женщин в постменопаузе ни пероральный, ни трансдермальный эстрадиол существенно не влияли на уровень глюкозы. Однако было отмечено разное действие конъюгированных эквинных эстрогенов и эстрадиола (перорального и трансдермального) на чувствительность к инсулину: в то время как при назначении эстрадиола отмечалось увеличение чувствительности, конъюгирован-ные эквинные эстрогены, наоборот, ее уменьшали [13]. Прогестины оказывают влияние на углеводный обмен и инсулинорезистентность, однако их влияние зависит как от способа введения прогестина, так и от его типа. Такие прогестины, как медроксипроге-стерона ацетат (МПА) и норэтистерона ацетат, могут негативно влиять на углеводный обмен и усугублять инсулинорезистентность. Напротив, прогестерон и дидрогестерон не оказывают негативного влияния [13], поэтому назначение препаратов, в состав которых входит дидрогестерон (Фемостон®) является предпочтительным для женщин, у которых климактерические симптомы протекают на фоне ожирения, инсулинорезистентности, метаболического синдрома и СД, а также для тех, кому показана длительная ЗГТ.
Также в двойном слепом плацебо-контролируемом исследовании было показано, что назначение транс-дермального пластыря с тестостероном женщинам с андрогенной недостаточностью, вызванной гипопи-туитаризмом, приводило к улучшению чувствительности к инсулину [14].
Половые гормоны и функция эндотелия
Применение андрогенов у женщин показало положительное вазодилатирующее влияние. Так, S.Worboys и соавт. исследовали эффекты парентеральной терапии тестостероном у женщин, получающих ЗГТ. Было обследовано 33 женщины в постменопаузе, получающие ЗГТ более 6 мес в сочетании имплантами с тестостероном (50 мг). Контрольную группу составили 15 женщин, не получающих никакой терапии. При помощи ультразвукового исследования обследовались диаметр плечевой артерии, реактивная гиперемия (эн-дотелийзависимая вазодилатация) и действие нитроглицерина (эндотелийнезависимая вазодилатация). В основной группе отмечалось повышение уровней тестостерона, что ассоциировалось с увеличением на 42% эндотелийзависимой вазодилатации. В контрольной группе не было отмечено никаких изменений. Похожие данные были получены в отношении эндотелийнезави-симой вазодилатации. Авторы пришли к выводу, что парентеральная терапия тестостероном у женщин с дефицитом андрогенов в постменопаузе, длительно получающих ЗГТ, улучшает как эндотелийзависимую, так и эндотелийнезависимую вазодилатацию плечевой артерии [25].
Заключение
На сегодняшний день имеются данные, что андрогены у женщин могут оказывать положительное влияние на разные органы и системы, однако отсутствие в нашей стране сертифицированных для женщин препаратов тестостерона не позволяет широко применять их в гинекологической практике. Вместе с тем при выборе эстроген-гестагенных препаратов для ЗГТ необходимо учитывать индивидуальные особенности каждой пациентки. Препараты, содержащие дидрогестерон (Фемостон® 2/10, Фемостон® 1/10, Фемостон® 1/5 копти), обладают нейтральным эффектом в отношении андрогенного статуса женщины, не оказывая ни андрогенного, ни антиандро-генного действия, и не способны усугублять симптомы, вызванные снижением уровня тестостерона у пациенток, у которых менопауза протекает с дефицитом и эстрогенов, и андрогенов.
Статья подготовлена при поддержке компании Abbott. 2012/08-166
Дидрогестерон или прогестерон что лучше
Кафедра акушерства, гинекологии, перинатологии и репродуктологии факультета последипломного профессионального обучения врачей Московской медицинской академии им. И.М. Сеченова; Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова
Центр лечения бесплодия «ЭКО», Москва
ГУЗ Московский областной НИИ акушерства и гинекологии
Эффективность гестагенов в зависимости от их состава и способа введения
Журнал: Проблемы репродукции. 2013;(2): 20-25
Назаренко Т. А., Зыряева Н. А., Магамадова М. У. Эффективность гестагенов в зависимости от их состава и способа введения. Проблемы репродукции. 2013;(2):20-25.
Nazarenko T A, Zyriaeva N A, Magamadova M U. Gestagens efficacy according to their composition and the route of administration. Russian Journal of Human Reproduction. 2013;(2):20-25.
Кафедра акушерства, гинекологии, перинатологии и репродуктологии факультета последипломного профессионального обучения врачей Московской медицинской академии им. И.М. Сеченова; Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова
Представлен сравнительный анализ данных литературы об эффективности и переносимости различных препаратов прогестеронподобного действия в зависимости от их состава, способа введения и фармакокинетики. Продемонстрированы преимущества введения микронизированного прогестерона в виде вагинального геля за счет формирования ряда положительных биологических эффектов: адекватной трансформации эндометрия и длительной биологической защиты слизистой влагалища от проникновения инфекционных агентов, что обеспечивается свойствами биоадгезивного полимера поликарбофила.
Кафедра акушерства, гинекологии, перинатологии и репродуктологии факультета последипломного профессионального обучения врачей Московской медицинской академии им. И.М. Сеченова; Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова
Центр лечения бесплодия «ЭКО», Москва
ГУЗ Московский областной НИИ акушерства и гинекологии
Гестагены (gestagena; лат. gesto — носить, быть беременной + греч. genes — порождающий, производящий; синонимы: прогестины, прогестагены) — группа природных гормонов и их синтетических аналогов, обладающих биологической активностью прогестерона. Относятся к С21-стероидам, в основе которых лежит скелет прегнана. Важнейший природный гестаген — 4-прегнен-3,20-дион, или прогестерон [1].
Физиологическая функция прогестерона у женщин заключается в основном в обеспечении возможности наступления и затем в поддержании беременности (гестации) — откуда и название как самого гормона — прогестерона, так и всего класса лекарственных препаратов — прогестины, или гестагены.
Прогестерон и его синтетические аналоги — прогестины способствуют образованию нормального секреторного эндометрия у женщин, вызывают переход слизистой оболочки матки из фазы пролиферации в секреторную фазу, а после оплодотворения способствуют ее переходу в состояние, необходимое для имплантации и развития оплодотворенной яйцеклетки.
A. Csapo и соавт. [2] показали важную роль прогестерона в течение первых недель беременности. В первом исследовании удаление желтого тела до 7 нед гестации приводило к прерыванию беременности. Далее было обнаружено, что даже после удаления желтого тела беременность можно сохранить путем введения прогестерона извне.
Недостаточная секреция прогестерона в лютеиновую фазу цикла может приводить к снижению восприимчивости эндометрия и считается одной из главных причин нарушения имплантации в спонтанных и стимулированных циклах. Прогестерон также уменьшает возбудимость и сократимость гладкой мускулатуры матки и маточных труб, неадекватная сократительная активность которых может привести к эктопической беременности, самопроизвольному выкидышу.
Недавно полученные результаты [3, 4] показывают, что защитный эффект прогестерона на ранних сроках беременности может быть связан с изменением иммунной реакции матери. При нормально протекающей беременности в лимфоцитах периферической крови присутствуют рецепторы прогестерона, причем доля клеток, содержащих такие рецепторы, увеличивается. В присутствии прогестерона эти лимфоциты продуцируют защитный белок — прогестерониндуцируемый блокирующий фактор (ПИБФ). Физиологическое течение беременности характеризуется высоким уровнем экспрессии гена ПИБФ в децидуальной ткани. При привычном невынашивании, угрозе выкидыша синтез ПИБФ нарушен, что обусловливает необходимость дополнительного введения прогестерона [3, 4].
Таким образом, основные свойства прогестерона — защита эндометрия, обеспечение полноценной имплантации и сохранение беременности позволяют широко применять препараты прогестеронподобного действия в акушерско-гинекологической практике. Спектр использования этих препаратов достаточно велик — это проведение прогестероновой пробы, гормональный гемостаз, лечение недостаточности лютеиновой фазы менструального цикла, лечение и профилактика гиперпластических процессов эндометрия, эндометриоза, эндокринных форм бесплодия, а также устранение угрозы прерывания беременности и, кроме того, использование в качестве заместительной гормональной терапии (ЗГТ) у женщин с физиологической или патологической аменореей.
В настоящий момент на фармацевтическом рынке существует множество лекарственных препаратов с прогестеронподобным действием, внедренных в клиническую практику в разное время и обладающих определенными недостатками и преимуществами.
Используемые ранее синтетические производные прогестерона (ацетоксипрогестерон, прегнин) имели ряд побочных эффектов, в связи с чем их применение в клинической практике прекращено или ограничено. Первыми препаратами были производные норстероидов — норэтистерон (норколут, примолют-нор), аллилэстренол (туринал), которые обладали, кроме прогестеронподобной, еще незначительной эстрогенной, минералокортикоидной и андрогенной активностью.
В связи с успехами фармакологии в настоящее время в клинической практике отдают предпочтение препаратам натурального прогестерона и его аналогам. Они не оказывают андрогенное, анаболическое и эстрогенное действие. Первыми производными прегнана (натурального прогестерона) были 17-оксипрогестерона капронат и масляный раствор прогестерона, предназначенные для внутримышечного введения. Затем появились препараты для перорального (дюфастон, утрожестан) и вагинального введения (утрожестан, эндометрин, утрогест, крайнон).
В 1961 г. впервые на фармацевтическом рынке появился препарат дидрогестеронa для перорального введения. Дюфастон — аналог натурального прогестерона и сегодня широко используется в гинекологической практике. Признавая несомненные положительные эффекты препарата, следует отметить наличие лишь единичных работ, указывающих на сравнительную эффективность дидрогестерона при лечении гинекологических заболеваний, в частности, гиперпластических процессов и эндометриоза, а также переносимость препарата при длительном использовании. Кроме этого, вводимый дидрогестерон не тестируется в плазме периферической крови.
Для перорального приема, до конца 80-х годов XX века, также использовали натуральный микронизированный прогестерон (утрожестан). Важным свойством утрожестана для сохранения беременности является его способность ингибировать действие окситоцин на миометрий за счет активности основных метаболитов. В то же время с активностью метаболитов связано и некоторое седативное влияние на ЦНС после перорального применения утрожестана. При этом пациентки часто предъявляют жалобы на слабость, сонливость, головокружение.
В связи с вышесказанным большинство специалистов отдают предпочтение вагинальному пути введения микронизированного прогестерона, так как при этом не отмечено побочного влияния на ЦНС.
Трансвагинальный путь введения имеет следующие преимущества: отсутствие локальной болезненности как при внутримышечном пути введения, отсутствие системных побочных эффектов [6] и отсутствие эффекта первичного метаболизма в печени, как при пероральном приеме, а также быстрая абсорбция, высокая биодоступность и локальный эффект действия на эндометрий [7].
Первые препараты для вагинального применения были не коммерческими, а составленными фармацевтами. Первым коммерческим препаратом вагинального прогестерона в США был вагинальный гель с доказанной высокой эффективностью. В некоторых европейских странах натуральный микронизированный прогестерон для вагинального введения (утрожестан) был одобрен даже раньше, чем гель. Другим новейшим препаратом натурального прогестерона в США является эндометрин, одобренный FDA (Контроль продуктов и лекарств), в виде таблеток для вагинального применения [5].
Исследования показывают, что с помощью вводимого вагинально прогестерона (суппозитории) можно достичь уровня прогестерона в сыворотке крови, аналогичного таковому в овуляторную и лютеиновую фазы цикла [7].
Как установлено Т. Levy и соавт. [6], благодаря «эффекту первичного прохождения через матку», вводимый вагинально прогестерон приводит к высоким концентрациям прогестерона в матке.
При исследовании фармакокинетики вводимого вагинально прогестерона (в виде таблеток 100 мг) при постоянном применении не выявлено влияния на гормональный, липидный профиль и функцию печени, а также случаев гиперплазии эндометрия, отмечена хорошая переносимость и безопасность [6].
Несмотря на все очевидные преимущества вагинального пути введения микронизированного прогестерона, в клинической практике известны случаи возникновения зуда, жжения во влагалище, отека наружных половых органов. Нередки жалобы пациенток на дискомфорт, связанный с ощущением «вытекания» препарата.
В настоящее время для преодоления ограничений обычных дозированных форм, вводимых вагинально, разработаны новые подходы, такие как применение мукоадгезивных или биоадгезивных полимеров, чувствительных к рН и температуре, липосом, наноэмульсий, наночастиц, множественных эмульсий и гидрогелей, позволяющих контролировать и пролонгировать высвобождение лекарств [8].
В экспериментальном исследовании [9] выявлено, что для адгезии к эпителию слизистой оболочки важны физико-химические свойства нерастворимых в воде полимеров (в эксперименте сравнивали способность к биоадгезии различных полимеров к слизистой желудка кролика). Биоадгезивность повышается по мере увеличения плотности зарядов и тем выше, чем проще структура полимера. В этом процессе кислотность и количество воды на поверхности контролируют протекание адгезии. Кислотность среды — рН является контролирующим фактором. Роль физического взаимодействия между цепями полимера наиболее выражена у поликарбофила. Благодаря этим свойствам поликарбофил и был выбран в качестве носителя для геля.
Биоадгезивный полимер поликарбофил, легкосетчатая полиакриловая кислота, может оставаться на ткани влагалища в течение 3—4 дней и таким способом служить платформой для высвобождения лекарств. Свойства полимера, такие как кислая рН и полиэлектролитная природа ионизированной формы полимера, могут изменять локальную рН и уровень гидратации ткани, что эффективно для лечения местной патологии и длительной биологической защиты слизистой влагалища от проникновения инфекционных агентов. Гидратация ткани влагалища происходит посредством увеличения кровотока влагалища. И наконец, наполнение полимерного геля натуральным прогестероном позволяет достигать полной секреторной трансформации эндометрия при низком уровне лекарства в сыворотке крови, что проявляется более низкой частотой побочных эффектов [10].
Формой прогестерона для вагинального введения, содержащей биоадгезивный полимер поликарбофил, является гель с продолжительным действием — крайнон 8%, (производство компании «Merck Serono», Швейцария).
Крайнон (гель прогестерона) представляет собой биоадгезивный вагинальный гель, содержащий микронизированный прогестерон в виде эмульсии. Носителем является эмульсия «масло в воде», содержащая набухающий в воде, но водонерастворимый полимер поликарбофил. Препарат поставляется в форме однокомпонентного полиэтиленового аппликатора для одноразового применения. Каждый аппликатор содержит 1,125 г геля Крайнона, в состав которого входят 90 мг (8% гель) прогестерона и вспомогательные вещества.
Крайнон обеспечивает контролируемое непрерывное высвобождение прогестерона, которое необходимо для реализации всех преимуществ непосредственного попадания в орган-мишень, так как диффузия прогестерона из шейки матки к ее дну занимает около 5 ч, после чего достигаются устойчивые тканевые концентрации. Непрерывное функционирование биоадгезивной системы доставки обеспечивает доступность прогестерона, как минимум, в течение 48 ч после однократной вагинальной аппликации, поэтому препарат эффективен при введении 1 раз в сутки. Без специальной системы контролируемого постоянного высвобождения, разработанной для Крайнона, поддержание устойчивой концентрации в эндометрии в течение такого интервала дозирования (24—48 ч) невозможно.
Основным побочным эффектом геля прогестерона является скопление его масс во влагалище, что иногда может вызывать местное раздражение [5].
При сравнении эффективности перорального и вагинального способа применения микронизированного прогестерона в нескольких исследованиях установлены преимущества вагинального пути введения.
Несмотря на то что при пероральном приеме прогестерон в микронизированной форме абсорбируется, его биодоступность мала из-за интенсивного метаболизма в печени [11]. Полная предецидуальная трансформация эндометрия не может быть достигнута при пероральном приеме. При внутримышечном и вагинальном пути введения изменения эндометрия сходны с таковыми при нормальном менструальном цикле, хотя уровень прогестерона в тканях выше при внутримышечном введении [11].
D. De Ziegler и R. Fanchin [11] установили, что вагинальное применение геля прогестерона (Крайнон 8% 1 раз в день) так же эффективно, как и внутримышечные инъекции у женщин с неактивными яичниками. Предполагают, что благодаря низкой частоте системных побочных эффектов вагинальный гель прогестерона может повысить приемлемость длительной ЗГТ у женщин с аменореей.
Исследование у женщин в постменопаузе показало, что биодоступность вагинального прогестерона в виде геля (Крайнон 8% 90 мг) выше, чем перорального прогестерона в виде капсул (Прометриум 100 мг) [12].
При сравнении эффективности внутримышечного и вагинального пути введения прогестерона в исследованиях отмечена сравнимая эффективность обоих способов, но приемлемость и удобство использования, несомненно, выше при вагинальном способе применения.
В исследовании [13] установлено, что вагинальный путь введения обеспечивает концентрации прогестерона в эндометрии, намного превосходящие те, которые предполагали получить при достигнутых концентрациях прогестерона в сыворотке крови. Авторы показали, что концентрация прогестерона в эндометрии была заметно выше у женщин, получавших прогестерон вагинально (1,38±0,6 и 0,38±0,19 нг/мг протеина в группе вагинального и внутримышечного введения соответственно; p