диффузная гиперплазия щитовидной железы 1 степени что означает
Диффузно-узловой зоб: симптомы и лечение
Клиника «Альфа-Центр Здоровья» — современный медицинский центр, в который можно записаться на прием в любой день. Вы получите профессиональную консультацию эндокринолога со стажем работы более 7 лет и персонально разработанную схему лечения.
Что такое зоб
Под этим термином в медицине подразумевают патологическое изменение щитовидки, выражающееся в формировании узловых образований. Узел, в свою очередь — это имеющее любой размер новообразование с капсулой, определяемое при пальпации или в ходе визуального осмотра. Диффузная разновидность заболевания подразумевает равномерное разрастание тканей. А смешанные случаи, в которых оба этих патологических процесса сочетаются, называют диффузно-узловым зобом.
При этом заболевании не прослеживается связь с опухолевыми, или неопластическими, или воспалительными процессами. Увеличение щитовидной железы при диффузно-узловом зобе не является онкологической патологией. Это — следствие других, самостоятельных патологических состояний или изменений.
Диффузно-узловой зоб чаще диагностируют у женщин, нежели у мужчин. Согласно данным медицинской статистики, среди пациентов с этим заболеванием в 3 раза больше особ женского пола. Подавляющее большинство из них — средней возрастной категории.
Причины
Причины, по которым развивается диффузно-узловой зоб, точно не ясны. Наиболее вероятными предрасполагающими факторами принято считать возрастные изменения в организме, связанные с перестройкой эндокринной системы, и несбалансированное питание. Риск развития диффузно-узлового зоба возрастает при частых и хронических стрессах, сниженном иммунитете, неблагоприятных условиях окружающей среды.
Заболевание нередко развивается на фоне:
Медицинская практика свидетельствует и о том, что признаки узлового процесса в тканях щитовидной железы часто встречаются у пациентов пожилого возраста. Это наводит на мысль о том, что развитие диффузно-узлового зоба может быть связано с естественным механизмом старения.
Симптомы
Диагностика диффузно-узлового зоба может быть осложнена тем, что болезнь проявляет себя по-разному. В большинстве случаев изменения в организме сопровождаются или являются следствием повышения синтеза гормонов щитовидной железы. Но это условие при диффузно-узловом зобе не всегда соблюдается. В ряде случаев гормоны щитовидки, напротив, снижаются или находятся в пределах нормы.
На ранней стадии течение болезни часто имеет скрытую форму. Даже при тщательной диагностике распознать ее удается далеко не всегда. По мере увеличения диффузно-узлового зоба симптомы заболевания становятся более яркими и заметными.
Диффузно-узловой зоб 1 степени может проявляться сильными болями в области гортани, не связанными с простудными или инфекционными заболеваниями. Пациент ощущает постоянный дискомфорт во время сглатывания пищи или напитков, а при попытке наклона головы — неприятное сдавление. Часто при диффузно-узловом зобе наблюдаются головокружения.
В дальнейшем симптомы усугубляются. Проявления диффузно-узлового зоба 2-й степени все больше напоминают симптомы тиреотоксикоза, который возникает при повышении выработки гормонов щитовидной железы. Характерными признаками болезни на этой стадии считаются боли в области груди и за грудиной, артериальная гипотензия, одышка, которая беспокоит даже после легкой физической нагрузки.
Диффузно-узловой зоб 2 степени может проявляться:
Возможны жалобы на дерматологические проблемы — к примеру, пациентов при диффузно-узловом зобе часто беспокоит сухость и шелушение кожи. Для пациентов пожилого возраста характерны нарушения когнитивных функций — в частности, забывчивость и ухудшения памяти. Может наблюдаться при диффузно-узловом зобе снижение температуры тела. У мужчин нередки случаи ослабления эректильной функции и проблемы с потенцией, у женщин — нарушения менструального цикла, бесплодие, а во время беременности — выкидыш.
Диффузно-узловой зоб — заболевание, которое может поражать не только взрослого человека, но и ребенка в раннем возрасте. Опасность патологического разрастания тканей в сочетании с узловыми новообразованиями щитовидной железы в том, что оно может негативно повлиять на умственное и физическое развитие молодого организма. При этом процесс устранения патологии с учетом ее анатомического расположения весьма сложен. Нередко при диффузно-узловом зобе из-за избытка тиреоидного гормона развивается Базедов синдром. Он оказывает на организм токсическое воздействие, что проявляется нервозностью, беспокойством, постоянным чувством голода. Для этой болезни также характерна сухость кожных покровов, тремор (неконтролируемое дрожание) нижних и верхних конечностей, выпячивание глаз.
При крупном диффузно-узловом зобе симптомы также имеют свою специфику. Образование в области щитовидной железы приводит к компрессии близлежащих тканей и структур, затрудняет глотание и движения головы. Болезнь может приводить к афонии — утрате голоса, параличу возвратного нерва гортани. Увеличению щитовидной железы сопутствуют диссомния, потливость, резкое и беспричинное снижение веса. Если возникают боли, это говорит о том, что диффузно-узловой зоб давит на пищевод и трахею. Паралич голосовых связок и сращение тканей наблюдаются при озлокачествлении патологического процесса.
Стадии и виды заболевания
Всемирная организация здравоохранения делит развитие диффузно-узлового зоба на несколько форм:
Они определяются степенью выраженности симптомов. При нулевой форме диффузно-узлового зоба клинические проявления отсутствуют. Первичную форму заболевания можно диагностировать после пальпации. Вторичный диффузно-узловой зоб — это когда опухоль заметна визуально.
Применяется классификация и по виду узловых образований. С этой точки зрения выделяют кистовые образования и псевдоузлы. Количество их также разнится — от единичных или солитарных образований, до многоузловых, конгломератных.
Диагностика
Для диагностики диффузно-узлового зоба необходим первичный осмотр у врача-эндокринолога. Он позволяет выявить признаки заболевания посредством визуальной оценки и пальпации. При наличии подозрений на диффузно-узловой зоб врач назначает дополнительные исследования для уточнения диагноза:
Чтобы исключить вероятность развития онкологического заболевания, используется тонкоигольная аспирационная биопсия. Ее выполняют в том случае, если диаметр узлового образования достигает сантиметра и более. Также проводится сцинтиграфия — радиоизотопное сканирование, позволяющее изучить автономность и функциональной щитовидной железы. Компьютерная томография предоставляет врачу информацию о размере органа, его контурах и структуре, особенности регионарных лимфатических узлов. Рентгенография нужна для того, чтобы исключить попадание посторонних предметов в пищевод или область грудины.
Только после проведения лабораторных исследований эндокринолог подбирает пациенту медикаментозную терапию, позволяющую постепенно уменьшить проявления болезни.
Лечение
Если синдром диффузно-узлового нетоксического зоба протекает без осложнений, пациенту назначают гормональную терапию и препараты радиоактивного йода. В ряде случаев целесообразно оперативное лечение. Оно показано при развитии неоплазии, выраженного внешнего проявления зоба, затруднения глотания и дыхания, связанного с компрессионным синдромом.
Терапия направлена преимущественно на восстановление гормонпродуцирующей функции щитовидной железы. Лечение препаратами радиоактивного йода при диффузно-узловом зобе обычно демонстрирует неплохие результаты. Радикальное удаление органа посредством хирургического вмешательства, проведение последующей заместительной гормонотерапии показано только при отсутствии результата назначенного медикаментозного лечения.
Вероятность озлокачествления процесса при диффузно-узловом зобе невысока. Прогноз в целом благоприятен. Если изменения в структуре щитовидной железы были замечены на ранней стадии диффузно-узлового зоба и не носят тяжелого характера, главную роль уделяют консервативному лечению. Врач подбирает лекарственные препараты с соединениями йода, которые активно усваиваются организмом человека. В большинстве случаев этой меры достаточно для исчезновения негативной симптоматики диффузно-узлового зоба и постепенного уменьшения щитовидной железы вплоть до нормального размера.
Осложнения
Без своевременного и адекватного лечения диффузно-узловой зоб может привести к тяжелым последствиям. Поэтому врачи рекомендуют обратиться за профессиональной помощью сразу же, если вы обнаружили у себя 3 и более признака заболевания. Запущенная стадия диффузно-узлового зоба увеличивает риск озлокачествления процесса и развития рака щитовидной железы. Нередко она приводит к летальному исходу.
Возможны и другие осложнения при диффузно-узловом зобе. Удушье, проблемы с глотанием, сдавление нервных окончаний и нарушения обменных процессов могут негативно сказаться на состоянии многих внутренних органов и систем.
Профилактика
Так как точные причины, по которым развивается диффузно-узловой зоб щитовидной железы, пока не ясны, профилактические меры носят предупредительный характер.
Эндокринологи настоятельно рекомендуют обогащать свой рацион продуктами, богатыми йодом:
Полноценное питание особенно важно при ослабленном иммунитете, в детском и пожилом возрасте. Если у кого-либо из близких родственников был диагностирован диффузно-узловой зоб, рекомендуется регулярно посещать эндокринолога и контролировать уровень гормонов посредством сдачи анализов — не реже, чем раз в год. Снизить риск развития болезни также поможет полноценный сон и правильно организованный режим отдыха, активный образ жизни.
Диагностика и лечение диффузно-узлового зоба щитовидной железы в Москве
Опасность диффузно-узлового зоба в том, что на ранних стадиях он практически не проявляется внешне. Симптомы становятся явными только после изменения уровня тиреоидных гормонов и значительного увеличения щитовидной железы. Чем позже будет поставлен диагноз диффузно-узловой зоб, тем более радикальные методы терапии могут понадобиться.
«Альфа-Центр Здоровья» рекомендует проверить состояние щитовидной железы, а при необходимости — пройти лечение в современном медицинском центре. Для получения дополнительной информации или записи на прием свяжитесь с регистратурой.
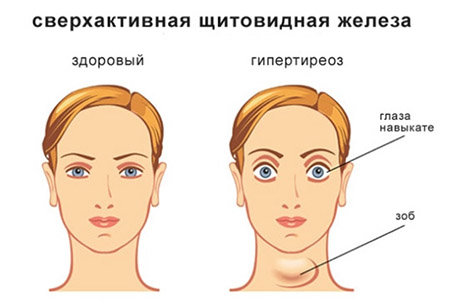
Гиперплазия щитовидной железы
Однако если не заниматься этим усиленно, то есть риск получить диагноз «опухоль», притом очень даже злокачественная.
Как распознать гиперплазию?

В том случае, если вы знаете, что подвержены подобным заболеваниям в силу генетики, или вы подвержены отдельным факторам риска, то следить нужно за следующими симптомами:
Почувствовав что-то такое, вам необходимо как можно быстрее записаться на приём к врачу. Даже если дело не в щитовидной железе и не в увеличении её размера, заболевание в любом случае связано с гормонами – а этим занимается эндокринолог. Когда получите к нему направление, тогда можно будет с чистой душой идти к нему и жаловаться на всё, что вас беспокоит.
Из-за чего развивается гиперплазия?
Увеличение щитовидной железы – это вполне естественный, хотя и болезненный процесс, который вызван определенными изменениями в состоянии организма. Проще говоря, просто так щитовидная железа увеличиваться не станет. К такому исходу может привести, например, нехватка йода в организме, или гормональный дисбаланс. Получая сообщения от организма, что какого-то гормона не хватает, железа начинает активно его вырабатывать, и увеличивается сама за счет активного деления клеток. Именно это гиперплазией и называется.
Что будет, если вовремя не заняться лечением?

Врачи выделяют 5 степеней развития гиперплазии:
Любой эндокринолог вам скажет, что, чем раньше началось лечение заболевания, тем скорее можно его завершить, и тем выше возможность того, что после заболевания вы и думать о нём забудете в том смысле, что не останется никаких побочных эффектов, и всё будет замечательно.
Поэтому, чтобы не тянуть кота за хвост, идите к врачу, как только заметили первые признаки увеличения щитовидной железы. Это и правда не очень красиво, но, помимо этого, может значить огромные проблемы для здоровья. Вам ведь они ни к чему, правда?
Статья не является медицинским советом и не может служить заменой консультации с врачом.
ГИПЕРПЛАЗИЯ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Именно под таким названием «гиперплазия щитовидной железы» эндокринологи с большим стажем ставят пациентам диагноз. В медицинской терминологии это понятие устарело, чаще пользуются термином «зоб». Пациенты, имеющие зоб, проживают на территории, где почва и грунтовые воды содержат мало солей йода.
Вследствие дефицита йода в организме развивается патологическая гипертрофия ЩЖ, сопровождающаяся функциональными расстройствами. Чаще всего это заболевание встречается в странах Восточного Средиземноморья: Израиле, Сирии и т.д.
Причины гиперплазии
Как появляется гиперплазия в организме, доподлинно неизвестно. Однако известно, что ряд причин способствуют развитию этого патологического процесса и, прежде всего, проблема секреции прогормонов и их превращения в гормоны. Важно запомнить, что гиперплазия – это не конкретный диагноз, а синдром, требующий уточнения этиологии, гистологии и т.д. Итак, факторы прогресса гиперплазии следующие:
Основная причина – дефицит йода в окружающей среде. Предполагалось, что йодированная соль решит проблему раз и навсегда, но все еще третья часть людей планеты страдают от нехватки йода в организме.
Классификация гиперплазии железы
Размеры щитовидной железы эндокринологами приводятся к 3-м степеням зоба:
Некоторые эндокринологи до сих пор пользуются старой системой классификации, где отмечается шесть степеней гиперплазии:
Формы гиперплазии
Структура увеличенной ЩЖ отличается следующими формами:
Этапы естественного течения йододефицытного зоба
Более опасной из всех форм считается узловая гиперплазия. Этот тип увеличения требует проведения тонкоигольной биопсии для исключения злокачественного новообразования. Увеличение щитовидки может захватывать всю железу или отдельные ее части, симметрично нарушая работу других желез. Так, при гиперплазии правой доли щитовидной железы обнаруживается нарушение работы правой молочной железы у женщин.
Симптомы гиперплазии
Проявление гиперплазии находится в зависимости от степени и типа нарушения деятельности железы. Некоторые нарушения не заставляют себя проявлять клинически, лишь деформация шеи может свидетельствовать о протекающей патологии. В начальных стадиях развития многие заболевания также протекают бессимптомно. Если они не лечатся своевременно, то железа увеличивается так, что возникают трудности с дыханием и глотанием.
Ярко выражена гиперплазия
Ярко выраженные симптомы обычно проявляются у пациенток пожилого возраста с несвоевременным лечением заболевания. Вот они:
При узловой гиперплазии щитовидной железы проявляется еще ряд симптомов: бессонница, нарушения веса тела, гипертензия, аритмия, рост паники, раздражительность, депрессии.
Определять гиперплазию щитовидной железы у детей нужно с учетом особенностей скорости роста ребенка, его возраста, взаимоотношения со сверстниками, динамика успеваемости в школе.
Уровень тиреотропина, нормальный для этого возраста, но высокий для взрослого человека, может послужить непониманиями в отношениях «отцов» и «детей».
Гипотиреоз у взрослого не означает аналогичный синдром у ребенка. В любом случае потребуется консультация эндокринолога.
Лечение гиперплазии
Назначение схемы лечения подбирается после детальной диагностики и выяснения причины заболевания. Что отличает гиперплазию щитовидной железы от других заболеваний? Прежде всего, лечение консервативными способами, без применения оперативного вмешательства. При небольших или средних увеличениях щитовидки назначают прием гормональных препаратов в форме таблеток.
Лечение гормонами при гипертрофии железы компенсирует недостаток гормонов в организме. Если удается восстановить нормальную естественную выработку гормонов щитовидки, то рост железы прекращается и постепенно объем железы приходит в норму. При невозможности достижения желаемого эффекта заместительной терапией проводят удаление щитовидки оперативным способом.
Оперативно удаляют щитовидку также в случае значительного увеличения, когда она начинает сдавливать трахею и пищевод и вызывает затруднения в дыхании и глотании. Если рентгеновские снимки и компьютерная томография отдела шеи показывают такое сдавливание органов, сомнений в оперативном вмешательстве не остается.
Следующая причина оперативного удаления щитовидки – злокачественные новообразования. Одно из двадцати новообразований щитовидки – злокачественное.
Хотя показаний к операции при косметическом дефекте нет, некоторые пациенты все же требуют тиреоидэктомии для устранения видимого эффекта гиперплазии.
Аденоматозная гиперплазия щитовидки
Иногда в качестве лечения применяется изотоп радиоактивного йода, позволяющий отслеживать ростовые процессы в щитовидке. Такой способ позволяет уменьшить объем железы. Обязательным условием после введения радиоактивного йода является прием синтетических лекарственных средств с содержанием тиреоидных гормонов.
Когда размер железы удается снизить без применения гормональной терапии и, тем более, оперативного вмешательства, ограничиваются коррекцией диеты с включением морепродуктов, йодсодержащих продуктов питания.
Отметим, что схема лечения при гиперплазии правой доли щитовидной железы не отличается увеличения во всей железе или другой доле.
Прогноз при синдроме гиперплазии
Хотя синдром гиперплазии является нарушением работы щитовидки доброкачественного типа, гормональный дефицит тироксина может стать причиной сердечной недостаточности и стать, хоть и косвенной, но причиной летального исхода пациента.
Прогноз формируется в зависимости от причины, ставшей следствием гипертрофированного состояния железы. Если это заболевание выявилось на ранней стадии и лечение назначено своевременно, уже через несколько месяцев удается наблюдать снижение объема железы. Прогноз устанавливается в начале лечения как благоприятный.
Узловая форма щитовидной железы не дает 100%-й гарантии снижения объема, ведь более половины пациентов вынуждены прибегать к оперативному удалению щитовидки. Но третья часть пациентов побеждает синдром консервативным лечением.
Единственный неблагоприятный прогноз ставится при раке щитовидной, когда неграмотная диагностика и промедление лечения «аукается» угрозой жизни пациенту, поэтому важно в процессе диагностике отличить доброкачественную гиперплазию щитовидной железы от злокачественной.
Гиперплазия щитовидной железы
Общие сведения
Щитовидная железа — это непарный орган эндокринной системы, расположенный на передней поверхности шеи. Железа состоит из двух долей и перешейка. Правая доля несколько крупнее левой и имеет обильное кровоснабжение, поэтому при патологических состояниях больше увеличивается в размерах. Железа состоит из фолликулов, продуцирующих гормоны, и соединительнотканной стромы. Имеет оболочку из соединительной ткани (капсулу). Это йодосодержащий орган, один грамм которого содержит 600 мкг этого микроэлемента. Основная функция железы — продукция йодированных и нейодированных гормонов. Йод щитовидной железы участвует в синтезе йодированных гормонов — тироксин (Т4) и трийодтиронин (Т3). К нейодированным относятся кальцитонин и соматостатин.
Необходимыми и обязательными компонентами для синтеза йодированных гормонов являются: йод и тирозин (аминокислота), которые поступают с пищевыми продуктами. Следовательно, адекватное поступление их в организм — важное условие для физиологического синтеза тиреоидных гормонов. Функция железы контролируется гипофизом. При недостатке йодсодержащих гормонов в крови (вследствие нехватки йода в рационе) гипофизом синтезируется тиреотропный гормон, который «заставляет» железу активно продуцировать гормоны, а возможно это за счет увеличения количества и размеров фолликулов (тироцитов) — структурных единиц органа, ответственных за синтез йодсодержащих гормонов.
Гиперплазия щитовидной железы — это патология щитовидной железы, собственно, симптом, означающий увеличение ее размеров, которое встречается при различных заболеваниях этого органа. Большинство заболеваний объединяется одним названием — зоб, под которым понимают увеличение щитовидной железы не злокачественного и не воспалительного характера. Увеличение железы при зобе бывает диффузным, когда равномерно увеличивается весь орган и очаговым, если в процесс вовлекаются только отдельные участки (из них могут в последствии образовываться узлы). Диффузное увеличение размеров щитовидной железы наблюдается при: диффузно-токсическом зобе, тиреоидите Риделя, тиреоидите де Кервена, диффузном эндемическом зобе, аутоиммунном тиреоидите и даже при гормонально-активных опухолях других органов.
Понятие «узловой зоб» — собирательное и применяется для очаговых поражений железы. Очаговая гиперплазия отмечается при узловом зобе, токсической аденоме, раке, узловом коллоидном зобе, хроническом тиреоидите, кисте, дермоиде, метастазах рака. У молодых пациентов на фоне йодного дефицита чаще встречается диффузное увеличение железы, в старшем возрасте — узловые образования.
Если наряду с диффузным увеличением железы в ней определяются и узлы, такой зоб называют смешанным. С изменением величины и формы железы изменяется ее функция, а это оказывает влияние на весь организм. Уточнить какая именно это патология можно только при УЗИ осмотре и исследовании функции железы, которая может быть нормальной, повышенной или пониженной. В связи с этим различают нетоксический диффузный зоб (код по мкб-10 E04.0), нетоксический одноузловой зоб (E04.1) и токсический — тиреотоксикоз с диффузным зобом (код E05.0).
Патогенез
Главным фактором развития диффузного зоба (нетоксического) является недостаток йода в организме. Это запускает каскад патологических реакций — снижение йода в самой железе, снижение уровня гормонов, повышение уровня ТТГ и активное стимулирующее его влияние на железу. На фоне гиперстимуляции развивается гипертрофия клеток. На первых этапах нормальная секреция гормонов достигается в результате перестройки ее функции — чтобы захватить большее количество йода, железа увеличивается в размерах и происходит это за счет увеличения количества (гиперплазии) клеток и увеличения их объема (гипертрофии). Таким образом, механизм развития всех йод дефицитных заболеваний железы связан со стимуляцией ее клеток (тироцитов), которые растут быстрее, чем другие клетки организма.
Происходит увеличение железы — диффузная гиперплазия щитовидной железы или диффузный эндемический зоб. Таким образом, диффузная гиперплазия рассматривается как компенсаторная реакция, которая направлена на поддержание концентрации гормонов на постоянном уровне в условиях недостатка йода. Компенсаторным механизмам удается нормализовать синтез гормонов и достичь эутиреоидного состояния. Данная форма увеличения железы отмечается чаще в молодом возрасте.
При ней гиперплазия охватывает всю железу равномерно. Поверхность органа гладкая, консистенция мягко-эластическая. Чаще процесс более выражен в правой доле. Увеличенная щитовидная железа 1 степени не определяется визуально, но при выполнении глотательных движений прощупывается перешеек. Особенностью гиперплазии этой степени является ее бессимптомное развитие и прогрессирование. Если заболевание не распознано вовремя и дефицит йода не восполняется, функциональная активность железы снижается (уменьшается уровень гормонов), скорость метаболизма в организме замедляется и развивается гипотиреоз.
Диффузный эндемический зоб — это предрасполагающий фактор для развития многих заболеваний железы (узловых и даже рака). Если говорить об эутиреоидном зобе, то узловая гиперплазия щитовидной железы — это следующая стадия процесса, ассоциированного с йодным дефицитом. Таким образом, патогенез узлового зоба является стадийным. Что это такое узловая форма? В измененной железе активно разрастающиеся группы клеток (фолликулов) образуют участки или «узлы», которые отличаются по строению от окружающей ткани. Узел редко бывает один, чаще образуется несколько образований, имеющих твердо-эластическую консистенцию.
Узлы всегда имеют собственную капсулу и могут быть расположены глубоко в паренхиме органа, поэтому трудно прощупываются. Большинство узлов являются доброкачественными. В некоторых случаях образование узлов может происходить и без предшествующего диффузного увеличения.
Развитие автономии при узловом зобе тоже происходит последовательно — диффузный нетоксический зоб переходит в узловой нетоксический, затем возникает функциональная автономия железы, которая является основой развития узлового токсического зоба. Сформированные узлы начинают автономно захватывать йод и продуцировать гормоны независимо от воздействия тиреотропного гормона гипофиза. Полная автономия узлов в конечном счете проявляется токсическим зобом. Функция автономных тиреоцитов снижает уровень ТТГ и повышает уровень Т3 и Т4, что в клинике проявляется явными симптомами тиреотоксикоза. Поскольку формирование функциональной автономии растянуто во времени, йод индуцированный тиреотоксикоз развивается после 50 лет.
Смешанная форма зоба рассматривается как промежуточная стадия, при которой наряду с диффузной гиперплазией определяют и отдельные узлы. Бывают случаи, когда в одной доле обнаруживают диффузную гиперплазию, а в другой — узлы.
Классификация
Классификация 1994 г по степени увеличения железы:
По форме эндемический и спорадический зоб делятся:
По функциональному состоянию:
Тиреотоксикоз и гипотиреоз по тяжести могут быть легкой, средней и тяжелой степени.
Причины
Выделяют целый ряд причин развития патологии щитовидной железы:
На первом месте стоит длительно существующий йододефицит. В 90% случаев заболеваний этого органа в той или иной степени обусловлены именно дефицитом йода, который вынуждает щитовидную железу увеличиваться в размерах. Большинство заболеваний можно предотвратить нормализацией его потребления. Данное состояние характерно для эндемического зоба, который развивается у лиц, проживающих в регионах эндемичных по зобу. В зависимости от распространенности зоба различают спорадический и эндемический. Он считается эндемическим, если в регионе частота зоба составляет более 5%.
Питание со сниженным содержанием витамина А (содержится в печени, яйцах, печени трески, сыра, сливочном масле, твороге, цельном молоке, икре рыб) нарушает структуру тиреоглобулина и в конечном счете образование гормонов. Плохое питание и белковое голодание увеличивают риск зоба особенно у детей и беременных женщин.
Йоддефицитные заболевания могут быть следствием дисбаланса связанных с йодом макро- и микроэлементов. Селен — составная часть фермента, отвечающего за преобразование Т4 в Т3 в органах. Его дефицит влечет недостаток данного фермента и незавершенность процесса обмена йода. Если взять цинк, то он влияет на секрецию тироидстимулирующего гормона. У части больных одновременно выявляется дефицит меди или нарушение соотношения цинк-медь. Исследованием минералограмм (по волосу) доказана связь между активностью функции железы и содержанием хрома. Бром, медь, железо, кобальт участвуют в преобразовании фенилаланина в тирозин. В тоже время, другие микро- и макроэлементы молибден, кальций, фтор, фосфора, калий и свинец нарушают преобразование Т4 вТ3.
Что касается наследственной предрасположенности, то генетические дефекты синтеза гормонов реализовываются только при наличии внешнего фактора — дефицита йода. Легкий или умеренный йодный дефицит может не привести к развитию зоба даже при генетической предрасположенности, так как дефицит будет компенсироваться эффективной функцией всех систем, участвующих в синтезе гормонов. При тяжелом дефиците йода даже активизация компенсаторных процессов не может предотвратить увеличение щитовидной железы даже у лиц, не имеющих предрасположенности.
Гойтрогены или струмогены — это соединения, попадающие в организм с пищей и нарушающие различными механизмами нормальное функционирование железы. К ним относятся вещества гойтрины, флавоноиды (ресвератрол, катехины зеленого чая), глютен, изотиоцианаты крестоцветных (брокколи, горчица, цветная капуста, брюссельская, репа), соевые изофлавоны. Способы обработки соевых бобов (варка на пару, ферментация) уменьшают гойтрогенную активность изофлавоноидов, а йод и селен уменьшают негативное действие гойтрогенов.
Симптомы
Клиническая картина зависит от степени увеличения щитовидной железы и состояния ее функции. Зоб (диффузный или узловой) небольших размеров не беспокоит пациента. Большинство больных, у которых выявлена гиперплазия щитовидной железы 1 степени при легком и умеренном йододефиците в среде находятся в эутиреоидном состоянии — функция не нарушена и жалоб нет. Их состояние не требует лечения, а только динамического наблюдения. При тяжелой йодной недостаточности зоб достигает гигантских размеров и появляются жалобы на чувство сдавления шеи, затруднение дыхания (особенно лежа) и глотания. В дальнейшем симптомы могут варьировать в зависимости от изменения функции железы.
Диффузный и узловой токсический зоб
Они протекают с повышенным образованием гормонов и проявляются разнообразными симптомами со стороны многих органов и систем. У больных появляются повышенная возбудимость, плохой сон, нервозность, тахикардия, боли в сердце, поносы или частый кашицеобразный стул, потеря веса при нормальном аппетите. Все это свидетельствует о повышении метаболизма в организме под влиянием повышенного количества гормонов. Противоположные жалобы будут отмечаться при гипотиреозе.
Гипотиреоз
Это состояние вызывается длительным недостатком гормонов железы или снижением их эффекта в тканях. У таких больных появляется слабость, быстрая утомляемость, потливость, нарушения сна, отечность, прибавка веса, головные боли. Важное проявление гипотиреоза — депрессивное состояние. Больных беспокоит рассеянность внимания, беспокойство и ощущение грусти. Это объясняется тем, что мозговая ткань чувствительна к недостатку гормонов, поэтому даже небольшое снижение Т4 отражается функциях мозга — ухудшается память и внимание.
Анализы и диагностика
При беседе с больным выясняют место проживания (выявляют эндемический и спорадический зоб) и сферу его трудовой деятельности для уточнения вредного воздействия на организм. Простой метод выявления патологии — это осмотр шеи и пальпация щитовидной железы. Осмотр выявляет наличие зоба и его величину (степень увеличения). По изменению плотности ткани можно заподозрить наличие узловых образований и определить их размер. Однако, узловой зоб сложно выявить физикально — пальпацией определяются узлы только у 48% больных.
Для подтверждения увеличения железы и наличия узловых образований проводится ультразвуковое исследование органа. УЗИ дает возможность:
Безусловными преимуществами данного исследования являются: неинвазивный характер, возможность неоднократного повторения и отсутствие лучевой нагрузки. Для скрининга узлового зоба используют УЗИ в динамике. При диффузном зобе отслеживают эффективность лечения по уменьшению размеров железы. Объем здоровой железы у взрослого составляет 15,3 см3 (по методу Brun). Основным в диагностике данного заболевания является определение уровня гормонов.
Гормоны щитовидной железы, норма и патология
Исследование гормонов (Т3, Т4, ТТГ) позволяет установить функцию железы и сделать заключение о наличии эутиреоидного состояния — функция не нарушена, гипотиреоидного — функция снижена и гипертиреоидного — функция повышена. Также заподозрить состояния, не связанные с патологией щитовидной железы. Регуляция синтеза гормонов железой осуществляется через гипоталамо-гипофизарную систему. В гипоталамусе секретируется гормон тиреолиберин, который стимулирует выработку гипофизом тиреотропного гормона, непосредственно влияющего на выработку гормонов железой. То есть, тиреотропный гормон (ТТГ) — главный стимулятор биосинтеза и секреции гормонов Т3 и Т4. Эти гормоны присутствуют в крови в свободной и в связанной форме, но гормональную активность и диагностическую ценность имеют только свободные Т3 и Т4, а связанные с белками крови тиреоидные гормоны инертны.
Норма общего Т3 для взрослых до 60 лет составляет 1,4-2,80 нмоль/л, старше 60 лет — 1,25-2,55 нмоль/л, свободного Т3 3,4-8,0 пмоль/л. Уровень общего Т4 для взрослых до 60лет составляет 64-150 нмоль/л, а свободного — 10-26 пмоль/л.
Свободный Т3 — это продукт превращения Т4 в печени. Анализ свободной фракции выявляет этапы развития гипотиреоза и позволяет назначить адекватное лечение (высокий его уровень является показанием к постоянному приему L-тироксина или других препаратов тироксина).
При гипотиреозе вследствие усиления превращения тироксина (Т4) в трийодтиронин (Т3) концентрация свободного Т4 уменьшается, а свободного Т3 может поддерживаться длительное время в норме, вплоть до тяжелого гипотиреоза. При диффузном токсическом зобе свободный Т3 может повышаться на фоне нормального Т4 (это Т3-токсикоз). Считается, что низкий уровеньТ3 при норме Т4 не подтверждает диагноз гипотиреоза, поскольку такие показатели бывают при голодании или тяжелых нетиреоидных заболеваниях. Также при диагностике патологии железы стоит учитывать, что высокие дозы салицилатов, НПВС, фуросемида повышают уровень Т3 и Т4.
Нормальный уровень ТТГ для взрослых составляет 0,4–4,0 мМЕ/л. Определение этого гормона более информативно, чем уровня гормонов Т3 и Т4. Позволяет судить о функциональном состоянии железы и ее взаимосвязи гипоталамусом и гипофизом. При нормальных показателях ТТГ и свободного Т4 делается заключение, что функция железы не нарушена.
При повышенном содержании Т3 и Т4 угнетается продукция ТТГ аденогипофизом и наоборот. Поэтому, если уровень тиреотропного гормона увеличивается или уменьшается, это расценивается как патология. ТТГ стимулирует не только выработку основных йодсодержащих гормонов, но и увеличение фолликулов. При увеличении ТТГ происходит увеличение размеров железы (диффузный зоб).
Бывают случаи, когда ТТГ повышен или понижен, а Т3 и Т4 в пределах нормы, тогда ставится диагноз «субклинический гипотиреоз» (в первом случае) или «субклинический гипертиреоз» (во втором). При подозрении на тиреотоксикоз нужно обязательно исследовать все три гормона – ТТГ, свободные Т4 и Т3.
Если снижен уровень ТТГ, но определяются нормальные концентрации Т4 и Т3, это субклинический тиреотоксикоз. Манифестный тиреотоксикоз характеризуется снижением ТТГ при повышенном уровне Т4 и Т3. Иногда отмечается изолированная форма тиреотоксикоза, при котором повышается только уровень Т3. Если концентрация ТТГ снижена, а повышен Т3 — это Т3-индуцированный гипертиреоз.
При гипотиреозе нет необходимости исследовать уровень Т3 — основными показателями являются ТТГ и Т4. При гипотиреозе уровень ТТГ больше 10 мМЕ/л (иногда может достигать 1000 мМЕ/л). Если ТТГ в переделах 4-10 мМЕ/л при нормальном Т4, то ставится диагноз «субклинический гипотиреоз», а при сниженном Т4 — явный гипотиреоз. При повышении ТТГ и Т4 и признаках гипертиреоза можно заподозрить ТТГ- секретирующую аденому гипофиза или резистентность гипофиза к тиреоидным гормонам.
Сложная ситуация складывается, если ТТГ находится в пределах нормы. Если при этом Т4 снижен и есть признаки гипотиреоза, этот говорит о центральном гипотиреозе. Также нужно проанализировать Т3. Если этот гормон снижен, то это нетиреоидная патология. Если Т3 повышен, это говорит о недостатке йода в организме.
Резюмируя, можно сказать, что уровень ТТГ повышается при:
Уровень ТТГ может снижаться при:
В диагностике аутоиммунных заболеваний имеет значение определения антител к тиреопероксидазе (ТПО) и антител к ТТГ. Диагностическое значение имеет только высокий титр атТПО (больше 250 МЕ/мл). Их исследование назначается только при первичном установлении диагноза аутоимунного заболевания, а не для оценки эффективности лечения и тяжести течения. АтТПО выявляют у 95% пациентов с аутоиммунным тиреоидином и у 85% с болезнью Грейвса. Высокие титры атТПО говорят о процессе иммуногенного разрушения железы, снижении ее гормонпродуцирующей функции и развитии гипотиреоза.
Лечение
При наличии увеличения щитовидной железы прежде всего исключается аутоиммунный тиреоидит и назначается консервативная терапия.
Диффузный нетоксический зоб
Возможны следующие варианты лечения:
Учитывая то, что наиболее частой причиной диффузного нетоксического зоба является йододефицит, лечение начинают с препаратов йода. Данная форма зоба хорошо поддается лечению одними препаратами йода. Лечение должно быть длительным, а использование препаратов йода выгодно с фармакоэкономической точки зрения.

Дети принимают Йодомарин 100 мкг/сут, а взрослые — 200 мкг/сут. Возможен также прием таблеток Микройодида. Препараты назначаются курсом не менее полугода. Если за это время происходит значительное уменьшение размеров железы, нужно продолжить прием препаратов в профилактической дозе (детям 50 мкг, а взрослым 100 мкг в день) чтобы не допустить рецидив зоба.
Если при динамическом наблюдении нет уменьшения объема железы, назначаются препараты левотироксина натрия (L-тироксин, Эутирокс).
Цель применения левотироксина при диффузном эутиреоидном зобе — удерживать ТТГ в пределах нормы. Обычно это происходит при дозе 100-150 мкг. Из недостатков такой терапии можно отметить необходимость подбора дозы и проведение частых гормональных исследований для этого, имеется риск медикаментозного тиреотоксикоза при неправильно подобранной дозе. После отмены препарата имеется вероятность рецидива зоба.
Комбинированная терапия включает 200 мкг йода и 100 мкг левотироксина натрия. Лечение проводят до нормализации размеров железы. УЗИ контроль проводят каждые полгода. После нормализации размеров больных переводят на переходят на длительный прием Йодомарина 100-200 мкг в день, что является физиологической нормой йода. Такая доза не опасна для больных с гипертрофической формой аутоиммунного тиреоидита.
Основное преимущество комбинированного лечения — быстрое уменьшение размеров за счет L-тироксина и отсутствие синдрома отмены, поскольку в схему включен йод (он предотвращает снижение содержания йода в самой железе, которое возникает при монотерапии L-тироксином). Возможно последовательное назначение: L-тироксина, а затем препарат йода.
Фармацевтической промышленностью выпускаются комбинированные препараты, содержащие 100 мкг левотироксина натрия и 100 мкг калия йодида — препарат Йодтирокс (Merck KGaA Германия). Такое лечение имеет преимущества в том, что больному нужно принимать только одну комбинированную таблетку.
Диффузный токсический зоб
Проблемой медикаментозного лечения токсического зоба является риск рецидивов после прекращения лечения. Рецидив тиреотоксикоза проявляется повышением уровня Т3 или снижением ТТГ. Наличие большого зоба и преимущественная секреция Т3 свидетельствуют о плохом прогнозе заболевания.
В лечении данной формы заболевания применяют:
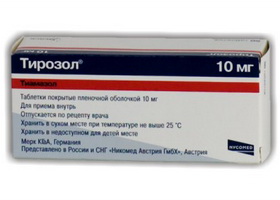
Лечение Тирозолом начинают с 20-40 мг/в сутки. При достижении эутиреоидного состояния дозу уменьшают и больной принимает не более 5-10 мг. Всю суточную дозу принимают принимать один раз, поскольку препарат кумулирует в клетках железы. Продолжительность его действия 24 часа. Для успешного лечения курс терапии должен быть 12-18 месяцев для достижения длительной ремиссии. Если у пациента сохраняется эутиреоидное состояние полгода после отмены этих препаратов, то можно предполагать, что ремиссия и дальше будет продолжаться.
Гипотиреоз
При данном состоянии единственным лечением является заместительная терапия препаратами левотироксина.
Доктора
Кузнецова Елена Юрьевна
Каськова Анна Викторовна
Манцагова Светлана Александровна
Лекарства
Процедуры и операции
Применение радиоактивного йода
Радиойодтерапия — наиболее рекомендуемый метод лечения в странах Западной Европы. Применяется у больных любого возраста. Противопоказанием является беременность, кормление грудью и зоб больших размеров, для лечения которого требуется многократное введение изотопа за несколько месяцев или лет.
Радиоактивный йод принимают в растворе или капсулах в виде натриевой соли 131I. Он быстро поступает в железу и β-излучением вызывает деструкцию тиреоцитов. Большие дозы чаще всего приводят к гипотиреозу, а применение малых доз может быть неэффективно и клиника тиреотоксикоза у больного сохранится. Однократная доза, которая полностью разрушает железу, излечивает 90% больных.
Рецидив заболевания встречается у 3-5% пациентов — им проводится повторный курс радиойодтерапии. Из-за дефицита радиоактивного йода и нехватки медицинских учреждений, которые проводят данное лечение, в России редко используют этот метод. Также имеют значение субъективные причины — настороженное отношение пациентов и врачей к этому лечению.
Хирургическое лечение
Данный метод лечения показан при:
В последнее время оспаривается необходимость удаления узлового зоба вне зависимости от его размеров. Доброкачественный узел не перерождается, а растущий не является показанием к операции. Такие больные должны наблюдаться у эндокринолога, получать тиреосупресивные препараты, тироксин и йодид калия. В случае отсутствия эффекта должна проводиться склерозирующая терапия узла этанолом. Необоснованная хирургическая активность ведет к росту постоперационных осложнений (гипотиреоз, паралич гортани, гипопаратиреоз), которые значительно превышают по тяжести основное заболевание.
Методика хирургического вмешательства при тиреотоксическом зобе хорошо разработана. Чаще всего выполняется субтотальная резекция железы по О.В. Николаеву. При этом удаляется основная масса ткани и оставляется часть (3-5 г) боковых долей. Наиболее сложная задача — определение этого объема ткани. Если ткани оставить больше 4-6 г, после операции сохраняются симптомы тиреотоксикоза (называют «ложный рецидив»). Большой объем ткани продолжает избыточно секретировать тиреоидные гормоны. Максимально субтотальная резекция с оставляемой тканью не более 3 г, требует высокой квалификации хирурга. Оперативное лечение может иметь осложнения в виде пареза возвратного нерва или удаления паращитовидных желез. Перед оперативным лечением у больного достигают эутиреоидного состояния (тиреостатики, β-адреноблокаторы, раствор йода 10-14 дней до операции).
У детей
В эндемичных по зобу регионах все большее количество детей (среди них преобладают подростки) имеют увеличенную щитовидную железу. Стали чаще встречаться: узловой зоб и аутоиммунный тиреоидит. Причины этого — ликвидация общей системы йодной профилактики, недостаточное употребление продуктов, содержащих полноценный белок и йод (молоко, морская рыба, мясо), ухудшение экологической обстановки. Влияние этих факторов оказывается столь значительным, что компенсаторное увеличение размеров железы не может нормализовать ее функцию.
В тех случаях, когда помимо йодного дефицита играют роль и другие струмогенные факторы, препаратами йода не удается восстановить функцию и размеры. Поэтому, если через 6 месяцев лечения не происходит уменьшение размеров (или нет тенденции к уменьшению) или железа даже увеличивается, то приступают к лечению тироксином, который дает быстрый эффект. У части детей с небольшими размерами железы нормализация происходит в течение полугода. При зобе больших размеров или длительно существующем необходимо длительное лечение. Если результаты лечения препаратами тироксина неудовлетворительные, нужно проверить адекватность дозы назначаемого препарата. При достижении нормальных размеров ЩЖ ребенок, проживающий в йоддефицитном регионе, нуждается в профилактическом приеме йодсодержащих препаратов.
У детей помимо увеличения железы (эндемического зоба) могут постепенно нарастать явления субклинического гипотиреоза. Такие дети отстают от физического и полового развития, плохо успевают в учебе, они тяжелее болеют, имеют хронические заболевания. В йоддефицитных регионах отмечается высокая распространенность врожденного гипотиреоза у детей. Дети с врожденным гипотиреозом погибают в раннем возрасте. В случае транзиторного гипотиреоза (проходит через несколько месяцев после рождения) всегда повреждается кора головного мозга. Хотя функция железы восстанавливается, но нарушения интеллектуального развития у ребенка остаются.
Также может формироваться аутоиммунный тиреоидит, который на начальных этапах проявляется также, как и эндемический зоб — равномерно увеличивается щитовидная железа при эутиреоидном состоянии. При лечении АИТ применяется только тироксин, поскольку йодистые препараты неэффективны и даже могут усиливать аутоагрессию к железе.
При беременности
Правильное функционирование железы во время беременности важно для самой женщины и для развивающегося плода. Особо важно это в первом триместре, поскольку плод в этот период получает гормоны от матери. У беременных в виду большей потребности в йоде и активности эстрогенов, чаще отмечается нарушение функции щитовидной железы, происходит увеличение ее размеров или имевшихся узлов. Бывает так, что во время беременности железа увеличивается в размерах в 2 раза или увеличивается количество узлов.
Увеличение размера или количества узлов связано с повышенной потребностью в йоде (250 мкг в день вместо 150 мкг). В связи с этим всем беременным, вне зависимости от патологии железы, рекомендуется прием йода не менее 150 мкг. Эта доза позволяет исключить увеличение ЩЖ и узлового зоба и предупредить йододефицитную патологию у плода. Допустим прием 200 мкг/день йодида калия. Оценку эффективности терапии узлового зоба делают каждые 3 месяца — осмотр эндокринолога, УЗИ, определение уровня ТТГ — основной маркер функции ЩЖ.
При патологии ЩЖ у беременной наблюдается увеличение осложнений в ходе беременности. Особенно часто осложнения встречаются при гипотиреоидном состоянии (угроза прерывания беременности, гестоз, фетоплацентарная недостаточность). Хроническая фетоплацентарная недостаточность сопровождается гипоксией и задержкой развития плода.
Все беременные должны сдавать анализ на определение уровня ТТГ как можно раньше. Даже при небольшом повышении уровня ТТГ обязательно назначается терапия препаратами левотироксина. Обязательным является назначение этих препаратов беременным даже с субклиническим гипотиреозом. Лечение L-тироксином рекомендуют при уровне ТТГ 2,5 мМЕд/л, если беременность I-II триместра или же 2,5-3,0 мМЕд/л в III триместре. Необходимо достичь уровня ТТГ 0,5-1,5 мМЕд/л.
Основная причина тиреотоксикоза у беременных — диффузный токсический зоб. Беременность наступает после лечения тиреотоксикоза или во время лечения. Беременность при лечении Тирозином нежелательна, поэтому молодые женщины с тиреотоксикозом во время лечения должны применять противозачаточные средства.