длп диагноз что это
Дислипидемия — это патологическое состояние, которое проявляется нарушением содержания триглицеридов и липопротеинов в крови. Клинические проявления начальных форм отсутствуют. При тяжелых расстройствах липидного обмена на коже появляются ксантомы и ксантелазмы, развивается атеросклероз и его осложнения (трофические нарушения, инсульты, инфаркты). Золотым стандартом диагностики является определение липидного профиля крови. Дополнительно назначают анализы (печеночные пробы, уровень глюкозы крови), инструментальные исследования (ЭКГ, ЭхоКГ, коронарографию). Лечение включает специальную липидонормализующую диету, гиполипидемические препараты.
МКБ-10
Общие сведения
Научный термин «дислипидемия» образован латинской приставкой «dys» (указывает на расстройство, аномалию), корнями «lip» (жир) и «aemia» (содержание в крови). Синонимичные термины — гиперлипидемия и гиперлипопротеинемия. По разным данным, дислипидемия встречается у 40-60% взрослого населения. Для пациентов после 60 лет распространенность синдрома составляет около 80%. Среди людей до 50 лет дислипидемия чаще поражает мужчин, а в группе после 50 лет (с наступлением климакса у женщин) соотношение составляет 1:1.
Причины дислипидемии
Гиперлипидемия относится к группе полиэтиологических состояний с множественными механизмами развития. Не существует основной причины, приводящей к ее появлению — ученые установили, что формирование нарушений липидного метаболизма происходит при сочетании экзогенных и эндогенных влияний. Основные этиологические факторы гиперлипидемии:
Факторы риска
Предпосылками к дислипидемии служит ряд контролируемых и неконтролируемый факторов риска. Развитие патологического состояния могут спровоцировать или ускорить:
Патогенез
Генетически обусловленные дислипидемии связаны с недостаточным количеством или аномальным строением рецепторов ЛПНП. Как следствие, атерогенные липопротеиды циркулируют в кровяном русле в повышенном количестве. Другой патогенетический механизм — нарушение ферментативных систем печени, влияющее на процесс преобразования жиров. При сахарном диабете возникает неферментное гликирование аполипопротеинов, что увеличивает время пребывания ЛПОНП и ЛПНП в крови.
Классификация
В зависимости от условий возникновения различают первичную (семейную) дислипидемию, которая развивается вследствие генетических патологий, и вторичную — обусловленную нарушениями питания или сопутствующими заболеваниями. В современной кардиологии используется классификация ВОЗ, которая предполагает разделение гиперлипидемий по фенотипам с учетом лабораторных показателей. Типы дислипидемий:
Симптомы дислепидемии
Дислипидемия, не сопровождающаяся сердечно-сосудистыми заболеваниями, протекает бессимптомно. При высоком уровне липопротеидов наблюдается их отложение в тканях с появлением характерных кожных элементов. На веках возникают ксантелазмы — плотные желтоватые бляшки, которые возвышаются на неизмененной коже. Образования безболезненны, не воспаляются, однако могут постепенно увеличиваться.
На кожных покровах разгибательных поверхностей рук, в области крупных суставов и ахилловых сухожилий появляются туберозные ксантомы. Они представляют собой твердые узелки желтого цвета, которые не болят и не меняют форму при надавливании. При дислипидемии III типа зачастую отмечается желтоватое окрашивание ладоней. Для комбинированных форм патологии характерны эруптивные ксантомы — жировые бляшки, сопровождающиеся гиперемией и локальным воспалением.
Осложнения
Самое частое последствие дислипидемии — атеросклероз. Это осложнение со временем формируется у всех пациентов с некорригированными уровнями липопротеидов. Наивысший риск развития атеросклеротических изменений сосудов отмечается при повышении ЛПНП: увеличение их концентрации в крови на 1% повышает вероятность развития ИБС на 2-3%. При дислипидемии происходит закупорка сосудов липидными бляшками и прогрессирующее снижение кровотока.
Поражение артерий при дислипидемии чревато развитием угрожающих жизни состояний — инфаркта миокарда (в 95% возникает при атеросклерозе коронарных сосудов), острого нарушения мозгового кровообращения (ОНМК). Длительно протекающая гиперлипидемия способствует развитию висцерального ожирения и инсулинорезистентности, в результате чего формируется метаболический синдром.
Диагностика
Постановка диагноза физикальными методами невозможна, поэтому врачи-терапевты или кардиологи назначают больному комплексное лабораторно-инструментальное обследование. Скрининговый анализ уровня липидов показан людям из группы риска, а также при обращении за медицинской помощью по поводу других заболеваний. Диагностика предполагает проведение следующих групп исследований:
Лечение дислипидемии
Применяется дифференцированный подход к лечению, учитывающий степень дислипидемии и наличие органических изменений сердечно-сосудистой системы. Людям, у которых нет клинических симптомов, рекомендовано начинать со специальной диеты. Липидонормализующий рацион предполагает снижение жира до 30% от суточной калорийности, соблюдение соотношения насыщенных и ненасыщенных жиров. Немедикаментозные мероприятия снижают уровень холестерина на 5-10%.
Безотлагательное назначение медикаментозных гиполипидемических препаратов показано пациентам с имеющимися сердечно-сосудистыми болезнями либо с высокой вероятностью их развития по шкале SCORE. Предполагается длительный или пожизненный прием лекарств для эффективной коррекции липидов в сыворотке крови. С этой целью используют следующие группы препаратов:
Прогноз и профилактика
Тщательная коррекция дислипидемии значительно снижает риск появления сердечно-сосудистых заболеваний и улучшает качество жизни больных. Прогноз благоприятный при отсутствии у пациента сопутствующей патологии. Первичная профилактика направлена на устранение управляемых причин гиперлипидемии (нерационального питания, вредных привычек). Вторичная профилактика включает диспансерное наблюдение за больными, предотвращение осложнений.
Современные основы диагностики и коррекции атерогенных дислипопротеидемий
Конец ХХ века ознаменовался крупными достижениями в лечении атеросклероза. Это связано в основном с успешной коррекцией дислипопротеидемий (ДЛП), которые являются патогенетическим звеном атерогенеза и одним из главных факторов риска коронарной (ишемическ
Конец ХХ века ознаменовался крупными достижениями в лечении атеросклероза. Это связано в основном с успешной коррекцией дислипопротеидемий (ДЛП), которые являются патогенетическим звеном атерогенеза и одним из главных факторов риска коронарной (ишемической) болезни сердца (КБС).
В процессе атерогенеза в стенке артерий происходит накопление и отложение холестерина (ХС), что во многом определяет начальные этапы и дальнейшее развитие атеросклероза. Вместе с тем имеются веские основания полагать, что в основе данной патологии лежит не само по себе повышение уровня ХС в сыворотке (плазме) крови, то есть не «гиперхолестеринемия» как таковая. Точнее было бы сказать, что развитие заболевания определяется типом и концентрацией в крови липопротеидных частиц, транспортирующих ХС, и зависит от судьбы этих частиц в кровотоке и артериальной стенке.
Помимо ХС в состав липопротеидов входят другие липидные компоненты и аполипопротеины (апо) разных классов. Холестерин свободный и в виде эфиров и триглицериды (ТГ) являются компонентами как атерогенных, так и неатерогенных липопротеидов. Атерогенные липопротеиды низких плотностей отличаются от антиатерогенных липопротеидов высокой плотности (ЛВП) по белковому составу: основным апобелком липопротеидов низкой и очень низкой плотности (ЛНП и ЛОНП) является апо В, которого нет в ЛВП, а основным белковым компонентом ЛВП — апо А. Определение в сыворотке крови уровня апо А и апо В позволяет с высокой степенью достоверности оценить уровень липопротеидов высокой и низкой плотности; однако на практике проведение количественного измерения этих апобелков для большинства клинических лабораторий пока недоступно.
Содержание каждого класса липопротеидов с достаточной для клинической практики степенью достоверности характеризуется уровнем входящего в их состав холестерина. Известно, что ЛОНП служат основным транспортером триглицеридов, а содержание ХС ЛОНП рассчитывается по формуле
ХС ЛОНП (ммоль/л) = ТГ (ммоль/л)/2,2 или ХС ЛОНП (мг/дл) = ТГ (мг/дл)/5.
Уровень ХС ЛВП определяется в плазме или сыворотке крови после осаждения апо В-содержащих липопротеидов низких плотностей. После измерения уровней общего ХС, ТГ и ХС ЛВП (липидной триады) рассчитывают уровень ХС, входящего в состав наиболее атерогенных ЛНП по формуле Фридвальда:
ХС ЛНП = общий ХС — ТГ/2,2 — ХС ЛВП (при расчете в ммоль/л) или ХС ЛНП = общий ХС — ТГ/5 — ХС ЛВП (при расчете в мг/дл).
Липопротеиды различных классов обладают разным атерогенным потенциалом. В развитии атеросклероза большую роль играет проникновение в артериальную стенку из кровотока ЛНП, липопротеидов промежуточной плотности (ЛПП), подфракции мелких частиц липопротеидов ЛОНП. Чем выше содержание в сыворотке крови этих липопротеидов, тем выше риск атеросклероза и связанных с ним заболеваний. Подфракции крупных частиц ЛОНП и хиломикроны не проникают в артериальную стенку из-за большого размера частиц, поэтому не считаются атерогенными.
В настоящее время твердо установлено, что не только гиперхолестеринемия (повышенный уровень в крови ЛНП), но и гипертриглицеридемия, то есть повышенное содержание липопротеидов, обогащенных триглицеридами, ассоциируется с преждевременным развитием коронарного атеросклероза.
Гиперхолестеринемия и гипертриглицеридемия могут быть вторичными по отношению к ряду заболеваний (сахарный диабет, хроническая почечная недостаточность и нефротический синдром, гипотиреоз, алкоголизм и др.). ДЛП является одним из четырех основных компонентов высокоатерогенного метаболического синдрома. В этих случаях выявление и коррекция ДЛП необходимы для диагностики и лечения этих состояний.
Антиатерогенные ЛВП рассматриваются как показатель сниженного риска атеросклероза: чем ниже содержание в крови ЛВП и холестерина, входящего в их состав (ХС ЛВП), тем выше риск развития КБС. ЛВП обладают несколькими механизмами защиты от атеросклероза. В первую очередь, это участие их в обратном транспорте холестерина, когда частицы ЛВП захватывают ХС с мембран клеток, в том числе и артериальных, и транспортируют его в печень, где он превращается в желчные кислоты и выводится из организма. Эта способность ЛВП считается их основным физиологическим свойством. Кроме того, ЛВП препятствуют развитию атеросклероза благодаря своим антиоксидантным, антивоспалительным, антиагрегаторным и профибринолитическим свойствам. Низкий уровень ЛВП ассоциируется с «атерогенным» образом жизни, так как ХС ЛВП снижается при курении, ожирении, гиподинамии.
Среди практикующих врачей общепринятым стало мнение, что прогноз развития атеросклеротических заболеваний для пациента, у которого значительная доля ХС входит в состав ЛВП, отличается от прогноза для больного с таким же уровнем общего ХС, который, однако, распределен преимущественно в ЛНП, а доля ХС ЛВП низка.
В настоящее время появляется все больше информации о практических достижениях в области коррекции липидных нарушений. Это в значительной мере обусловлено созданием новых мощных гиполипидемических лекарственных препаратов, к разработке которых подталкивает понимание того, что современный крайне неблагоприятный образ жизни способствует повышению риска развития сердечно-сосудистых заболеваний (ССЗ), включая КБС. Независимо от уровня ХС увеличение массы тела способно изменять процессы метаболизма липопротеидов и приводить к потенциально атерогенным отклонениям в спектре липопротеидов. Иными словами, диагностика и коррекция ДЛП, которая основывается на понимании роли липопротеидов в атерогенезе и влияния образа жизни на их метаболизм, представляют собой намного более адекватный подход к профилактике атеросклероза, нежели лечение, нацеленное только на коррекцию уровня ХС.
Немаловажным в патогенезе атеросклероза является тот факт, что характер ДЛП оказывает мощное влияние на состояние сосудистого эндотелия: повышенное содержание ХС в ЛНП и ЛОНП вызывает нарушение ответа эндотелия на действие эндотелий-зависимых вазодилятаторов, тогда как ЛВП обладают противоположным действием. Более того, оказалось, что, если животным отменить питание, индуцирующее гиперхолестеринемию, функция эндотелия восстанавливается. Можно полагать, что и у людей гипохолестеринемическая диета будет сопровождаться коррекцией эндотелиальной дисфункции.
Каковы же механизмы, обусловливающие нарушение нормального функционирования эндотелия кровеносных сосудов при ДЛП? Для комбинированной ДЛП, то есть при увеличении концентрации как ЛНП, так и ЛОНП (общего ХС и ТГ), характерно накопление в крови мелких, плотных, модифицированных, чаще всего окисленных частиц ЛНП. Такие частицы вызывают дисфункцию эндотелия. Попадая в субэндотелиальное пространство, мелкие ЛНП подвергаются дальнейшему окислению, захватываются макрофагами и таким образом участвуют в образовании пенистых клеток, которые являются неотъемлемым компонентом атероматозной бляшки.
Химически модифицированные липопротеиды (окисленные, гликозилированные и др.) способны запускать аутоиммунный ответ. Это сопровождается формированием ЛНП-содержащих аутоиммунных комплексов, которые, в свою очередь, активируют макрофаги и повреждают эндотелиальные клетки. Кроме того, модифицированные ЛНП (и содержащие их иммунные комплексы) эффективно стимулируют выброс или секрецию моноцитами или образовавшимися из них макрофагами повышенного количества цитокинов, таких, как фактор некроза опухоли-альфа (TNF-α) и интерлейкин 1-бета (IL-1β). Патогенетический потенциал такой стимуляции в ускоренном атерогенезе огромен. Цитокины индуцируют адгезию лейкоцитов к эндотелиальным клеткам, способствуют синтезу и секреции эндотелием соединений, обладающих прокоагулянтными свойствами, а также факторов роста, способствующих пролиферации гладкомышечных клеток (ГМК).
Пролиферация ГМК считается одной из наиболее ярких характеристик развития атеросклеротического поражения. Было показано, что в условиях in vitro промежуточные продукты, образующиеся при синтезе ХС (изопреноиды), стимулируют рост и миграцию в интиму этих клеток. Поэтому лекарственные препараты, блокирующие синтез ХС на этапе образования мевалоната (ингибиторы ГМГ-КоА редуктазы), угнетают пролиферацию ГМК и таким образом могут независимо от действия на липопротеиды влиять на развитие атеросклероза и ИБС.
Модифицированные ЛНП оказывают хемотаксический эффект на моноциты, способствуя их прилипанию к эндотелию. Модифицированные ЛНП тормозят пролиферацию эндотелиальных клеток, которая представляет собой механизм восстановления поврежденного эндотелия. В противоположность этому ЛВП, наоборот, стимулируют пролиферацию эндотелия и способствуют нормализации его функций.
Имеются данные о том, что модифицированные ЛНП усиливают секрецию эндотелина-1, тормозят активность NO-синтазы и тем самым провоцируют спазмирование артерий. При повышенном уровне ХС ЛНП нарушается продукция простациклина — мощного вазодилятатора и ингибитора агрегации тромбоцитов; в то же время ЛВП усиливают его синтез и секрецию. Модифицированные ЛНП снижают активность фибринолиза, ингибируя секрецию эндотелиальными клетками тканевого активатора плазминогена (ТАП), стимулируя продукцию этими же клетками ингибитора ТАП (ИТАП-1) и усиливая таким образом тромбообразование.
Особенно атерогенной формой ЛНП является липопротеид (а) [ЛП (а)], состоящий из ЛНП и специфического апопротеина (а). Апо (а) по своей структуре в значительной мере подобен плазминогену. Предполагается, что ЛП (а), связываясь с рецепторами для плазминогена на поверхности эндотелия, конкурентно ингибирует превращение плазминогена в плазмин, что также способствует тромбообразованию.
Нарушением метаболизма липопротеидов можно объяснить ряд изменений в системе гемостаза, усугубляющих атеротромбоз. Процесс свертывания крови вызывается происходящей на клеточной поверхности активацией фактора VII, что имеет место при пищевой липидемии и усиливается при увеличении в плазме концентрации насыщенных жирных кислот. В результате активации фактора VII усиливается синтез фибриногена, индуцирующего агрегацию тромбоцитов и образование фибринового сгустка.
Таким образом, накопленные к настоящему времени фундаментальные знания о метаболизме липопротеидов служат основой как для проведения более дифференцированной диагностики атерогенных ДЛП, так и для разработки эффективных схем коррекции липидных нарушений, что позволяет достичь поставленных задач при лечении различных категорий пациентов, относящихся к группе высокого риска.
Исходя из этого, группа экспертов трех Европейских научных обществ, объединяющих специалистов в области сердечно-сосудистых заболеваний (по изучению гипертонии, атеросклероза и общества кардиологов), разработала методику коррекции факторов риска, прежде всего ГЛП и артериальной гипертонии, с использованием данных по оценке суммарного риска развития острых эпизодов (осложнений) КБС в ближайшие 10 лет.
Суммарный риск рассчитывается по прогностическим программам, составленным на основании данных проспективного наблюдения за заболеваемостью и смертностью в больших выборках населения, обследованных первично на наличие и уровень возможных факторов риска КБС. Суммарный риск рассчитывается либо по таблицам, опубликованным в зарубежной и отечественной литературе, так называемым специальным «счетчикам риска», выпускаемым рядом фармацевтических компаний, либо с помощью компьютерных программ, например подготовленной немецкими исследователями программы, созданной на основании эпидемиологического проспективного исследования программы PROCAM.
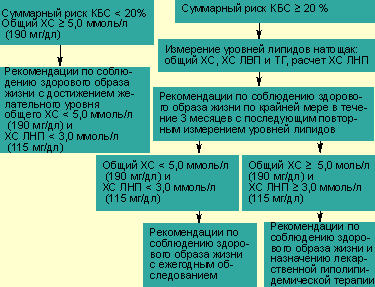 |
| Схема показаний к лечению гиперхолестеринемии с учетом уровня общего холестерина и суммарного коронарного риска (риска КБС) |
Тактика коррекции ДЛП строится исходя из уровня липидов (в основном общего ХС и ХС ЛНП) и из значений суммарного риска КБС каждого пациента (см. схему). При суммарном риске менее 20% предпочтительна немедикаментозная коррекция ДЛП, то есть оздоровление образа жизни по трем направлениям: гиполипидемическая диета, отказ от курения, физическая активация. При суммарном риске более 20% наряду с методами коррекции образа жизни решается вопрос о медикаментозном лечении ДЛП.
Ишемическая болезнь сердца — терапия дислипидемий
Обзор ЛС, использующихся при коррекции дислипидемий (гиперлипидемий)
Роза Исмаиловна Ягудина, д. ф. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова

В группу сердечно-сосудистых заболеваний объединены несколько нозологических единиц:
Одной из самых распространенных патологий в структуре ССЗ является ишемическая болезнь сердца (ИБС), рассмотрению которой мы посвятим ряд статей. ИБС, по определению ВОЗ, — это острая или хроническая дисфункция сердца, возникшая вследствие абсолютного или относительного уменьшения снабжения миокарда артериальной кровью.
Более чем в 90 % случаев анатомической основой для развития ИБС является поражение коронарных артерий сердца, приводящее к снижению коронарного кровотока и нарушению баланса между потребностью сердечной мышцы в кислороде и питательных веществах и возможностями кровоснабжения сердца. Часто такой эффект вызывают дислипидемии, приводящие к развитию атеросклероза, поэтому в первой статье, посвященной проблеме фармакотерапии ИБС, мы подробно остановимся именно на дислипидемиях (гиперлипидемиях).
В настоящее время выделяют следующие формы ИБС:
Типы дислипидемий
Что это такое и как лечить? Дислипидемия (гиперлипидемия) — это повышение содержания липидов и липопротеинов относительно оптимальных значений и/или возможное снижение уровней липопротеинов высокой плотности или альфа-липопротеинов. В группе дислипидемий основное внимание уделяется гиперхолестеринемии, так как повышенный уровень холестерина (липопротеинов низкой плотности) напрямую связан с повышенным риском возникновения ИБС.
В плазме две основные фракции липидов представлены холестерином и триглицеридами. Холестерин (ХС) — важнейший компонент клеточных мембран, он формирует «каркас» стероидных гормонов (кортизол, альдостерон, эстрогены и андрогены) и желчных кислот. Синтезируемый в печени ХС поступает в органы и ткани и утилизируется самой печенью. Бόльшая часть ХС в составе желчных кислот оказывается в тонком кишечнике, из дистальных отделов которого абсорбируется примерно 97 % кислот с последующим возвратом в печень (так называемая энтерогепатическая циркуляция холестерина). Триглицериды (ТГ) играют важную роль в процессе переноса энергии питательных веществ в клетки. ХС и ТГ переносятся в плазме только в составе белково-липидных комплексов — липопротеинов (в состав комплексов входит простой белок — протеин).
В настоящее время существует несколько классификаций дислипидемий. Одна из них разделяет дислипидемии на виды по факторам возникновения на первичные и вторичные.
Первичные дислипидемии — нарушения липидного обмена, чаще всего связанные с генетическими отклонениями. К ним относят: обычные (полигенные) и семейные (моногенные) дислипидемии, семейную гиперхолестеринемию, семейную эндогенную гипертриглицеридемию, семейную хиломикронемию, семейную комбинированную дислипидемию.
Липопротеины различаются по размеру, плотности, количеству ХС и ТГ и составу апопротеинов (белков, локализованных на поверхности липопротеинов — лиганд рецепторов липопротеинов, кофакторов ферментов):
Классификация первичных липидных нарушений была разработана еще в 1965 году американским исследователем Дональдом Фредриксоном. Она принята ВОЗ в качестве международной стандартной номенклатуры дислипидемий/гиперлипидемий и остается самой распространенной их классификацией (см. таблицу 1).