для чего делают липидограмму крови
Анализ на липидный спектр крови
Холестерин представляет собой жировые молекулы, которые обеспечивают хорошую регенерацию клеточных мембран. Холестерин передвигается по кровеносной системе с помощью белков. Именно сочетание белков и жиров и называется липопротеидами, содержание которых в крови имеет определенные границы нормы.
Отклонение от нормальных соотношений липидного спектра может сигнализировать о нарушении обмена веществ, что грозит развитием серьезных заболеваний.
Самым простым способом проверить здоровье сосудов является анализ на липидный спектр крови, в том числе на содержание в ней общего холестерина.
Что это за анализ?
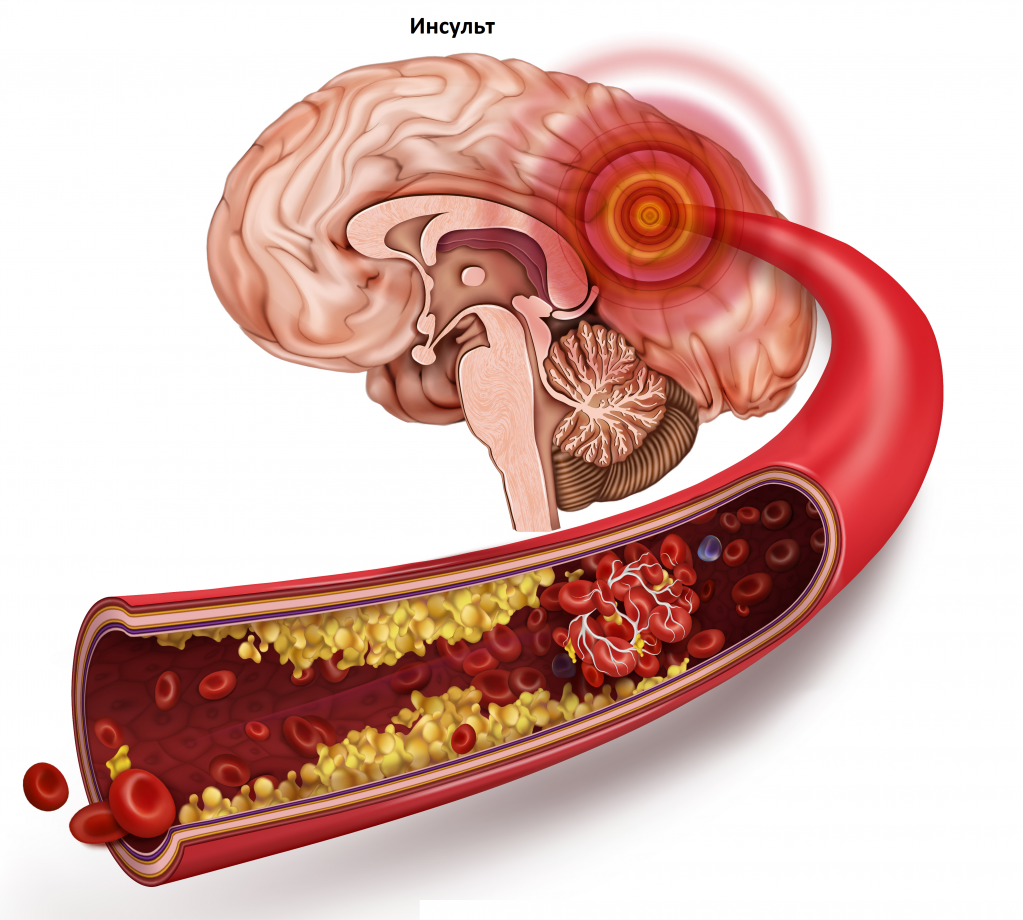
Липиды являются жироподобными веществами, отвечающими за выполнение множества функций. Дисбаланс липидов в крови грозит серьезными последствиями – от развития атеросклероза до возникновения ИБС (ишемической болезни сердца), инфаркта и инсульта. Анализ на липидный спектр назначается для выявления проблем, определения их тяжести и подбора наиболее эффективной схемы терапии.
Подготовка к проведению анализа
Для проведения анализа на липидный спектр крови пациенту не требуется особой подготовки. Для получения максимально достоверных показателей достаточно придерживаться нескольких несложных рекомендаций:
Объем венозной крови, необходимой для проведения анализа, составляет 10мл. Отчет с результатами исследования готов, как правило, на следующий день после процедуры. Расшифровкой липидного профиля крови занимается лечащий врач-терапевт, который подбирает дальнейшую терапевтическую тактику (при выявлении отклонений от нормы).
Показания к проведению анализа
Анализ на липидный спектр крови назначается лицам при следующих состояниях:
Что показывает исследование?
Оценка липидного спектра необходима для определения состояния жирового обмена в организме. Для составления данных специалисты определяют следующие показатели:
Анализ на липидный спектр крови позволяет предупредить риск развития острых сердечных патологий, инфаркта, инсульта, других серьезных заболеваний.
Что показывает повышение и понижение уровня
Как правило, у обследуемых пациентов выявляется повышенный холестерин. Прежде всего, данное нарушение обусловлено возрастными изменениями. Кроме того, повышенный уровень холестерина диагностируется у пациентов при следующих состояниях:
Снижение уровня холестерина также свидетельствует о наличии проблем в организме пациента:
Кроме того, показатель холестерина может снижаться при приеме определенных лекарственных средств.
Уровень холестерина можно откорректировать питанием с повышенным содержанием животных жиров.
Что показывает повышение высокоплотных липопротеинов
При низком содержании высокоплотных липопротеинов у пациентов значительно возрастает риск развития ишемической болезни сердца и инфаркта миокарда. Чаще этим заболеваниям подвержены мужчины, особенно те, кто страдает следующими патологиями:
Норма и отклонения
Анализ крови на липидный спектр крови позволяет предположить наличие ряда патологий.
Общий холестерин
В норме показатель общего холестерина у здоровых людей не должен превышать 5,1 ммоль/л. При наличии у пациентов сердечно-сосудистых заболеваний, определение целевых значений проводят в индивидуальном порядке.
При повышении уровня общего холестерина можно предполагать атеросклероз, нарушение функции щитовидной железы, нарушение жирового обмена, почечные патологии, наличие сахарного диабета.
Пониженный уровень общего холестерина может наблюдаться у пациентов с гепатитом, заболеваниями кишечника, истощением организма, некоторыми видами опухолей.
Триглицериды
Триглицериды являются жироподобными веществами, которые дают энергию всем клеткам организма. В норме у взрослых людей показатель триглицеридов не должен превышать 1,7 ммоль/л.
Повышенный уровень триглицеридов может диагностироваться у пациентов с атеросклерозом, печеночными, почечными патологиями, подагрой, сахарным диабетом. Снижение уровня связано с неполноценным питанием, заболеваниями печени, легких, щитовидной железы, травмами.
Липопротеиды
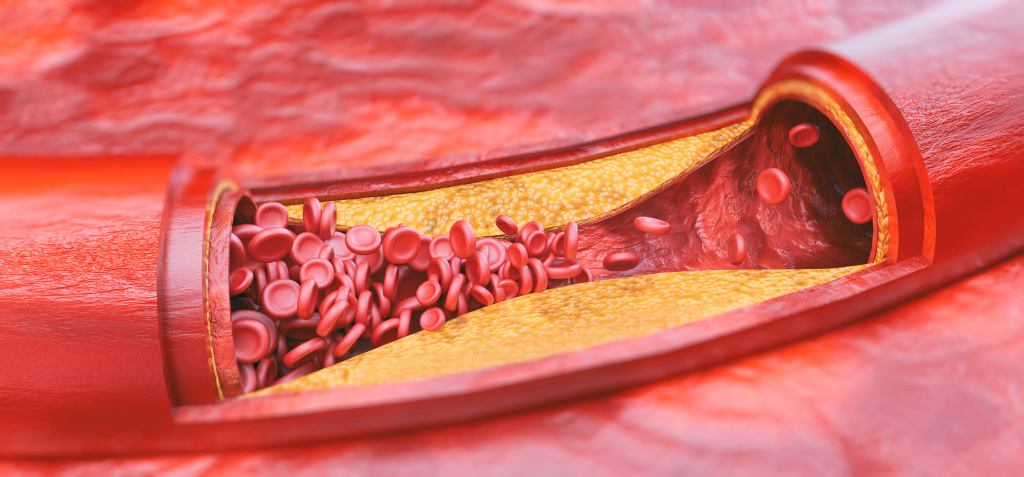
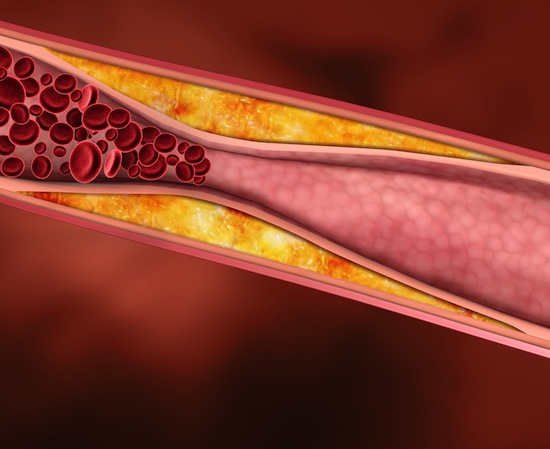
Низкоплотные липопротеиды (ЛПНП) зачастую называются «плохим» холестерином, так как именно их отложения в стенках сосудов приводит к образованию бляшек.
Высокоплотные липопротеиды (ЛПВП) удаляют из крови «плохой» холестерин, тем самым предупреждая его отложение в сосудистых стенках, а также помогают уменьшить уже формирующиеся бляшки. Поэтому они называются «хорошим» холестерином.
В норме уровень липопротеидов низкой плотности не должен превышать 4 ммоль/л. Для пациентов, перенесших инфаркт, стентирование и страдающих ишемической болезнью сердца, идеальным показателем ЛПНП является значение менее 3 ммоль/л.
Уровень липопротеидов высокой плотности у мужчин должен быть не меньше 1 ммоль/л, у женщин – не меньше 1,2 ммоль/л.
При отклонениях от нормы уровня ЛПНП возрастает риск развития атеросклероза, нарушения обмена жиров, печеночных заболеваний. Кроме того, данное нарушение может свидетельствовать об отсутствии эффективности лечения сердечно-сосудистых заболеваний.
Цена в Москве
Проведение комплексного скрининга, включая анализ на липидный спектр крови, в Москве по доступным ценам предлагает Юсуповская больница, оснащенная новейшим диагностическим оборудованием ведущих производителей медицинской техники. Прием ведут врачи функциональной диагностики, кандидаты медицинских наук Смычков А.С. и Фролов А.А. При диагностированной дислипидемии специалисты высшей категории больницы Юсупова подберут каждому пациенту индивидуальную эффективную схему терапии, благодаря чему показатели вернутся к здоровым значениям в короткие сроки.
При подозрении на серьезные заболевания пациентам будет предложено дополнительное обследование с применением современных методик на высокотехнологичной аппаратуре, которой оборудована клиника, а также консультации врачей узких специализаций: терапевтов, кардиологов, эндокринологов, пульмонологов и др. Благодаря комплексному подходу достигаются долгосрочные результаты лечения.
Мы привыкли считать холестерин врагом номер один. Но всё оказалось не так просто — жизнь без холестерина невозможна, да и он бывает не только «плохим», но и «хорошим».
Для того, чтобы определить риск развития атеросклероза сосудов, достаточно сдать анализ на общий холестерин. Если показатель в норме, можно не волноваться. Правда, в случае, если вас ничего не беспокоит, а за плечами хорошая наследственность по сердечно-сосудистым заболеваниям. Если нет, или показатель повышен, важно сдать полноценный липидный профиль и выяснить «баланс сил» между различными фракциями холестерина и своевременно проконсультироваться со специалистом.
Анализ на холестерин: основные показатели
Триглицериды (TG). Норма – 0,41−1,8 ммоль/л
Триглицериды – основное депо жиров в нашем организме, они образуются в печени. В большинстве случаев повышенный уровень триглицеридов (так называемый хилёз крови) является следствием неправильного питания с избытком жирной пищи и углеводов, поэтому сдавать анализ нужно не ранее, чем через 9 часов после последнего приёма пищи. Причиной повышения могут быть первичные (наследственные) гиперлипидемии, и, намного чаще, вторичные гиперлипидемии, среди которых – неправильное питание, ожирение, нарушение толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек. Также причиной повышения могут быть стресс, злоупотребление алкоголем, и прием некоторых лекарств (бета-блокаторы, кортикостероиды, диуретики и некоторые другие). Снижение значений фиксируют при недостаточном питании, гипертиреозе, нарушении всасывания, длительном приеме витамина С.
Общий холестерин (CHOL). Норма – 3,2−5,6 ммоль/л
Важнейший липид, являющийся структурным компонентом всех клеточных мембран, предшественником половых гормонов, кортикостероидов, желчных кислот и витамина D. До 80% холестерина синтезируется в печени, остальной поступает в наш организм с пищей. Содержание холестерина в крови в значительной степени зависит от возраста, так для младенца верхняя граница нормы 5,25 ммоль/л, а для мужчины за 70 – 6,86 ммоль/л. Холестерин переносится с помощью курьеров, называемых липопротеинами, которых существует три основных вида — высокой плотности, низкой плотности и очень низкой плотности. Повышение общего холестерина, как и триглицеридов встречается при первичных и вторичных гиперлипидемиях.
Несмотря на то, что в скрининговых исследования приняты усредненные границы общего холестерина (5,6 ммоль/л) и его составляющих, в настоящее время врачи используют таблицы норм в соответствии с полом и возрастом. Поэтому при отклонении показателей, для расшифровки анализа обратитесь к врачу.
Холестерин-ЛПВП (HDL). Норма – не менее 0,9 ммоль/л
Эта фракция холестерина участвует в транспорте холестерина из периферических тканей в печень. Это означает, что они забирают холестерин с поверхности сосудов, в том числе ног, сердца, головного мозга, и несут его в печень. Значит, ЛПВП играет важную антиатерогенную роль, препятствуя образованию холестериновых бляшек и развитию атеросклероза. И если уровень общего холестерина повышен за счёт холестерина ЛПВП, это считается хорошим прогностическим фактором, и снижать холестерин не следует. При этом снижение уровня «хорошего» холестерина ниже 0,90 ммоль/л для мужчин и 1,15 ммоль/л для женщин считается фактором риска атеросклероза.
Холестерин-ЛПНП (LDL). Норма – 1,71−3,5 ммоль/л
Липопротеиды низкой плотности — основной переносчик холестерина в нашем организме. Именно он разносит синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали называть «плохим» холестерином. В условиях, когда сосудистая стенка скомпрометирована факторами риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из ЛПНП откладывается в ней, формируя атеросклеротическую бляшку. Для людей с факторами риска атеросклероза (возраст – более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12 ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14 ммоль/л – как высокий.
Холестерин-ЛПОНП (VLDL). Норма – 0,26−1,04 ммоль/л
Эти липопротеиды синтезируются в печени и тонком кишечнике и служат предшественниками ЛПНП, то есть также относятся к переносчикам «плохого» холестерина.
Индекс (коэффициент) атерогенности
Это показатель, который можно рассчитать, исходя из результатов липидного профиля.
Нормальным считается показатель в диапазоне от 2,0 до 2,5 единиц. Максимальными значениями нормы являются 3,2 для женщин и 3,5 для мужчин. Всё, что выше, говорит о значительном риске развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными (изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием различным БАДов), так и медикаментозными (прием лекарств из различных групп, главным образом статинов). При необходимости врач индивидуально подберет Вам лекарственный препарат
Читайте также по теме
Онлайн консультации врачей
в мобильном приложении Доктис
Дежурный терапевт и педиатр консультируют бесплатно
Липидный профиль, скрининг
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Липидный профиль, скрининг: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
Липидный профиль – это скрининговое исследование крови, в процессе которого определяют содержание липидов (иначе – жиров) разных фракций в сыворотке крови.
Липидный профиль состоит из определения уровня триглицеридов, общего холестерина и холестерина липопротеинов различной плотности.
Особое внимание уделяется дислипидемиям (нарушению соотношения липидов) в рамках профилактики сердечно-сосудистых заболеваний (ССЗ). Наиболее актуальной проблемой современной медицины в плане нарушений жирового обмена является атеросклероз.
Повреждение и распад бляшки ведут к острому нарушению кровообращения в сосудах головного мозга и сердца.
Анализ липидного профиля целесообразно проводить в качестве скрининга ССЗ у мужчин в возрасте 40 лет и старше и женщин в возрасте старше 50 лет или после наступления менопаузы. Вне зависимости от возраста наравне с другими исследованиями скрининг на дислипидемию показан пациентам:
Исследование липидного профиля также назначают при подозрении на наследственные формы дислипидемий, которые впервые могут проявиться в детском и подростковом возрасте. Важно проводить регулярные исследования липидного профиля у пациентов с риском раннего развития сердечно-сосудистых заболеваний, когда в семье имеются случаи раннего развития ишемической болезни сердца или внезапной сердечной смерти.
Подготовка к процедуре
Исследование крови на содержание липидов проводится натощак. Накануне исследования рекомендуется исключить психоэмоциональные и физические нагрузки (в том числе спортивные тренировки), прием алкоголя, кофе и курение.
Срок исполнения – 1 рабочий день.
Что может повлиять на результаты
Обычно анализ на содержание липидов в крови проводится натощак, однако в целях ориентировочной оценки риска также может быть применено исследование, проведенное после еды. Прием пищи слегка повышает содержание уровня триглицеридов в сыворотке крови (примерно на 0,3 ммоль/л), а у пациентов, страдающих сахарным диабетом, значительно снижается уровень ХС-ЛПНП (на 0,6 ммоль/л), что в итоге ведет к недооценке риска развития сердечно-сосудистой патологии. Длительное голодание (более 24 часов), прием гормональных препаратов, курение, оперативные вмешательства, перенесенные за шесть недель перед исследованием инфекции также могут приводить к ошибкам в интерпретации результатов.
Базовая оценка липидного спектра предполагает определение уровня:
| Показатель | Нормальные значения | |||||||||||||||||||||||||||||
| Общий холестерин (ОХ) | ||||||||||||||||||||||||||||||
| ЛПОНП – липопротеины очень низкой плотности | ЛПНП – липопротеины низкой плотности | ЛПВП – липопротеины высокой плотности |
| Основные переносчики триглицеридов. Транспортируют триглицериды в места их хранения и использования. В небольшой своей части они также отвечают за транспортировку холестерина. | Основные переносчики холестерина к клеткам организма. ХС ЛПНП часто называют «плохим» холестерином, так как они способны откладываться на стенках артерий, что приводит к сужению их просвета и затруднению кровотока. | ЛПВП состоят в основном из протеиновых оболочек. Холестерин, содержащийся в них, обозначается как ХС ЛПВП и условно считается «хорошим» холестерином. Они помогают удалению избытка холестерина из кровотока. |
Синтез и разрушение липидов
В процессе пищеварения, мы потребляем жиры, белки и углеводы. Основным местом сбора и последующей переработки жиров является печень. В ней образуются липопротеины и холестерин. Весь холестерин, который не используется клетками, возвращается в печень и опять перерабатывается. Если эти метаболические процессы находятся в равновесии, стенки артерий остаются чистыми и эластичными, если эти метаболические процессы нарушены, уровень липидов в крови изменяется, стенки артерий повреждаются и теряют гладкость и упругость.
Нормальный уровень липидов в крови
В современном мире, в странах, где нет недостатка еды, для поддержания нормального уровня липидов в крови основным условием является ограничение калорийности ежедневного рациона и употребление с пищей «правильных» жиров. Искомый уровень холестерина в крови, который часто называется целевым уровнем, поддерживается нормальной работой печени, способной синтезировать недостающее количество любого из липидов. Если все эти процессы уравновешены – на стенках артерий не происходит вредных отложений.
Нарушенный уровень холестерина в крови
В кровь поступает слишком много ХС ЛПНП и слишком мало ХС ЛПВП Нарушение нормального уровня холестерина в крови в основном происходит из-за плохих пищевых привычек. Иногда может происходить нарушение синтеза липидов в печени и из-за этого их здоровое соотношение может нарушаться. Это часто случается при наследственных заболеваниях, например при наследственной гиперхолестеринемии. Слово гиперхолестеринемия – означает общее повышение уровня липидов в крови. Если уровень ХС ЛПНП повышается, а ХС ЛПВП понижается, в крови накапливается избыток холестерина. А это приводит к повреждению и закупорке артерий.
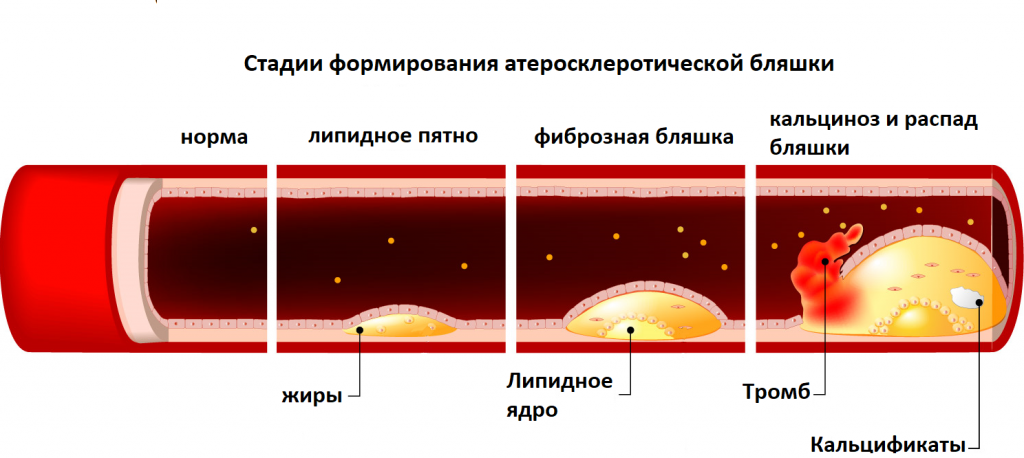
Нарушенный уровень холестерина в крови является причиной образования бляшек (структур, в образовании которых основную роль играют липиды), которые откладываются на стенках артерий. С течением времени они растут и закупоривают артерии. Снижение кровотока приводит к развитию сердечно-сосудистых заболеваний. Так как артерии образуют сеть по всему телу, могут быть повреждены многие органы и ткани.

Бляшки сужают просвет артерий, кровоток через них понижается. Стенки артерий становятся более жесткими. Жесткие стенки плохо растягиваются при увеличении кровотока, например при повышенном артериальном давлении. Сопротивление со стороны стенок сосудов растет, что еще больше усиливает скорость движения крови, возникают очаги завихрения, турбулентности. Стенки сосудов в местах отложения бляшек становятся уязвимыми и надрываются, для того, чтобы «залатать» эти разрывы в крови образуются тромбы, которые еще больше затрудняют кровоток. Тромбы могут отрываться от стенок сосудов и, двигаясь по кровеносной системе застревать в мелких сосудах, провоцируя их полную закупорку в разных органах и тканях.
Когда какой-то орган или ткань плохо кровоснабжаются из-за тромбированных и суженных сосудов наступает кислородное голодание клеток. Это может привести к приступам ишемии сердечной мышцы и инфарктам, инсультам, повреждениям почек, расстройству периферического обращения – под этим состоянием понимают боли специфического характера в ногах, усиливающиеся при ходьбе.
Расшифровка анализа липидного спектра крови
Лабораторный анализ выявляет содержание в крови ХС ЛПНП, ТГ, ХС ЛПВП и общее количество холестерина (ОХС).
Когда Вы смотрите на бланк с результатами липидограммы, отличные от нормы показатели могут быть выделены жирным шрифтом или стрелочками (повышения или понижения).
Приведенные справочно «нормальные» показатели (как правило, в последней колонке) не должны расцениваться Вами, как показатели, к которым Вам надо стремиться. Правильные лично для Вас уровни холестерина крови устанавливаются Вашим лечащим врачом. И основным показателем, за которым Вам придется следить, является ХС ЛПНП, для которого Ваш лечащий врач установит индивидуальный для Вас целевой уровень в зависимости от других Ваших факторов сердечно-сосудистого риска и имеющихся у Вас заболеваний. Это может быть уровень ХС ЛНП от 1,4 ммоль/л, до 3,0 ммоль/л
Вот пример лабораторных данных:.
| Показатель | Результат | Единица измерения | Нормальные показатели (справочно) |
| ОХС | 6.0  | Ммоль/л | 3.1-5.2 |
| ХС ЛПВП | 1.3  | Ммоль/л | Более 1.68 для женщин и 1.42 для мужчин |
| ХС ЛПНП | 4.0  | Ммоль/л | Менее 3.9 |
| ТГ | 1.6 | Ммоль/л | 0.14 – 1.82 |
Данные современных рандомизированных (т.е. со случайной выборкой пациентов) клинических исследований показали, что повышенный уровень ХС ЛПНП является причиной ССЗ атеросклеротического происхождения. Относительно уровня ХС ЛПНП действует принцип “чем ниже, тем лучше”, при этом отсутствует нижний порог снижения.
Теперь Вы понимаете, как важно поддерживать нормальное содержание липидов в крови.
Для этого, Вам нужен действенный план контроля.
Он должен включать:
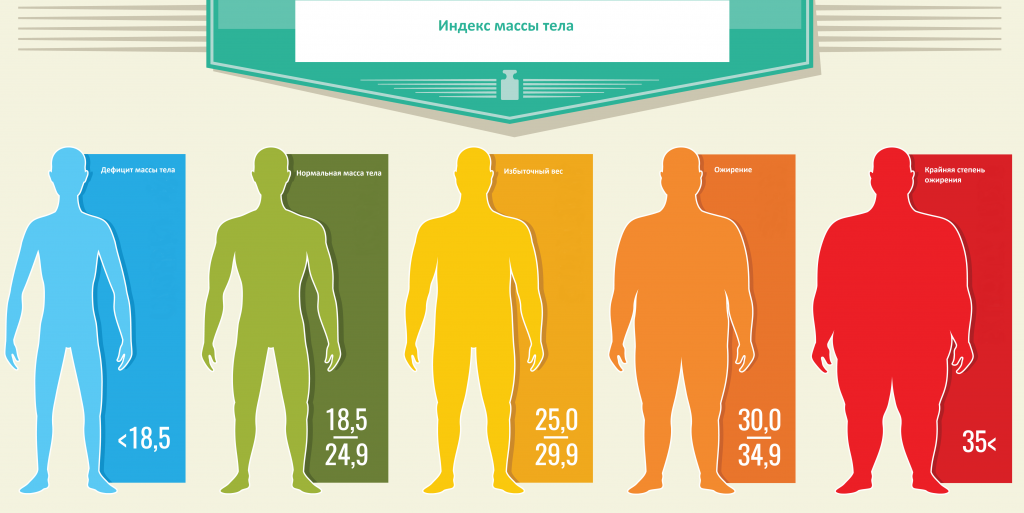
Обратите внимание, что каждый пункт в описанном плане затрагивает несколько факторов риска, и приводит к последовательным изменениям. Например, потеря веса положительно сказывается на уроне глюкозы в крови, способствует снижению давления, снижению уровня ТГ, а это улучшает Ваше самочувствие и устойчивость к физическим нагрузкам, которые в свою очередь способствуют потере веса. Дайте себе твердое обещание придерживаться выработанного плана и результаты не заставят себя ждать!
Давайте теперь остановимся на некоторых из этих пунктов подробнее:
Разберитесь в том, как Вы можете изменить свои вкусовые привычки. Наш организм нуждается в определенном количестве жиров, белков и углеводов. Не все жиры одинаково полезны. Научитесь выбирать для себя продукты, содержащие «правильные» жиры (их иначе называют полиненасыщенные жирные кислоты), которые содержатся в оливковом масле, орехах, семечках и рыбе. Ограничивайте «неправильные» (насыщенные жирные кислоты) – они повышают содержание ХС ЛПНП в крови. Насыщенные жиры содержатся в мясе, коже птицы, цельном (необезжиренном) молоке и молочных продуктах. Полностью исключите продукты, содержащие «трансжиры». Трансжиры – это производные жирных кислот. Они могут быть природного происхождения, но чаще образуются при термической обработке жиров. Поэтому мы сталкиваемся с ними в маргарине, кондитерском жире и других твердых пищевых жирах, соусах и выпечке заводского производства, фастфудах. Производят искусственные трансжиры путем гидрогенизации – насыщают водородом дешевые растительные масла (в основном пальмовое масло) под воздействием высоких температур. Кстати, такую же процедуру Вы проделываете и у себя на кухне, при жарке на растительном масле при высокой температуре. Общее количество трансжиров в ежедневном рационе не должно превышать 2-3 грамма по рекомендации ВОЗ.
Старайтесь есть больше клетчатки, она снижает количество всасываемых жиров в кишечнике. Клетчатка содержится во фруктах, овощах, цельном зерне. Если Вам не удается получить нужное количество клетчатки из еды – Вы можете дополнить свое питание пищевыми добавками.
Ограничьте потребление соли. Высокое содержание соли в еде приводит к повышению артериального давления. Чтобы добиться уменьшения потребления соли старайтесь есть больше свежих продуктов, а не приготовленных. Много соли содержится в продуктах для быстрого приготовления, замороженных полуфабрикатах, в чипсах, сухариках и других упакованных снеках.
Ограничьте прием алкоголя. Алкоголь опасен для Вашего сердца и в целом для здоровья.
Ограничьте употребление сладостей, выпечки с добавлением сахара, сахаросодержащих напитков, в том числе газированных, упакованных соков. Глюкоза в количествах, превышающих наши непосредственные энергетические потребности и «запасающую емкость» организма, является строительным материалом для синтеза жирных кислот. Из нее образуются ТГ, откладывающиеся и образующие жировую ткань. Добавление сахара в еду и напитки увеличивает их калорийность, ведет к набору веса, ухудшению липидного обмена и увеличению уровня «плохих» липидов в крови.
Для здорового питания имеет значение не только качество продуктов, но и их количество. Чтобы не переедать сервируйте еду в тарелках меньшего размера, накладывайте себе меньшие порции, старайтесь ограничивать себя одной порцией, избегая «добавок».
Здесь, Вы можете посмотреть и сохранить для себя таблицу употребления продуктов в пищу с целью снижения уровня холестерина ЛПНП.
Физическая активность включает в себя не только спортивные занятия, но и другие приятные вещи. Например, занятия по саду, игры с детьми. Старайтесь больше двигаться в течение дня. Например, поднимайтесь и спускайтесь по лестнице, а не в лифте, ограничьте время, проводимое у телевизора или за компьютером.
В самом начале Вам будет трудновато и захочется остановиться. Старайтесь не давать себе поблажек. Если Вы втянулись в спортивные занятия или другую физическую активность, Вы очень скоро начнете получать от этого удовольствие, а перемены, которые произойдут в Вашем самочувствии, только укрепят Вашу решимость продолжать. Не делайте перерывы, не расхолаживайтесь, особенно в самом начале. Поищите в прессе или в интернете успешные и вдохновляющие примеры людей Вашего возраста. Подумайте, как они преодолели себя и стали заниматься ходьбой, или другой физической активностью. Найдите единомышленников, вместе с которыми Вам будет приятно заниматься. Вы будете мотивировать друг друга.
| Типы лекарственных средств | Эффекты, которые они производят |
| Статины. |
Статины являются препаратами первой линии для нормализации ХС ЛПНП и позволяют снижать его уровень в среднем на 30-50%.
Уровень ХС ЛПНП снижается в монотерапии на 20-30%, а в комбинации с высокоинтенсивным статином на 60-70%.
Применяются с целью снижения повышенного уровня ХС ЛПНП.
Лекарственные средства для снижения уровня липидов в крови принимаются только по назначению врача. Они назначаются в определенных дозах и с соблюдением определенного режима приема. Расспросите врача обо всем, что касается назначенного Вам лекарственного средства. Если Вам что-то не понятно, или Вы о чем-то беспокоитесь, обязательно консультируйтесь с врачом. Не стесняйтесь спрашивать. Лучше спросить, чем самому менять терапию. Ведь речь идет как правило о назначенной схеме лечения, и если Вы самостоятельно отменяете какой-нибудь препарат – ломается вся схема. Кроме того, большинство лекарств нужно принимать постоянно, так что чем больше Вы будете обо всем этом знать, тем лучше.
Запомните название принимаемого препарата, дозу и способ приема. Обязательно расскажите врачу о любых неприятных ощущениях, которые сопровождают прием лекарства. Никогда не отменяйте препарат самостоятельно и не регулируйте его дозу без консультации врача.
Найдите способ, который поможет Вам не пропускать прием лекарства, например, лекарственный органайзер, или установленный в Вашем телефоне таймер.
Следите за тем, чтобы некоторое количество препарата у Вас всегда оставалось в запасе, вовремя получайте новый рецепт и покупайте лекарство, чтобы в его приеме не было перерыва.
Проявляйте активную заботу о себе!

Контроль над уровнем липидов в крови нужен в первую очередь Вам самим, это Ваша забота. Врач может проконсультировать Вас, но он не заставит Вас выбирать правильную еду, увеличить физические нагрузки или бросить курить. В то же время Вы можете и должны обсудить с ним все волнующие Вас вопросы. Постарайтесь правильно понять и осознать все его рекомендации. Изменения в Вашем состоянии и нормализация липидного спектра крови не наступят быстро, на это нужно время. Но помните, что даже самые маленькие подвижки могут существенно снизить Ваши сердечно-сосудистые риски.
Уважаемые читатели, если у Вас остались или, наоборот, возникли вопросы, Вы можете их задать до 27.09.2021 письменно по адресу holesterin.vopros@gmail.com.
Мы соберем Ваши вопросы, проанализируем и зададим их во время беседы с профессором, д.м.н., заведующим кафедрой кардиологии и ревматологии УО БелМАПО Андреем Марьяновичем Пристромом. Ответы А.М. Пристрома будут опубликованы на нашем сайте в первых числах октября. Следите за обновлениями на нашем сайте!
 Что Вы подумаете, если Ваш лечащий врач сообщит Вам, что у Вас «плохой результат анализа крови на содержание липидов», или, другими словами, «плохие показатели холестерина в крови» или «плохая липидограмма»? Возможно, Вам эта новость не покажется тревожной, но на самом деле она очень тревожная. Под понятием липиды врачи понимают жиры и их производные, такие как холестерин. Они поступают к нам с пищей и синтезируются в печени. Когда содержание «плохих» липидов повышается, а «хороших» снижается, это может привести к сердечному приступу, инфаркту, инсульту и другим очень серьезным болезням. Такое изменение соотношения разных липидов в крови называется «дислипидемия». Современная медицина располагает способами, которые дают Вам возможность держать под контролем показатели липидограммы.
Что Вы подумаете, если Ваш лечащий врач сообщит Вам, что у Вас «плохой результат анализа крови на содержание липидов», или, другими словами, «плохие показатели холестерина в крови» или «плохая липидограмма»? Возможно, Вам эта новость не покажется тревожной, но на самом деле она очень тревожная. Под понятием липиды врачи понимают жиры и их производные, такие как холестерин. Они поступают к нам с пищей и синтезируются в печени. Когда содержание «плохих» липидов повышается, а «хороших» снижается, это может привести к сердечному приступу, инфаркту, инсульту и другим очень серьезным болезням. Такое изменение соотношения разных липидов в крови называется «дислипидемия». Современная медицина располагает способами, которые дают Вам возможность держать под контролем показатели липидограммы. В медицине существует понятие риска. Риск – это группа факторов, наличие которых повышает вероятность заболеть той или иной болезнью у каждого конкретного человека. К факторам сердечно-сосудистого риска относят повышенное артериальное давление; сахарный диабет; табакокурение; наличие близких родственников, перенесших инфаркт или инсульт; возраст старше 55 лет для женщин и 60 лет для мужчин; пол – ведь женщины до 50 лет защищены от атеросклероза женскими половыми гормонами; нарушение в липидограмме крови. А также определенные диетические привычки: переедание, обильное потребление пищи на ночь, повышенное содержание т.н. «плохих» липидов или трансжиров в ежедневном рационе, употребление сахаросодержащих напитков.
В медицине существует понятие риска. Риск – это группа факторов, наличие которых повышает вероятность заболеть той или иной болезнью у каждого конкретного человека. К факторам сердечно-сосудистого риска относят повышенное артериальное давление; сахарный диабет; табакокурение; наличие близких родственников, перенесших инфаркт или инсульт; возраст старше 55 лет для женщин и 60 лет для мужчин; пол – ведь женщины до 50 лет защищены от атеросклероза женскими половыми гормонами; нарушение в липидограмме крови. А также определенные диетические привычки: переедание, обильное потребление пищи на ночь, повышенное содержание т.н. «плохих» липидов или трансжиров в ежедневном рационе, употребление сахаросодержащих напитков.
