для чего интубируют человека
Для чего интубируют человека
а) Показания для интубации трахеи. Кратковременная интубация (менее 48 ч):
• Проведение ИВЛ у больных, которым введены миорелаксанты, например при эндотрахеальном наркозе.
• Острая обструктивная дыхательная недостаточность, причину которой можно быстро, в течение 24-48 ч, устранить с помощью хирургического вмешательства или противовоспалительной терапии (например, глюкокортикоидной или антибактериальной) либо непродолжительной вспомогательной вентиляции легких в качестве временной экстренной меры.
• Невозможность выполнения трахеотомии или противопоказания к ней.
Длительная интубация (в течение нескольких дней или недель). Длительную интубацию не следует выполнять у взрослых из-за высокого риска последующего рубцового стеноза трахеи или гортани. К тому же современные образцы трубок для интубации, включая и трубки с манжетой, не обеспечивают надежной профилактики развития стеноза, который может проявиться лишь спустя несколько месяцев после интубации.
Особенно высок риск у больных с инфекцией дыхательных путей, а также у получающих глюкокортикоидную терапию, страдающих артериальной гипотензией и подверженных влиянию токсических веществ. Однако у детей младшего возраста осложнения после длительной интубации при соблюдении правильной техники (трансназальная эндотрахеальная интубация) и использовании мягких трубок из инертного материала наблюдаются реже, чем после трахеотомии.
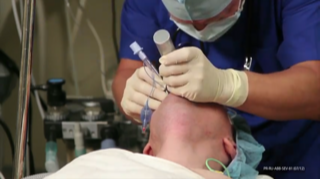
б) Техника интубации. Интубацию трахеи можно выполнить без анестезии, если больной находится в бессознательном состоянии с глубоким угнетением рефлексов. В остальных случаях необходима общая анестезия с введением мышечных релаксантов.
1. Больного следует уложить таким образом, чтобы обеспечить достаточную подвижность шеи и головы.
2. Клинок ларингоскопа вводят в глотку и обеспечивают видимость голосовой щели.
3. Интубационную (эндотрахеальную) трубку с проводником под контролем зрения вводят через голосовую щель в трахею.
4. Трубку фиксируют, и удаляют проводник. Правильность положения трубки проверяют по скорости дыхательного потока. Трубку соединяют с дыхательным аппаратом и фиксируют лейкопластырем.
P.S. Эндотрахеальную трубку, введенную для обеспечения вспомогательной ИВЛ, например в отделении интенсивной терапии или при травмах шеи, не следует оставлять в трахее более чем на 24-48 ч и тем более 72 ч, так как это приведет к развитию воспалительного процесса в стенке трахеи и вокруг нее, который может стать причиной стеноза трахеи. Если необходимо проведение длительной ИВЛ, то эндотрахеальную трубку следует удалить и выполнить трахеостомию.
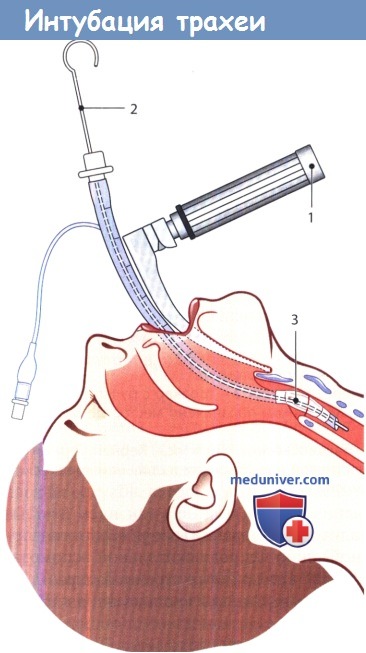
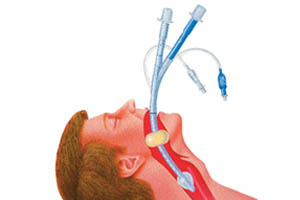
Эндотрахеальная трубка введена с помощью ларингоскопа Макинтоша (1) и находящегося в ней клинка.
После введения эндотрахеальной трубки (2), манжету (3) на ее конце раздувают.
Видео урок интубации трахеи
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Для чего интубируют человека
Трудные дыхательные пути – одна из самых серьезных проблем анестезиологии с самого момента ее зарождения. Инвалидизация и гибель пациентов вследствие невозможности обеспечения проходимости дыхательных путей, хотя и существенно снизилась в последнее время, все еще занимает большое место в ряду осложнений анестезии. Важно, чтобы анестезиолог с самого начала своей деятельности поднимал серьезность данной проблемы и не игнорировал ее.
Под трудными дыхательными путями в анестезиологии понимается ситуации, когда имеет место не только трудная интубация, но и трудная масочная вентиляция, затрудненное выведения голосовой щели (ларингоскопия) и трудный хирургический доступ (коникотомия или трахеостомия).
Огромное значение в профилактике сложных ситуаций, связанных с дыхательными путями, имеет их заблаговременная оценка и планирование тактики анестезиолога в той или иной ситуации. Для оценки состояния дыхательных путей рядом исследователей был предложен целый набор тестов (тест Маллампати, тироментальная и стеноментальная дистанция, открывание рта, выдвижение нижней челюсти и т.д.), но как показывает практика, ни одни из них не является достоверным сам по себе. В настоящее время для оценки вероятности трудной интубации рекомендовано использование комплексных тестов. Например, широкое распространение за рубежом получила система LEMON, у нас же распространена шкала МОСКВА-TD. Суть комплексных систем оценки состоит в том, что вместо одного признака (шкалы Маллампати, например), который сам по себе может обладать достаточно низкой прогностической ценностью, может использоваться несколько признаков, объединенных в единую систему оценки. Чаще всего используются: тест Маллампати, открывания рта, разгибание головы, выдвижение нижней челюсти, наличие ожирения, наличие трудной интубации в прошлом. По окончанию оценки врач имеет определенное количество баллов, в зависимости от числа которых может строиться план его действий.
Если говорить о прогнозировании трудной масочной вентиляции, то факторы риска такого состояния также установлены. По данным одного исследования это: радиотерапия по поводу онкологических заболеваний головы и шеи в анамнезе, мужской пол, синдром сонного апное в анамнезе, наличие бороды (это также может быть предиктором трудной интубации), оценка по шкале Маллампати 3–4 и выраженное морбидное ожирение
Оценив состояние дыхательных путей, анестезиолог должен сделать вывод — будут ли с высокой вероятностью иметь место проблемы у данного пациента? Несмотря на то, что проблема неожиданно трудной интубации актуальна, у подавляющего большинства пациентов сложности в обеспечении проходимости дыхательных путей можно прогнозировать. Определив, что у данного пациента проблемы с интубацией (± вентиляцией) будут иметь место, нужно составить план действия на случай развития той или иной ситуации.
Основной вопрос, на который требуется ответить анестезиологу при планировании обеспечения дыхательных путей у такого пациента: в сознании или во сне планируется осуществлять интубацию трахеи? Абсолютные показания для принятия решения в пользу интубации в сознании под местной анестезией: полный желудок и предполагаемые сложности с масочной вентиляцией. В остальных ситуациях выполнение интубации возможно под наркозом.
Интубация пациента в наркозе при предполагаемых сложностях проводится с использованием фибробронхоскопа или видеоларингоскопа. Интубация пациента в сознании под местной анестезией проводится с использованием фибробронхоскопа. В последнем случае крайне важно уделять внимание тщательной анестезии дыхательных путей.
Несмотря на тщательную оценку дыхательных путей перед операцией, в ряде случаев может иметь место неожиданно трудная интубация. Действия анестезиолога в этой ситуации сводятся к последовательному выполнению четкого алгоритма действий (переход к следующему пункту осуществляется при неэффективности предыдущего):
Пациент, у которого имели место сложности с дыхательными путями, должен быть тщательно проинформирован после операции о том, какие сложности были, и как их удалось решить. Оптимальным является выдача пациенту специальной памятки для анестезиологов, которые будут проводить пособия у данного пациента в будущем.
Интубация трахеи
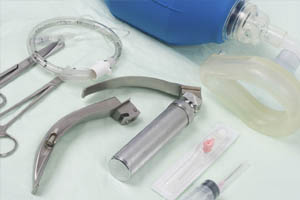
Интубация трахеи может понадобиться при оказании неотложной помощи, интенсивной терапии, проведении искусственной вентиляции легких. Главное назначение процедуры ー обеспечение проходимости дыхательных путей. В работе врачи используют специальные наборы для интубации трахеи. В состав последних входит ларингоскоп с клинками, эндорахеальная трубка, фиксатор-загубник и другие медицинские приспособления.
Показания, противопоказания и подготовительные мероприятия
Процедура не проводится при повреждениях шейного отдела позвоночника, серьезных травмах шеи и лица. К противопоказаниям относится также резкий отек гортани и наличие опухолей в органах дыхания.
Подготовка врача
Перед интубацией специалист проверяет состояние оборудования (осматривает эндотрахеальную трубку, тестирует манжету и электроотсос). Врач оценивает качество соединения клинка и рукояти интубационного ларингоскопа, яркость лампы. На случай непредвиденной ситуации подготавливается дополнительный комплект для процедуры.
Подготовка пациента
Сначала врач выбирает вид интубации: ортотрахеальную или назотрахеальную. Первая проводится чаще второй. Перед ортотрахеальной процедурой выполняется следующее:
Больного располагают в положении Джексона или Тренделенбурга. Рассмотрим, чем они отличаются.
Положение Джексона
Пациент лежит на горизонтальной плоскости. Затылок касается операционного стола или располагается на небольшой подушечке (высота не более 5 см). Такое положение обеспечивает совмещение осей гортани и глотки. Ось полости рта располагается под прямым углом.
Положение Тренделенбурга
Больной лежит на спине с приподнятыми ногами. Нижние конечности по отношению к голове подняты под углом 45 градусов. Такое положение оптимально при гинекологических и урологических операциях. Оно обеспечивает улучшение кровоснабжения мозга в случае острой анемии, коллапса, шока.
Выбор трубки
Большинству взрослых пациентов вводят трубки диаметром более 8 мм. Они имеют низкое сопротивление воздушному потоку, а также облегчают аспирацию секрета. Такие изделия, в отличие от узких, позволяют в случае необходимости ввести бронхоскоп.
При работе с младенцами и детьми старше 1 года используют трубки меньшего размера. Диаметр выбирают на основании специального расчета: (возраст больного + 16):4. Например, для 4-летнего ребенка подойдет эндотрахеальная трубка диаметром 5 мм. Показатель получен следующим образом: (4+16):4=5 мм.
В некоторых случаях трубку оснащают жестким стилетом, благодаря чему она становится ровной до дистального края манжеты. В месте его расположения трубку сгибают под углом 35 градусов, что облегчает введение. В результате она по форме напоминает хоккейную клюшку.
Техника использования ларингоскопа
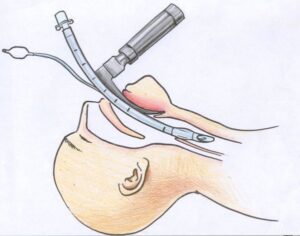
Прежде чем ввести прибор, врач визуализирует надгортанник и голосовые связки. При этом ларингоскоп находится в левой руке. Его лезвие используется для смещения языка, что позволяет открыть заднюю стенку глотки. При поднятии надгортанника применяются как прямые, так и изогнутые клинки.
После определения структур гортани врач вводит в трахею пациента эндотрахеальную трубку. Если движение изделия затруднено, специалист поворачивает его по часовой стрелке на 90 градусов.
Альтернативные устройства
Помимо ларингоскопа для интубации трахеи используются следующие приборы:
При интубации трахеи часто используются светодиодные ларингоскопы KaWe (КаВе). Они комплектуются сменными металлическими клинками различных форм и размеров, поэтому подходят для работы с детьми и взрослыми пациентами.
Для чего интубируют человека
Предварительная оксигенация является обязательной для пациентов с COVID-19 из-за риска быстрого снижения уровня насыщения гемоглобина артериальной крови кислородом. После оптимизации положения пациента и коррекции гемодинамических нарушений выполните предварительную оксигенацию с фракцией вдыхаемого кислорода 100% в течение не менее 3 минут при активном дыхании или восьми вдохах, каждый из которых равен жизненной емкости легких.
Быстрая последовательная интубация, показанная для всех случаев, чтобы свести к минимуму время апноэ, может привести к значительной аэрозолизации, если проводится вентиляция легких с применением дыхательной маски. Поэтому такая вентиляция легких должна проводиться с осторожностью и только в том случае, если происходит снижение насыщения гемоглобина артериальной крови кислородом до критической отметки.
Если нет других указаний, прием Селлика не должен использоваться. Таким образом, первичный успех вентиляции может быть максимизирован, и оптимальная вентиляция легких (при необходимости) не нарушается. Для предотвращения десатурации рекомендуется апнойная оксигенация с применением низкопоточной назальной оксигенации во время попыток интубации трахеи. Поскольку этот процесс сопровождается генерацией аэрозоля, следует избегать высокого потока кислорода, подаваемого через нос.
Рекомендуется осторожное введение гипнотических агентов, чтобы свести к минимуму гемодинамическую нестабильность. Также показано введение рокурония в количестве 1,2 мг/кг или суксаметония — 1 мг/кг, которые обеспечат быстрое начало нервно-мышечной блокады и предотвратят кашель и связанную с ним аэрозолизацию. Рекомендуется также проводить нейромышечный мониторинг.
Настоятельно рекомендуется использовать при интубации видеоларингоскоп, в идеале одноразовый, но с отдельным экраном, чтобы свести к минимуму контакт с пациентом. В случае неудачи интубации трахеи можно осторожно использовать ручную вентиляцию легких с последующей попыткой интубации трахеи (максимум дважды и с учетом изменения положения, устройства и техники между попытками). Если интубация трахеи не удалась дважды или если требуется искусственный дыхательный путь, настоятельно рекомендуется использовать надгортанные устройства (ларингеальные маски) второго поколения (предпочтительно то устройство, которое позволяет в последующем проводить интубацию через него посредством введения гибкого бронхоскопа).
При невозможности обеспечить проходимость дыхательных путей при помощи видеоларингоскопии и установки надгортанного воздуховода, может быть рассмотрена хирургическая или чрескожная коникотомия). Очень желательно, чтобы принятие решения о коникотомии не откладывалось до снижения насыщения гемоглобина артериальной крови кислородом ниже критической отметки. Если пациенту показано выполнение интубации в сознании, применение внутривенной седации может свести к минимуму кашель. Необходимо свести к минимуму использование аэрозольной местной анестезии и рассмотреть возможность использования для слизистых ингалятора, валиков и марлевых тампонов, а также (если позволяет состояние пациента) блокады нервов, иннервирующих верхние дыхательные пути.
Необходимо использовать одноразовые гибкие бронхоскопы, чтобы снизить риск перекрестного заражения. Настоятельно рекомендуется использовать бронхоскоп с отдельным экраном. Можно рассмотреть интубацию трахеи в сознании с использованием видеоларингоскопии, поскольку это быстрее, чем фиброоптическая интубация.
Несмотря на потенциальную возможность аэрозолизации, трахеостомия с местной анестезией должна быть рассмотрена в случае неудачного проведения интубации трахеи и последующего пробуждения пациента, а также в тех случаях, когда очевидна невозможность обеспечения проходимости дыхательных путей стандартными методами. В случае сценария “невозможно интубировать, невозможно оксигенировать” необходимо выполнить эксренную коникотомию.
Если пациенту с COVID-19 требуется экстренная интубация трахеи, то перед обеспечением проходимости дыхательных путей члены бригады должны надеть средства индивидуальной защиты (СИЗ). Гипоксическому пациенту может потребоваться щадящая вентиляция легких с применением дыхательной маски, чтобы дать больше времени пациенту и клиницистам.
Поместите вирусно-бактериальные фильтры твердых частиц воздуха между лицевой маской или эндотрахеальной трубкой и дыхательным контуром, как только пациент будет подключен к аппарату искусственной вентиляции легких. Следует избегать разгерметизации и отключения дыхательного контура, чтобы предотвратить распространение вируса.
ИНТУБАЦИЯ ТРАХЕИ
Интубация трахеи — установка эндотрахеальной трубки с целью обеспечения проходимости дыхательных путей и проведения искусственной вентиляции легких.
«Золотым стандартом» в работе анестезиолога-реаниматолога является оротрахеальная интубация при помощи ларингоскопа.
Показания и противопоказания
Ларингоскопия с последующей интубацией трахеи используется в анестезиологии более 100 лет. Показания, противопоказания и оборудование при данной манипуляции являются базовыми аспектами в анестезиологии-реаниматологии.
Показания
Оборудование
Внимание! Проверьте заранее, что все оборудование работает.
Показания к видеоларингоскопии
Трудная интубация трахеи и трудные дыхательные пути в анестезиологии
Трудная интубация трахеи и трудные дыхательные пути — клиническая ситуация, в которой анестезиолог испытывает трудности с вентиляцией маской или с интубацией трахеи, что может привести к риску возникновения критической гипоксии.
Предикторы трудной интубации трахеи
К предикторам трудной интубации трахеи относятся: морбидное ожирение, ограниченная подвижность шеи и в височно-нижнечелюстном суставе, скошенный подбородок, тироментальное расстояние, грудино-ментальная дистанция
Прогнозирование трудных дыхательных путей
При прогнозировании трудных дыхательных путей следует ожидать несколько ситуаций:
Для предупреждения непредвиденной трудной интубации рекомендуется использовать прогностическую шкалу интубации трахеи: Маллампати и/или Эль-Ганзури.
Алгоритм при трудной интубации трахеи
Алгоритм при трудной интубации трахеи разработан Американским и Британским обществом анестезиологов:
Калькулятор шкалы Эль-Ганзури
Шкала Эль-Ганзури используется для прогнозирования трудной интубации. Рекомендуемый способ обеспечения проходимости дыхательных путей: 0–3 балла интубация трахеи при обычной ларингоскопии; 4–7 интубация трахеи при видеоларингоскопии; 8–12 интубация трахеи в сознании при бронхоскопии.
Шкала MACOCHA
Шкала MACOCHA
Шкала MACOCHA — прогностическая шкала интубации трахеи у тяжелых больных в отделении реанимации.
Предложена в 2013 году Одри Де Йонг чтобы предотвратить и ограничить частоту опасных для жизни осложнений после сложной интубации. Используется система подсчёта баллов, где 0 баллов – лёгкая интубация, а 12 баллов – очень сложная интубация трахеи.
Международные рекомендации при интубации трахеи
Рекомендации при интубации трахеи разработаны Американским обществом анестезиологов (ASA, 2013 год), Британским обществом трудных дыхательных путей (DAS, 2015 год), Британским обществом специалистов по ожирению и бариатрической анестезии (SOBA, 2016 год) и Российской федерацией анестезиологов (ФАР, 2018 год).
Рекомендации ASA
Рекомендации DAS
Стратегия VORTEX
Vortex (в переводе с англ. вихрь) — алгоритм действий анестезиолога при возникновении критической ситуации. Стратегия Vortex — это «вихревой» подход к проблеме трудных дыхательных путей. Рекомендован Обществом анестезиологов Австралии и Новой Зеландии.
Рекомендации SOBA
Рекомендации ФАР
Скачать рекомендации ФАР по обеспечению проходимости дыхательных путей можно здесь
Прямая ларингоскопия

Улучшенное положение Джексона при ларингоскопии достигается путём размещения под головой несжимаемой подушки толщиной 10–15 см (или валика под затылком), подробнее здесь
В 2004 году Collins et al. продемонстрировали новую позицию для ларингоскопии, названную как «HELP» (Head-Elevated Laryngoscopy Position), т.е. ларингоскопия с приподнятой головой, которая улучшает визуализацию гортани у пациентов с морбидным ожирением по сравнению с классической позицией, подробнее здесь
Ларингоскоп используется для смещения языка и надгортанника с оптической оси. Язык смещается с оптической оси горизонтально (как правило, влево), подъязычная кость и прилегающие к ней ткани сдвигаются кпереди, а надгортанник напрямую или не напрямую поднимается, чтобы открыть гортань. Сила, приложенная к ручке ларингоскопа, должна поднимать подъязычную кость и прилегающие к ней ткани параллельно оптической оси. Соответствующая подъемная сила, которая может стать причиной большого растяжения ткани, является ключевым фактором эффективной прямой ларингоскопии. Важно достичь возможно наилучшего обзора гортани без повреждения тканей. Вывести оптическую ось при прямой ларингоскопии не всегда возможно. Разгибание головы облегчает введение ларингоскопа, уменьшает контакт ларингоскопа с верхними зубами, улучшает обзор гортани и облегчает открывание рта. Разгибание головы следует использовать при отсутствии противопоказаний.
Техника BURP: backward, upward, and rightward pressure on the larynx
Когда трахея находится в переднем анатомическом положении, применяется маневр BURP (backward, upward, and rightward pressure on the larynx: давление назад, вверх и вправо), что значительно облегчает обзор гортани при ларингоскопии: 1) приложите пальцы к щитовидной железе 2) приложите обратное давление и подтолкните щитовидный хрящ к подбородку 3) переместите его вправо от пациента. Данная техника может улучшить визуализацию входа в гортань.
Оротрахеальная интубация и л арингоскоп Macintosh
Изогнутый ларингоскоп Macintosh радикально отличается от предшествовавших ему прямых ларингоскопов Miller. В частности, длинная ось клинка изогнута, поперечное сечение выглядит как повернутая вправо буква «Z», ребро и кромка массивные, кончик атравматичен, а лампочка защищена ребром. Однако главной инновацией Macintosh была его новая техника непрямого поднимания надгортанника, достигаемая натяжением подъязычно-надгортанной связки вслед за кончиком ларингоскопа, расположенным в валекуле. Эта техника — ключ к успеху в применении ларингоскопа Macintosh и его фундаментальный недостаток. Когда все идет хорошо, надгортанник поднимается полностью, лежит позади и параллельно задней поверхности клинка ларингоскопа. Однако у некоторых пациентов корректно расположить ларингоскоп Macintosh невозможно. Малейшее затруднение приводит к частичному приподниманию надгортанника, ошибочно описываемому как «пролабирующий надгортанник». Большие трудности приводят к полной невозможности поднять надгортанник, и, как следствие, голосовые связки не визуализируются. Интубация трахеи производится, как правило, при помощи быстрой последовательности манипуляций, в которой все компоненты сложной техники переходят один в другой. И лучше всего техника интубации получается тогда, когда отработаны все компоненты.
Техника оротрахеальной интубации
ЛАРИНГОСКОПИЧЕСКИЕ КЛИНКИ FLEXTIP+ HEINE — ЭТО ЛАРИНГОСКОПИЧЕСКИЕ КЛИНКИ MACINTOSH С ЗАГИБАЕМЫМ (ДО 70°) КОНЦОМ КЛИНКА
Контроль уровня наклона конца клинка HEINE при интубации обеспечивает удобный просмотр голосовых связок. Контакт с верхним рядом зубов и излишнее давление на язык и мягкие ткани исключены, подробнее здесь. Скачать каталог, инструкцию и презентацию ларингоскопов HEINE можно здесь
Тремя последовательными компонентами прямой ларингоскопии являются: введение ларингоскопа, коррекция его положения и подъемной силы и применение других приемов для оптимизации обзора голосовой щели. Полное открывание рта облегчает введение ларингоскопа. Он вводится с правой стороны рта и справа от языка, одновременно с этим необходимо следить за тем, чтобы не защемить губы между клинком ларингоскопа и зубами. Ларингоскоп устанавливается и одновременно сдвигается к срединной линии, чтобы сдвинуть язык влево. Прогрессирующая визуализация анатомических структур снижает риск травмы. Надгортанник является первым ключевым анатомическим ориентиром. Кончик ларингоскопа устанавливается в валекуле, и надгортанник опосредованно поднимается под силой, натягивающей подъязычно-надгортанную связку. Когда обеспечено достаточное поднимание надгортанника, дальнейшая подъемная сила прикладывается к ларингоскопу, чтобы достичь наилучшего обзора гортани. Крайне важно не упираться в верхние зубы, поскольку это может привести к их повреждению и ухудшить визуализацию гортани. Если визуализацию гортани невозможно осуществить без давления на зубы, следует отказаться от применения такого ларингоскопа и применить другой способ интубации трахеи.
Когда достигается хорошая визуализация гортани, идентифицируются голосовые связки, черпаловидно-надгортанные складки, задние хрящи гортани и межчерпаловидные ямки. Обзор следует оптимизировать, чтобы облегчить прохождение эндотрахеальной трубки. Если визуализация гортани плохая, важно убедиться в том, что базовая техника была выполнена оптимальным образом и были применены другие приемы. Наружная манипуляция с гортанью (лучше описываемая как «бимануальная ларингоскопия», которая подразумевает внутреннее движение ларингоскопа при внешнем воздействии на гортань, маневр BURP), выполняемая анестезиологом, который дает указания помощнику, всегда улучшает обзор гортани. Это ключевой прием.
Проведение эндотрахеальной трубки при эффективной ларингоскопии
Визуализация голосовых связок поддерживается, пока анестезиолог заводит трубку между голосовыми связками под контролем зрения. Прохождение трубки в гортань из заднелатерального положения облегчает наблюдение за проведением трубки к голосовым связкам и между ними. Управление трубкой и проведение ее под контролем зрения проще осуществлять, когда она имеет оптимальную форму «хоккейной клюшки», обычно придаваемую вставляемым в трубку стилетом. Эндотрахеальную трубку продвигают до тех пор, пока манжета не окажется на 2 см дистальнее голосовых связок. Важно оставить трубку в таком положении, поскольку более проксимальная позиция может привести к утечкам через манжету и давлению на возвратный гортанный нерв. Манжету раздувают до давления чуть выше «исключительно герметизирующего» и подтверждают правильное положение трубки. Затем давление в манжете фиксируют на уровне между 25 и 30 см вод. ст.
Сложности при интубации трахеи возникают преимущественно вследствие невозможности увидеть гортань. Эффективность прямой ларингоскопии оценивают с точки зрения достигнутого наилучшего ракурса гортани. Наиболее широко используемой шкалой является описанная Cormack и Lehane.