для чего слезное мясцо
Дакриоцистит
В этой статье мы расскажем вам:
Дакриоцистит глаза – протекающий в острой или хронической форме воспалительный процесс, поражающий область слезного мешка, расположенного между спинкой носа и внутренним уголком глаза. Развивается на фоне стеноза (нарушение проходимости слезных протоков), либо облитерации (патология, препятствующая прохождению жидкости) слезного канала. Болезнь сопровождается рядом типичных симптомов, в числе которых затруднение оттока слезной жидкости, отделение гнойного содержимого из слезных путей, отечность и припухлость век, болезненные ощущения. Методы лечения включают применение антибиотиков и использование физиопроцедур. В тяжелых случаях может потребоваться хирургическое лечение.
Симптомы дакриоцистита
Хронический дакриоцистит сопровождается рядом следующих признаков:
Припухлость в области слезного мешочка;
Болезненность в области слезно-носового канала. Болевой синдром может усиливаться при переохлаждении или надавливании;
Образование гнойного экссудата. Характерно выделение гноя через слезные точки даже при незначительном надавливании на внутренний угол глазной щели;
Отечность. Если заболевание в хронической форме протекает длительно, возможно появление сильной отечности тканей век;
Растяжение слезного мешочка. Определить этот признак просто – кожные покровы над мешком приобретают синеватый оттенок, становятся истонченными, возможно просвечивание капилляров.
Отсутствие лечения при хроническом дакриоцистите может привести к ряду осложнений, в числе которых присоединение инфекции бактериальной или вирусной этиологии.
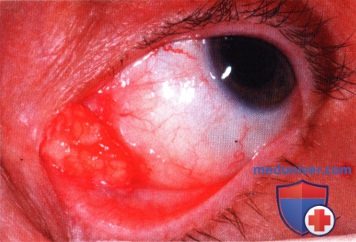
Острый дакриоцистит характеризуется более выраженной клинической картиной. Его симптомы:
Смыкание щели глаза. Наиболее распространенный при острой форме заболевания симптом – сужение глазной щели вплоть до полного смыкания; также появляется ощущение болезненности и стянутости;
Выраженная отечность век, полости носа, щек;
Покраснение кожных покровов вокруг глаз;
Припухлость в области слезного протока;
Признаки общей интоксикации организма. Симптомы острого дакриоцистита глаза включают ухудшение самочувствия, повышение температуры тела, возможно появление тошноты, слабости;
Покраснение конъюнктивы глазного яблока.
При остром дакриоцистите высока вероятность рецидива и развития осложнений. Одним из самых грозных осложнений может гнойное воспаление. Как правило, это происходит при неправильном лечении или полном его отсутствии. После самопроизвольного вскрытия абсцесса возможно формирование внешних или внутренних фистул – отверстий, из которых появляется гнойное содержимое.
Также к числу самых серьезных осложнений дакриоцистита относится образование флегмоны мягких тканей лица. Флегмона, в отличие от абсцесса, не имеет четких границ.
Врачи выделяют еще одну форму дакриоцистита – дакриоцистит новорожденных. Это воспаление, развивающееся в результате нарушения проходимости носослезных протоков глаза. Развитие данной формы у детей происходит в результате незначительных аномалий внутриутробного развития.
Воспаление слезного мешка у детей раннего возраста сопровождается рядом характерных клинических признаков. В их числе выделение гноя при надавливании на слезный мешок, обильное слезотечение, покраснение тканей в области поражения. Ввиду появления болезненности, ребенок ведет себя беспокойно, капризничает, имеет плохой аппетит и нарушенный сон. Лечебная тактика дакриоцистита у новорожденных, помимо применения лекарственных препаратов, обязательно включает массаж этой области.
Диагностика дакриоцистита
распространяться не только на область глазницы, но также на носовую и ротовую полости. Для выявления вторичных или первичных патологий пациенту рекомендуется посетить не только офтальмолога, но также отоларинголога, стоматолога.
Для постановки диагноза применяются следующие манипуляции:
Осмотр. Первичный осмотр пациента позволяет выявить главные признаки острого дакриоцистита. В их числе выделение гнойного экссудата, болезненность в пораженной области. При осмотре проводится пальпация, то есть, прощупывание;
Зондирование. Для определения масштаба воспалительного процесса требуется проведение процедуры зондирования, представляющей собой промывание слезных протоков в диагностических целях. На фоне полной непроходимости вещество, вводимое в слезный канал, вытекает обратно, а не проходит в полость носа;
Бактериологический посев. Эта методика необходима для выявления микрофлоры, которая спровоцировала воспаление. Бакпосев позволяет точно определить природу возбудителя, спровоцировавшего воспалительный процесс. Это делается для того, чтобы подобрать лекарственные препараты для местного лечения и приема внутрь;
Рентгенологическое исследование. Рентгенография позволяет определить характер и локализацию процессов воспалительной этиологии. При проведении этой процедуры используется специальное контрастное вещество.
Лечение дакриоцистита
Лечебная тактика подбирается индивидуально в каждом конкретном случае. Какие способы будут наиболее эффективными, определяет только специалист. Самолечение может привести к осложнениям.
Физиотерапевтические процедуры используют для ускорения процесса реабилитации после разрешения основных симптомов болезни.
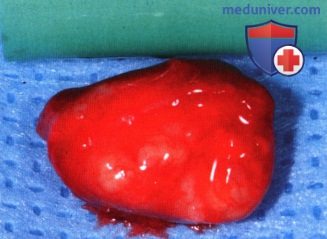
Оперативное вмешательство является одним из вариантов лечения, и включает проведение дакриоцисториностомии. Этот способ подразумевает формирование нового протока, соединяющего носовую полость и слезный мешок. При проведении хирургического вмешательства применяют эндоскопическое оборудование. Такой подход позволяет исключить появление следов операции на лице. При процедуре применяют как местный, так и общий наркоз. Операция редко провоцирует осложнения. Специалисты называют это метод максимально щадящим.
Реабилитационный период после хирургического вмешательства занимает от недели до месяца. В послеоперационном периоде назначается местная терапия (мази, капли для глаз, массаж). При выраженном болевом синдроме врач может назначить обезболивающие препараты.
Чтобы вылечить дакриоцистит у взрослых, используются лекарственные препараты различного действия. Медикаменты применяют как после проведения оперативного вмешательства, так и в период подготовки к хирургическим манипуляциям. В зависимости от особенностей течения болезни, больному могут быть назначены:
Антибиотики (капли, мази) широкого спектра действия;
Антисептики и антимикробные препараты (также в виде капель);
Нестероидные противовоспалительные препараты (обладают местным обезболивающим и противовоспалительным действием, назначаются совместно с антибиотиками).
Терапия дакриоцистита у новорожденных подразумевает иной подход. На первоначальном этапе требуется делать ребенку регулярный массаж. Область проекции слезного мешка на коже надо массировать пальцами, совершая легкие толчкообразные движения.
Направление движений – от носа к внутреннему углу глаза, снизу вверх. Делать массаж следует несколько раз в день. Если массаж проводится правильно, то из нижней слезной точки может выделяться небольшое количество гноя. После окончания процедуры рекомендуется закапать капли, назначенные врачом.
Если массажные техники не принесли ожидаемого результата, необходимо начать промывание слезного канала. Дакриоцистит у новорожденных чаще лечится именно таким образом. Важно также узнать, почему массаж не позволил получить положительного эффекта, так как в ряде случаев это происходит по причине неправильного проведения. Чтобы исключить ошибки, массажные движения родителям должен показать врач-офтальмолог.
Промывание слезного канала представляет собой процедуру, во время которой в проток вводится зонд с дезинфицирующим раствором. Манипуляция относительно безболезненна и проводится под местной анестезией.
Заключение
Не менее важна профилактика дакриоцистита. Чтобы предупредить это неприятное заболевание, рекомендуется своевременно лечить патологии ЛОР-органов, избегать травм и механических повреждений. Для профилактики осложнений на фоне уже выявленного дакриоцистита следует выполнять рекомендации лечащего врача.
Для чего слезное мясцо
Слезное мясцо расположено у внутренней спайки век с носовой стороны от полулунной складки. Оно покрыто неороговевающим эпителием,аналогичным эпителию конъюнктивы. Однако слезное мясцо содержит элементы кожи, такие, как волосяные фолликулы, сальные, потовые и добавочные слезные железы. Следовательно, в слезном мясце могут развиваться опухоли или кисты, аналогичные образованиям кожи, конъюнктивы или слезной железы (1-27). Приблизительно 95% подозрительных и удаленных опухолей слезного мясца оказываются доброкачественными, большинство из них — папилломы или меланоцитарные невусы.
Только 5% опухолей по результатам исследования биопсии являются злокачественными (1,3). В нашей описанной ранее серии наблюдений из 57 иссеченных опухолей слезного мясца папиллома диагностирована в 32% случаев, меланоцитарный невус—в 24% случаев, пиогенная гранулема — в 9%, инклюзионная киста — в 7%, хроническое воспаление—в 7% и онкоцитома—в 4% случаев (3). Распределение опухолей в выполненном позже исследовании серии из 93 случаев приведено в таблице ниже.
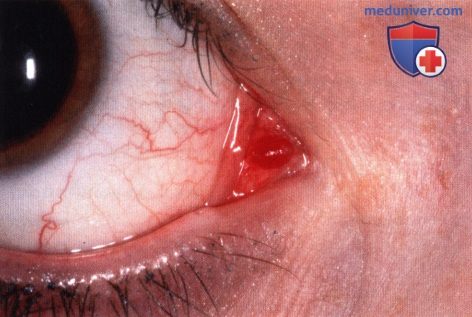
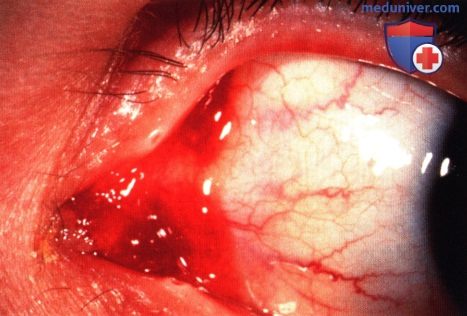
а) Клиническая картина. Клинически опухоль слезного мясца выглядит как увеличение мясца или как четко отграниченное образование, развивающееся из слезного мясца или смещающего его в сторону. Клиническая картина зависит от типа опухоли.
Папиллома обычно выглядит как ветвящееся образование, в центре каждого отростка видны тонкие сосудистые пучки (1-3). Невус слезного мясца обычно развивается в период полового созревания, степень пигментации вариабельна, со временем отмечаются небольшие изменения размеров и цвета. Обычно он содержит прозрачнее кисты, видимые при биомикроскопии на щелевой лампе (1-3). Меланома слезной железы выглядит как солидное образование, обычно не содержащее кист, различной степени пигментации (27).
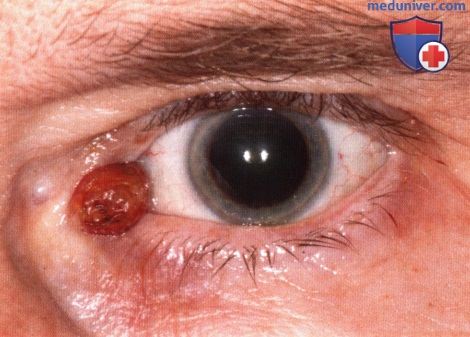
Онкоцитома — доброкачественная опухоль, которая, как считают, развивается из трансформированных клеток железистого эпителия, чаще всего она локализуется в слезной железе, слюнных железах; встречается она и в других органах. Онкоцитома слезного мясца проявляется как не вызывающее жалоб медленно растущее красно-синее солидное или кистозное образование (15-21). Наиболее часто она развивается у престарелых пациентов.
Некоторые опухоли и кисты сальной железы встречаются и в слезном мясце. Гиперплазия и аденома сальной железы могут клинически быть похожи друг на друга и выглядеть как гладкое или узловатое образование желтого цвета. Карцинома сальной железы в области глаза обычно развивается из сальной железы хряща века (мейбомиевой железы) или ресниц (желез Цейса), но иногда развивается также из сальной железы слезного мясца (8,26). Карцинома сальной железы протекает агрессивно и метастазирует.
Также на слезном мясце могут развиваться и другие новообразования, в том числе метастазы карциноидных опухолей, кавернозная гемангиома, саркома Капоши, лимфаденома, аденосквамозная карцинома, дакриопс и дермоид (1-3,22-25).
ПАПИЛЛОМА СЛЕЗНОГО МЯСЦА
НЕВУС СЛЕЗНОГО МЯСЦА
Невус слезного мясца во многом похож на описанный выше невус конъюнктивы. Большинство из них в различной степени пигментированы и содержат прозрачные кисты, видимые при биомикроскопии на щелевой лампе.
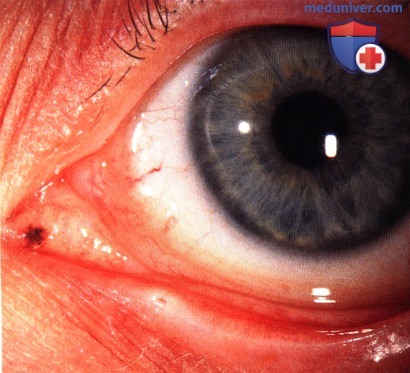
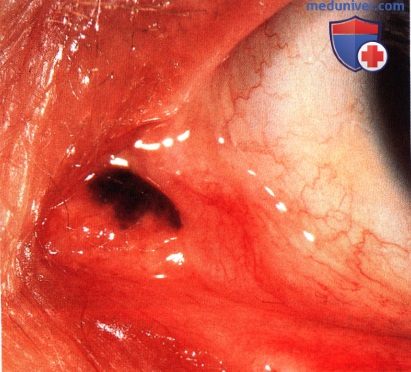
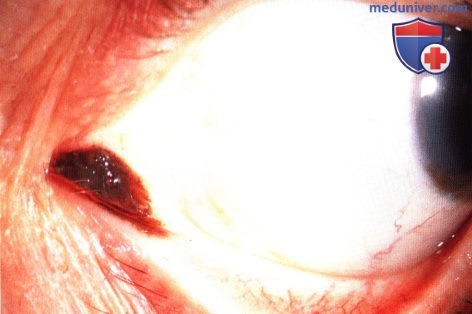
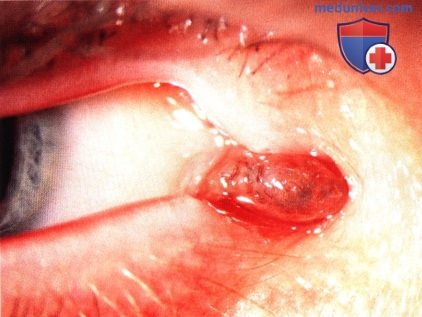
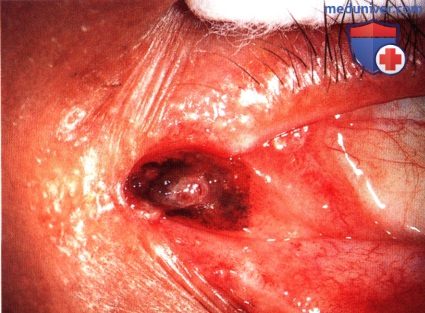
МЕЛАНОМА СЛЕЗНОГО МЯСЦА
Меланома слезного мясца во многом похожа на меланому конъюнктивы. Она может развиваться из первичного приобретенного меланоза, ранее существовавшего невуса или de novo. В отличие от невуса, она обычно крупнее, не содержит кист и медленно увеличивается в размерах. Могут наблюдаться местная инвазия, метастазирование в регионарные лимфоузлы или появление отдаленных гематогенных метастазов.
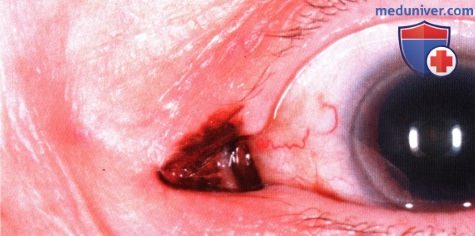
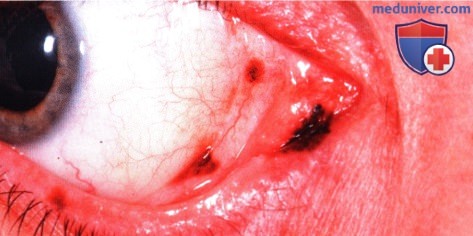
ОНКОЦИТОМА СЛЕЗНОГО МЯСЦА
Онкоцитома — достаточно часто встречающееся новообразование слезной железы; часто она существует бессимптомно. Онкоцитома слезного мясца чаще становится заметной и проявляется в виде солидной или кистозной массы.
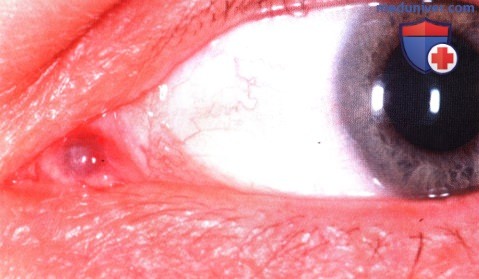
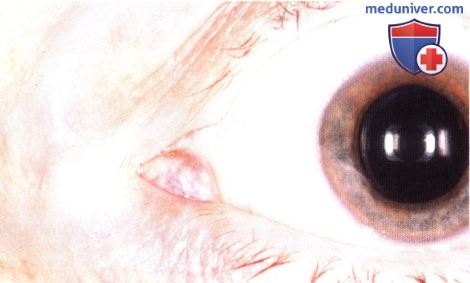
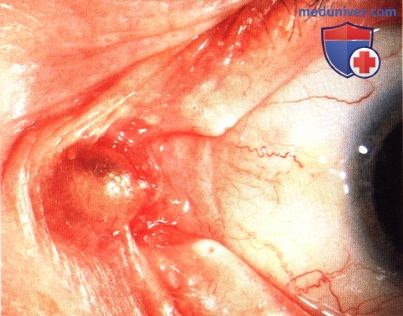

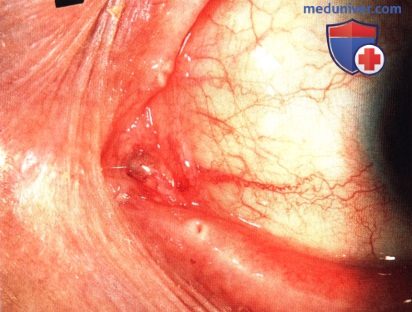
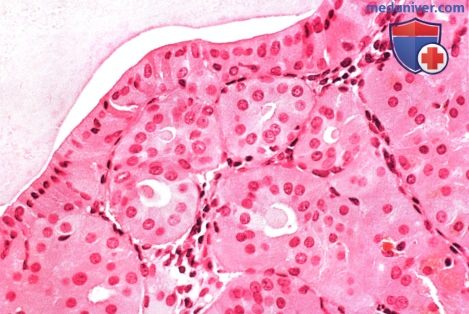
ОПУХОЛИ САЛЬНЫХ ЖЕЛЕЗ СЛЕЗНОГО МЯСЦА
Поскольку слезное мясцо содержит большое количество сальных желез, не удивительно, что в нем могут развиваться кисты, гиперплазия, аденома и карцинома сальной железы.

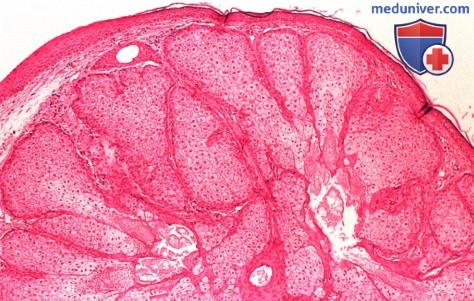
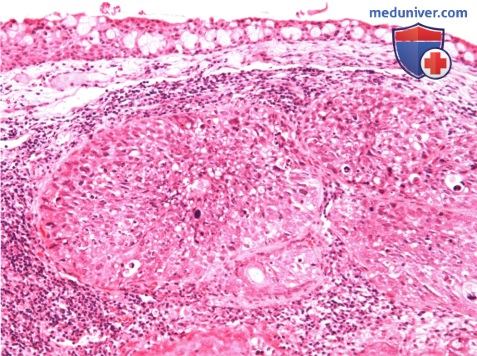
КИСТЫ СЛЕЗНОГО МЯСЦА
РАЗЛИЧНЫЕ ОПУХОЛИ СЛЕЗНОГО МЯСЦА
Некоторые опухоли век и конъюнктивы, о которых мы рассказывали выше, такие, как пиогенная гранулема, саркома Капоши, кавернозная гемангиома, лимфома и фиброма могут развиваться также и в слезном мясце.

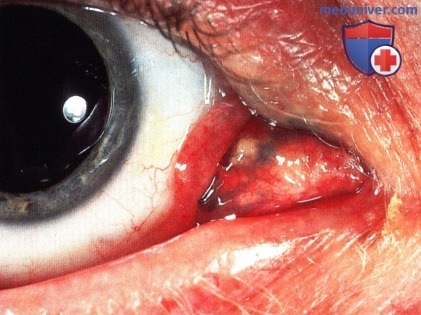
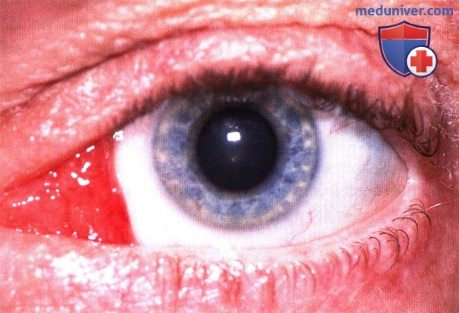

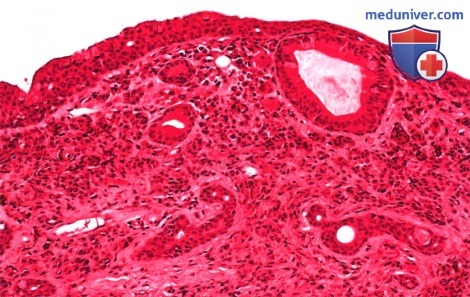
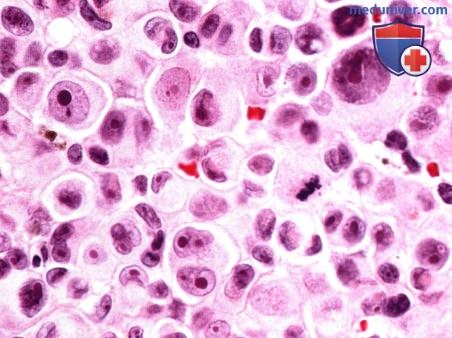
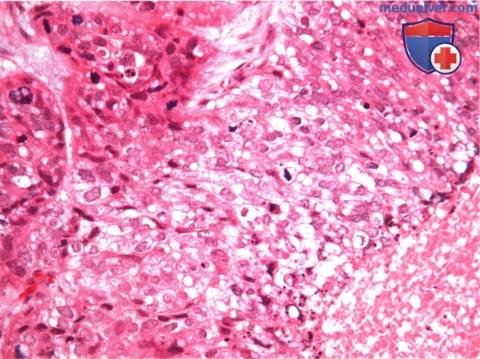
б) Патологическая анатомия. Патологическая анатомия опухолей слезного мясца не отличается от патологической анатомии аналогичных опухолей конъюнктивы, описанной в соответствующих разделах. Онкоцитома состоит из доброкачественных эпителиальных клеток с обширной эозинофильной зернистой цитоплазмой. При электронной микроскопии наблюдаются аномальные митохондрии в большом количестве.
в) Лечение. Лечение опухолей слезного мясца заключается в полном иссечении, если это возможно. Обычно мы выполняем местную субкарункулярную анестезию и под микроскопом выполняем разрез нормальной окружающей конъюнктивы приблизительно в 1-2 мм от края опухоли. В некоторых случаях, когда опухоль распространяется глубоко в глазницу, чтобы не отсечь внутреннюю прямую мышцу, ее берут на крючок. Опухоль удаляется целиком с соблюдением правил абластики и, по возможности, с минимальным количеством манипуляций.
На края конъюнктивы дополнительно оказывается криовоздействие. Плоскоклеточная папиллома требует дополнительных мер предосторожности, поскольку, так же, как и на конъюнктиве, разрыв образования теоретически может привести к диссеминации частиц вируса в окружающих тканях. Папиллома на ножке иногда захватывается зажимом у основания и отсекается под зажимом, таким образом, все новообразование удаляется целиком. Другим способом является заморозка новообразования криозондом и отсечение его у основания. Новообразования, подозрительные на злокачественные опухоли, например, на меланому и карциному сальной железы, требуют более обширного иссечения и агрессивной криотерапии, поскольку они обладают способностью прорастать вглубь тканей.
При первичном приобретенном меланозе и меланоме мы часто применяем обтураторы слезных точек с целью профилактики обсеменения опухолевыми клетками слезоотводящих путей.
г) Список использованной литературы:
1. Shields CL, Demirci Н, Karatza Е, et al. Clinical survey of 1643 melanocytic and nonmelanocytic tumors of the conjunctiva. Ophthalmology 2004; 111:1747-1754.
2. Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol 2004;49:3-24.
3. Shields CL, Shields JA, White D, et al. Types and frequency of lesions of the caruncle. Am J Ophthalmol 1986;102:771-778.
4. Luthra CL, Doxanas MT, Green WR. Lesions of the caruncle. A clinicopathologic study. Surv Ophthalmol 1978;23:183-195.
5. Shields CL, Shields JA. Tumors of the caruncle. In: Shields JA, ed. Update on malignant ocular tumors. Int Ophthalmol Clin 1993;33:31-36.
6. Kaeser PF, Uffer S, Zografos L, et al. Tumors of the caruncle: a clinicopathologic correlation. Am J Ophthalmol 2006;142:448-455.
7. Shields CL, Fasiudden A, Mashayekhi A, et al. Conjunctival nevi: clinical features and natural course in 410 consecutive patients. Arch Ophthalmol 2004;122:167-175.
8. Shields JA, Demirci H, Marr BP, et al. Sebaceous carcinoma of the eyelids. Personal experience with 60 cases. The 2003 J. Howard Stokes Lecture. Ophthalmology 2004; 111:2151-2157.
9. Kiratli H, Shields CL, Shields JA, et al. Metastatic tumors to the conjunctiva. Report of ten cases. Br J Ophthalmol 1996;80:5-8.
10. Say EA, Shields CL, Bianciotto C, et al. Oncocytic lesions (oncocytoma) of the ocular adnexa: report of 15 cases and review of literature. Ophthal Plast Reconstr Surg 2012;28(1): 14-21.
11. Uysal Y, Shields CL, Mashayekhi A, et al. Ultrasound biomicroscopy of cystic and solid caruncular oncocytoma. Arch Ophthalmol 2006;124:1650-1652.
12. Morgan MB, Truitt CA, Romer C, et al. Ocular adnexal oncocytoma: a case series and clinicopathologic review of the literature. Am J Dermatopathol 1998;20:487-490.
13. Streeten BW, Carrillo R, Jamison R, et al. Inverted papilloma of the conjunctiva. Am J Ophthalmol 1979;88:1062-1066.
14. Kalski RS, Lomeo MD, Kirchgraber PR, et al. Caruncular malignant melanoma in a Black patients. Ophthal Surg 1995;26:139-141.
15. Deutsch AR, Duckworth JK. Onkocytoma (oxyphilic adenoma) of the caruncle. Am J Ophthalmol 1967;64:458-461.
16. Biggs SL, Font RL. Oncocytic lesions of the caruncle and other ocular adnexa. Arch Ophthalmol 1977;95:474-478.
17. Rennie IG. Oncocytomas (oxyphil adenomas) of the lacrimal caruncle. Br J Ophthalmol 1980;64:935-938.
18. Lamping KA, Albert DM, Ni C, et al. Oxyphil cell adenomas. Arch Ophthalmol 1984;102:263-264.
19. Shields CL, Shields JA, Arbizo V, et al. Oncocytoma of the caruncle. Am J Ophthalmol 1986;102:315-319.
20. Orcutt JC, Matsko TH, Milam AH. Oncocytoma of the caruncle. Ophthal Plast Reconstr Surg 1992;8:300-302.
21. Chang WJ, Nowinski TS, Eagle RC Jr. A large oncocytoma of the caruncle. Arch Ophthalmol 1995;113:382.
22. Gritz DC, Rao NA. Metastatic carcinoid tumor diagnosis from a caruncular mass. Am J Ophthalmol 1991;112:470-471.
23. Nylander AG, Atta HR. Adenosquamous carcinoma of the lacrimal caruncle: a case report. Br J Ophthalmol 1986;70:864-866.
24. Ghafouri A, Rodgers IR, Perry HD. A caruncular dermoid with contiguous eyelid involvement: embryologic implications. Ophthal Plast Reconstr Surg 1998; 14: 375-377.
25. Rossman D, Arthurs B, Odashiro A, et al. Basal cell carcinoma of the caruncle. Ophthal Plast Reconstr Surg 2006;22:313-314.
26. Shields JA, Shields CL, Marr BP, et al. Sebaceous carcinoma of the caruncle. Cornea 2006;25(7):858-859.
27. Shields JA, Lim R, Lally SL, et al. Malignant melanoma presenting as pedunculated lesion of the caruncule. JAMA Ophthalmol 2015; in press.
Редактор: Искандер Милевски. Дата публикации: 18.5.2020