для чего трубка после операции
Для чего трубка после операции
Роль дренирования брюшной полости после травмы относится к наиболее спорным темам. Существует убедительное подтверждение, что использование пассивных дренажей связано с повышенным риском сепсиса. Однако применение закрытых аспирирующих дренажей не увеличивает риск внутрибрюшных осложнений, и доказано, что при обширных повреждениях печени или поджелудочной железы они уменьшают риск инфекции.
В перспективном рандомизированном исследовании 482 повреждений печени, Fabian et al. сообщили о частоте околопеченочных абсцессов 6,7% у пациентов без дренажей, 3,5% — с закрытыми активными дренажами и 13% — с пассивными дренажами.
Закрытые аспирирующие дренажи могут потребоваться для мониторинга внутрибрюшного кровотечения или при высоком риске несостоятельности шва полого органа. Авторы считают, что при травме допустимо широкое использование дренажей в областях даже с минимальным кровотечением, особенно при наличии сочетанного повреждения полого органа.
Без дренажа кровь в присутствии контаминации брюшной полости может создать благоприятные условия для внутрибрюшной инфекции. Закрытые дренажи можно также устанавливать в местах тампонады для ограничения последствий по разным поводам. Во-первых, важно отслеживать эффективность тампонирования и, при необходимости, вернуть пациента в операционную для ревизии или выполнить ангиографическое вмешательство. Во-вторых, наличие дренажей помогает объяснить источник падения уровня гемоглобина, особенно в присутствии других тяжелых внебрюшных повреждений, таких как переломы таза и длинных костей.
В-третьих, присутствие дренажей может предотвратить развитие синдрома замкнутого пространства в брюшной полости, развивающегося даже в случае закрытия брюшной стенки с использованием трансплантата. Тем не менее, возможна окклюзия дренажа, что создает ложное чувство безопасности.
Закрытие живота после лапаротомии
Апоневроз брюшной стенки закрывается непрерывным нерассасывающимся швом без значительного натяжения. Удерживающие швы не играют роли, по крайней мере, при первичной лапаротомии. Они болезненны и часто вызывают непереносимую боль и местные осложнения; они также не снижают частоту послеоперационных грыж. Удерживающие швы могут помочь при последующих лапаротомиях при наличии фасциита, препятствующего стандартному ушиванию апоневроза. Обращение с кожной раной при наличии обильной кишечной контаминации или перфорации ободочной кишки трактуется по-разному.
В перспективном исследовании 100 пациентов с огнестрельными ранами ободочной кишки и первичным закрытием раны частота раневой инфекции была 11%. Однако в другом перспективном рандомизированном исследовании из клиники авторов частота раневой инфекции в группе из 26 пациентов с повреждениями ободочной кишки и закрытием кожной раны была 65% по сравнению с 36% в группе из 22 пациентов, у которых кожная рана оставлялась открытой. Роль первичного закрытия кожи на подкожных дренажах не ясна и требует дальнейшей оценки.
В присутствии отека кишечника или большой забрюшинной гематомы закрытие брюшной стенки часто невозможно или может привести к синдрому замкнутого пространства. У пациентов, которых лечили согласно принципам ограничения последствий повреждений, первичного закрытия живота следует избегать из-за высокой встречаемости синдрома замкнутого пространства брюшной полости. Offner et al. сообщили о частоте синдрома замкнутого пространства 80% после первичного закрытия апоневроза в этой группе пациентов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Дренаж после абдоминопластики
Дренаж после абдоминопластики
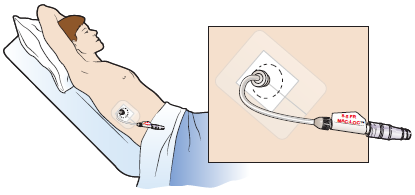
Абдоминопластика живота – серьёзная и обширная хирургическая операция, требующая довольно долгого восстановительного периода. В этот период необходим не только постоянный контроль за состоянием оперированной области и организма в целом, но, нередко и дополнительные меры, чтобы помочь скорейшей реабилитации. Одна из таких мер — дренаж после абдоминопластики.
Решение об установке дренажа принимает лечащий хирург на основании данных, полученных при исследовании организма пациента перед операцией и в ходе самой операции. Как правило, этот момент обговаривается при консультациях, но иногда хирургу приходится принимать решение уже в ходе операции. Дренаж устанавливается в послеоперационные швы.
Что такое дренаж
Он представляет собой систему из силиконовых трубок, вводимых в рану и вакуумного аспиратора, находящегося снаружи на теле пациента. Основное назначение дренажной системы – отводить образующуюся в травмированных тканях серозную жидкость и препятствовать этим развитию серомы — скопления серозной жидкости, состоящей в основном из лимфы, выделяемой травмированными тканями, в ране. Серома не только существенно замедляет процесс заживления, но и может привести к серьёзным осложнениям.
Кроме того, дренаж служит для контроля состояния пациента после операции – по количеству и виду выделяемой жидкости хирург может судить о ходе процесса заживления.
Отведение лишней жидкости способствует более быстрому заживлению операционных ран, снижает степень отёчности тканей. Также снижается и риск воспаления.
Сроки удаления дренажа достаточно индивидуальны и зависят от многих факторов, но чаще всего это происходит на 3-5 день после операции.
 Уход за швами после абдоминопластики живота
Уход за швами после абдоминопластики живота
Чтобы предотвратить образования в тканях слишком больших послеоперационных полостей, в которых может скопиться жидкость, пациенту сразу после операции надевают утягивающий бандаж. Непосредственно на швы накладывается стерильная повязка с антисептическими препаратами, в первые дни сменяемая несколько раз за сутки.
Бандаж снимается, как правило, одновременно с дренажем. После этого пациент ещё несколько недель должен постоянно носить компрессионное бельё для предотвращения расхождения швов и ускорения заживления.
Антибиотки назначаются сразу после операции, как правило, их курс составляет около недели. До снятия швов нельзя принимать ванну. Горячие же и контрастные водные процедуры, а также сауну и баню, следует исключить ещё некоторое время (до месяца) и после удаления швов. В послеоперационный период противопоказаны спорт и физические нагрузки, механические воздействия на область швов. Также следует защищать оперированную область от прямых лучей солнца.
Как правило, при соблюдении всех рекомендаций в течение полугода шрамы от абдоминопластики становятся малозаметны и пациент может в полной мере оценить вновь обретённую подтянутую фигуру.
Информация о дренажном катетере желчных путей
Эта информация поможет вам подготовиться к установке катетера для дренажа желчи (тонкой гибкой трубки) в центре Memorial Sloan Kettering (MSK) и научит ухаживать за ним дома.
Информация о желчевыделительной системе
Желчь — это жидкость, которая вырабатывается в печени. Она помогает переваривать пищу. Желчь поступает из печени через желчные протоки в тонкий кишечник.
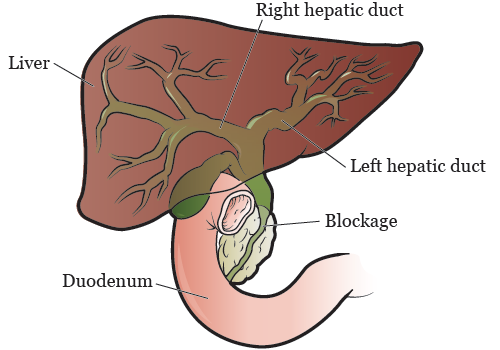
Если желчный проток сужен или заблокирован рубцовой тканью или опухолью, желчь больше не может течь в начальный отдел тонкой кишки — двенадцатиперстную кишку (см. рисунок 1). Поэтому желчь скапливается в печени. Застой желчи в печени может стать причиной инфекции, вызывать тошноту, рвоту, жар, зуд и желтуху (кожа и белки глаз становятся желтыми).
Рисунок 1. Суженный или заблокированный желчный проток.
Информация о дренажном катетере желчных путей
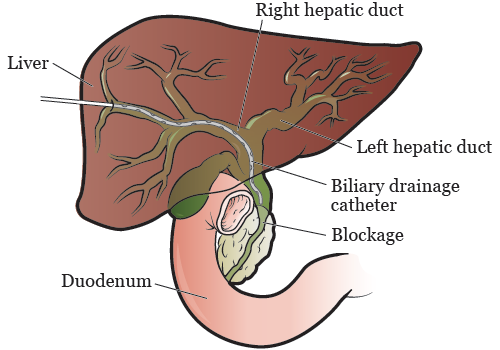
Если желчный проток заблокирован, врач может предложить вам установить катетер для дренажа желчи. Это поможет выводить желчь из печени.
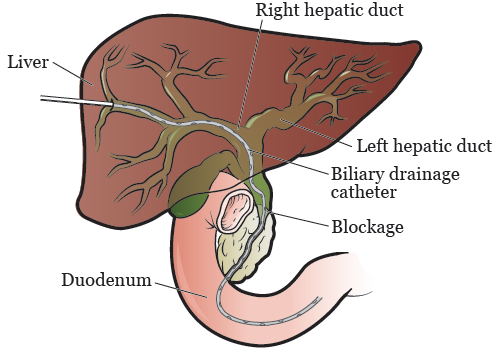
Обеспечить отток желчи из печени можно тремя разными способами. Лечащий врач обсудит с вами возможные осложнения до проведения процедуры.
Рисунок 2. Наружный дренажный катетер желчных путей.
Рисунок 3. Внутренне-наружный дренажный катетер желчных путей.
Дренажный катетер или стент устанавливает интервенционный радиолог. Интервенционный радиолог — это врач, который специализируется на проведении процедур под визуальным контролем.
После процедуры, во время которой вам установили дренажный катетер, он будет прикреплен к мешку для сбора желчи. Врач расскажет вам о том, какой объем дренированной желчи ожидается.
До процедуры
Задайте вопросы о принимаемых вами лекарствах
До процедуры вам может потребоваться прекратить прием некоторых лекарств. Обсудите с медицинским сотрудником, прием каких лекарств вам можно прекратить. Ниже приведено несколько распространенных примеров.
Лекарства, разжижающие кровь
Если вы принимаете лекарства, разжижающие кровь (влияющие на свертываемость крови), спросите проводящего процедуру медицинского сотрудника, как вам лучше поступить. Контактная информация врача указана в конце этого материала. Порекомендует ли ваш врач прекратить прием этого лекарства, зависит от типа процедуры и причины, по которой вы принимаете антикоагулянты.
Не прекращайте прием разжижающих кровь лекарств, не поговорив со своим медицинским сотрудником.
Ознакомьтесь с материалом Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е. Он содержит важную информацию о лекарствах, которые вам не следует принимать до процедуры, а также указывает, какими лекарствами вы можете их заменить.
Лекарства для лечения диабета
Если вы принимаете инсулин или другие лекарства для лечения диабета, спросите своего медицинского сотрудника, который назначил лекарство, что нужно сделать утром в день проведения процедуры. Возможно, перед проведением процедуры вам потребуется изменить его дозу. Ваш медицинский сотрудник будет контролировать ваш уровень сахара в крови во время процедуры.
Диуретики (мочегонные средства)
Если вы принимаете какие-либо мочегонные лекарства (вызывающие у вас частое мочеиспускание), спросите проводящего процедуру медицинского сотрудника, как вам лучше поступить. Возможно, вам потребуется прекратить их прием в день проведения процедуры. Мочегонные лекарства иногда называют диуретиками. К таким лекарствам, к примеру, относятся furosemide (Lasix ® ) и hydrochlorothiazide.
Если контрастное вещество когда-либо вызывало у вас аллергию, сообщите об этом врачу, проводящему процедуру установки дренажного катетера желчных протоков. Возможно, он назначит вам лекарства перед процедурой.
Снятие устройств с кожи
Если вы носите на коже какое-либо из следующих устройств, производитель рекомендует снять его перед прохождением сканирования или процедуры:
Обратитесь к своему медицинскому сотруднику, чтобы назначить визит ближе к дате плановой замены устройства. Убедитесь в том, что вы взяли с собой запасное устройство, которое вы можете надеть после сканирования или процедуры.
Если вы не знаете, как можно контролировать уровень глюкозы при выключенном устройстве, поговорите об этом с врачом, который занимается лечением диабета, до вашего визита.
Договоритесь с кем-нибудь, чтобы вас отвезли домой
У вас должен быть ответственный сопровождающий, который отвезет вас домой после процедуры. Ответственный сопровождающий — это тот человек, который может помочь вам безопасно добраться домой и в случае необходимости сообщить вашему медицинскому сотруднику о проблемах. Договоритесь об этом заранее, до дня процедуры.
Если вам не удалось найти ответственного сопровождающего, который отвезет вас домой, позвоните в одно из указанных ниже агентств. Вам предоставят сопровождающего, который отвезет вас домой. Такие услуги обычно платные, и вам потребуется обеспечить транспорт. Можно взять такси или арендовать машину, однако нужно, чтобы с вами был ответственный сопровождающий.
| Агентства в Нью-Йорке | Агентства в Нью-Джерси |
| Partners in Care: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Сообщите нам, если вы заболели
Если перед проведением процедуры вы заболели (например, у вас повысилась температура, болит горло, вы простудились или заразились гриппом), позвоните своему врачу в отделение интервенционной радиологии. График работы врача: с понедельника по пятницу с 09:00 до 17:00. Если вы звоните после 17:00, а также в выходные и праздничные дни, наберите номер 212-639-2000 и спросите дежурного специалиста Отделения интервенционной радиологии.
Запишите время назначенного приема
Сотрудник Отделения интервенционной радиологии (Interventional Radiology) позвонит вам за два рабочих дня до процедуры, то есть с понедельника по пятницу. Если проведение процедуры запланировано на понедельник, вам позвонят в предыдущий четверг. Если с вами не связались до 12:00 в рабочий день, предшествующий дню проведения процедуры, позвоните по номеру телефона 646-677-7001.
Сотрудник сообщит, когда вам следует приехать в больницу на процедуру. Вам также напомнят, как пройти в отделение.
Запишите в эту графу дату, время и место проведения процедуры.
Если по какой-либо причине вам нужно отменить процедуру, сообщите об этом тому медицинскому сотруднику, который запланировал ее проведение.
День перед процедурой
Инструкции по употреблению пищи перед проведением процедуры
Не ешьте после полуночи накануне дня проведения процедуры. Это также касается леденцов и жевательной резинки.
День проведения процедуры
Инструкции по употреблению напитков перед проведением процедуры
Вы можете выпить не более 12 унций (350 мл) воды в период между полуночью и за 2 часа до времени прибытия в больницу. Больше ничего не пейте.
Не пейте какие-либо жидкости за два часа до запланированного времени прибытия в больницу. Это также касается воды.
Что необходимо запомнить
Что взять с собой
Чего ожидать
Когда вы приедете в больницу, врачи, медсестры/медбратья и другой медицинский персонал несколько раз попросят вас назвать и продиктовать по буквам ваше имя, а также дату рождения. Это необходимо для вашей безопасности. Люди с одинаковыми или похожими именами могут проходить процедуру в один день.
Вы придете на прием к врачу, который установит вам катетер. Он расскажет вам о процедуре и попросит подписать форму информированного согласия.
Вас отведут в процедурный кабинет. Если у вас не нет внутривенного (в/в) катетера, медсестра/медбрат установит вам его. Через ВВ-катетер вы будете получать снотворное.
Участок установки катетера будет обезболен при помощи укола анестезии. Чтобы установить катетер, врач будет использовать рентгеноскопию (рентген в режиме реального времени).
После процедуры
После процедуры вас поместят в палату послеоперационного наблюдения. Вам будет нужно оставаться в постели до того, как закончится действие успокаивающего лекарства.
В палате послеоперационного наблюдения медсестра/медбрат продолжит следить за вашим состоянием, сердцебиением, дыханием и артериальным давлением. Они будут наблюдать за вашим катетером для выявления возможных кровотечений.
О вашем катетере
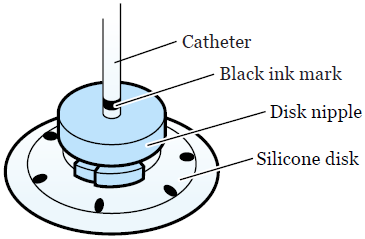
На ваш катетер в верхней части диска нанесут черную метку (см. рисунок 4). Медсестра/медбрат покажут её вам. Эта метка всегда должна находится на одном и том же расстоянии от верхней части диска. Если расстояние изменилось, это означает, что катетер сдвинулся. Вы должны позвонить в отделение интервенционной радиологии, чтобы его сотрудник проверил положение катетера.
Рисунок 4. Черная метка в верхней части диска.
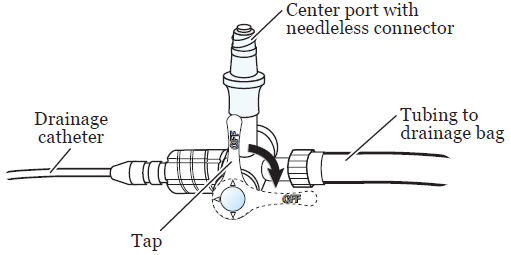
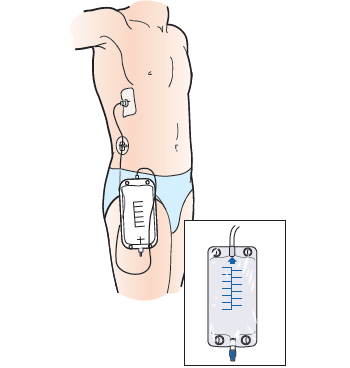
Внешний конец катетера подключается к 3-ходовому кранику (см. рисунок 5). Он называется трехходовым краном, потому что имеет 3 точки соединения и краник, который можно поворачивать для управления потоком желчи. Дренажный мешок будет прикреплен к точке соединения напротив катетера. Третья точка соединения имеет защитный клапан-крышечку, через которую вы можете вводить жидкости. Этот клапан называется безыгольный соединитель.
Рисунок 5. 3-сторонний кран
К катетеру прикрепят дренажный мешок. Вы увидите желчь (желтовато-зеленую жидкость), стекающую в мешок. Жидкость может быть кроваво-красной в первый день или в первые два дня. В конечном итоге цвет станет золотисто-желтым или зеленоватым в зависимости от того, в каком именно месте вашего организма установлен катетер.
Фиксатор CathGrip ® — это устройство, которое предотвратит выход катетера из тела в случае, если вы случайно потянете катетер.
Уход за катетером для дренажа желчи
Медсестра/медбрат научат вас, как ухаживать за катетером. Используйте этот материал дома, чтобы освежить в памяти то, чему вас учили. В первое время, вас дома будут навещать патронажная медсестра /патронажный медбрат для помощи в уходе за катетером. Вскоре вы обретете уверенность и сможете все делать сами.
Вам следует ежедневно:
Один раз в неделю вам будет необходимо менять лейкопластырную повязку и дренажный мешок. Вам также будет необходимо заменить лейкопластырную повязку если она ослабнет, намокнет или запачкается. Если влажную лейкопластырную повязку оставить на коже, она может вызвать раздражение или болезненность кожи.
Вам может понадобиться помощь при замене лейкопластырной повязки и дренажного устройства. Вы сможете самостоятельно осматривать катетер и промывать его обычным физраствором.
Количество жидкости, вытекающей из вашего катетера, может варьироваться, однако если вы сливаете более 500 мл в день, проконсультируйтесь с врачом по поводу питья, чтобы восполнять уровень жидкости в организме и соли, потерянные при дренировании. Как всегда, важно употреблять достаточно жидкости и придерживаться сбалансированной диеты.
Осмотр дренажного катетера желчных путей
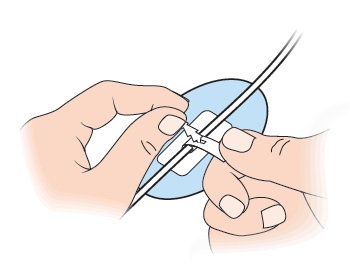
Ежедневно осматривайте катетер, используя маленькое ручное зеркало, или зеркало, где вы видите себя в полный рост, или с помощью двух зеркал.
Промывание катетера для дренажа желчи
Следующий видеоролик поможет вам узнать о том, как промывать дренажный катетер желчных путей.
Вы будете промывать катетер обычным физраствором два раза в день. Врач скажет вам, какое количество физраствора следует использовать: 3 мл, 5 мл или 10 мл.
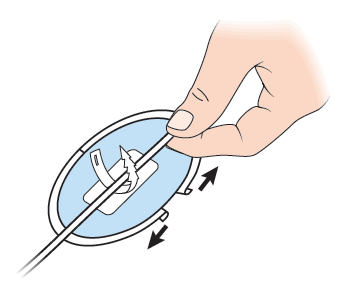
Опорожнение дренажного мешка
Вам придется измерять количество стекшей жидкости и опорожнять дренажный мешок не менее двух раз в день или чаще при необходимости.
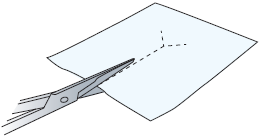
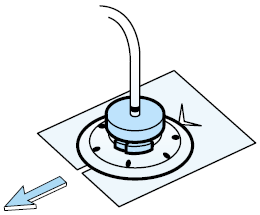
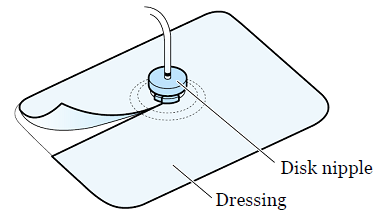
Замена лейкопластырной повязки Uresil
Перевязочная система Uresil служит для предотвращения случайного извлечения катетера из желчных протоков. Диск крепится к вашему дренажному катетеру. Повязка покрывает диск, удерживающий катетер на месте.
Один раз в неделю вам будет необходимо менять лейкопластырную повязку, кран и дренажную систему. Если лейкопластырная повязка намокла, запачкалась, ослабла или отклеивается от кожи, замените ее. Хотя вам может понадобиться помощь для замены лейкопластырной повязки и устройства, подготовить все необходимое вы можете самостоятельно.
Ниже приведен видеоролик, который показывает, как заменить лейкопластырную повязку Uresil.
Рисунок 6. Надрезание перфорированного перевязочного материала Telfa
Рисунок 7. Помещение перфорированного перевязочного материала Telfa под диск, вокруг катетера
Рисунок 8. Лейкопластырная повязка Uresil
Рисунок 9. Как закрепить катетер в фиксаторе CathGrip
Замена крана и дренажного устройства
В следующем видеоролике вы узнаете о том, как заменить дренажную систему катетера желчных путей. Следуйте тем же инструкциям, чтобы заменить дренирующее устройство вашего катетера с диском Uresil.
Рисунок 10. Снятие защитной бумаги с тыльной стороны фиксатора CathGrip.
Рисунок 11. Дренажный мешок ниже катетера
Принятие душа с дренажным катетером
Вы можете принимать душ, но ваша лейкопластырная повязка должна оставаться сухой. Использование душа с гибким шлангом предотвратит попадание воды на лейкопластырную повязку. Вы также должны защитить свою лейкопластырную повязку. Если лейкопластырная повязка намокла, смените ее. Влажные лейкопластырные повязки — распространённая причина проблем с кожей.
Перед принятием душа, снимите ремень и опорожните дренажный мешок. Закрепите дренажный мешок при помощи липкой ленты на теле рядом с катетером или используйте ремень, чтобы прикрепить его к талии. Закрепите при помощи липкой ленты пищевую плёнку или достаточно большой целлофановый пакет поверх лейкопластырной повязки, чтобы она оставалась сухой.
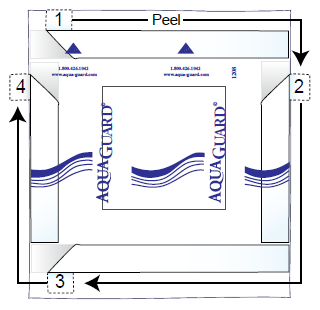
Вы также можете использовать пластырь AquaGuard — одноразовое водонепроницаемое покрытие для защиты лейкопластырной повязки. Во время принятия душа убедитесь, что ваш катетер полностью накрыт, чтобы он не намок.
Использование водонепроницаемого пластыря AquaGuard
Рисунок 12. Загибание уголков и снятие съемной ленты с пластыря AquaGuard
Не допускайте чтобы лента водонепроницаемого пластыря AquaGuard касалась лейкопластырной повязки. Она может потянуть и сорвать вашу повязку, когда вы будете снимать водонепроницаемый пластырь AquaGuard после принятия душа.
Разрешенные виды деятельности при установленном дренажном катетере желчных путей
Плановая замена дренажного катетера желчных путей
Обычно дренажный катетер желчных путей меняют раз в 8–12 недель. Ваш интервенционный радиолог может порекомендовать вам приходить чаще или реже. Вы можете самостоятельно назначить визит для плановой замены катетера. Для этого позвоните по номеру 212-639-7946 не менее чем за 3 недели до визита.
Особые инструкции для внутренне-наружного дренажного катетера желчных путей
Если вам установили внутренне-наружный дренажный катетер желчных путей, врач может предложить вам пройти тест с закупориванием. Во время этого теста внешняя часть катетера будет закрыта, чтобы вся желчь могла течь по катетеру вниз непосредственно в ваш организм, и чтобы вам больше не приходилось использовать дренажный мешок (см. рисунок 13).
Рисунок 13. Закрытый дренажный катетер желчных путей
Ваш катетер могут закрыть в больнице перед тем, как вы отправитесь домой, но скорее всего вас сначала выпишут из стационара и порекомендуют закрыть его после того, как вы побудете дома несколько дней.
Чтобы закрыть катетер, отсоедините трехходовой краник от катетера и прикрепите вместо него к концу безыгольный соединитель.
Продолжайте промывать катетер по тому же графику через безыгольный соединитель.
Когда дренажный катетер закрыт
Если вы закрыли внутренне-наружный дренажный катетер, вам необходимо следить за такими симптомами:
Эти симптомы могут возникать в любое время после закрытия катетера. Если у вас появился какой-либо из этих симптомов, позвоните и сообщите об этом в Отделение интервенционной радиологии (Interventional Radiology). Затем откройте катетер. Для этого снимите безыгольный соединитель (колпачок) с катетера и снова прикрепите катетер к дренажному мешку. Симптомы должны исчезнуть в течение 30–45 минут.
Не закрывайте катетер вновь, не позвонив в Отделение интервенционной радиологии.
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните медицинскому сотруднику, если у вас возникло что-либо из перечисленного ниже:
Заказ принадлежностей
Ваш медицинский сотрудник предоставит вам все материалы в количестве, достаточном для 2 недель использования. Если вам понадобится больше принадлежностей, их можно заказать через патронажную медсестру/медбрата или мы договоримся с компанией-поставщиком, чтобы вам их прислали. Необходимые вам принадлежности и их количество указаны ниже.
| Наименование | Номер центра MSK | Условия доставки |
|---|---|---|
| Средство для удаления клея | 3170 | упаковка |
| Спиртовые салфетки | 3330 | упаковка |
| Фиксатор CathGrip | 2675 | шт. |
| Набор для сбора дренажа, достаточный на срок 4 недели | 3115 | набор |
| Безыгольный соединитель | 9697 | шт. |
| Бумажный пластырь Micropore | 4326 | упаковка |
| Нестерильные латексные перчатки | 4545 | упаковка |
| Обычная марля | 3424 | упаковка |
| Раствор для обработки кожи | 3332 | упаковка |
| Перфорированный перевязочный материал Telfa | 3327 | шт. |
| Трехходовой краник (ТМ Cook) | 5192 | шт. |
| Дренажный мешок Uresil | 3361 | шт. |
| Лейкопластырная повязка Uresil | 3226 | упаковка |
Предварительно заполненные шприцы (Prefilled syringes)
Вам понадобится рецепт на предварительно заполненные обычным физраствором шприцы. Вы можете получить рецепт в клинике IR Clinic. Если в вашей местной аптеке нет шприцев, вы можете получить их в амбулаторной аптеке в больнице Memorial Hospital по адресу 1275 York Avenue, между East 67 th Street и East 68 th Street. Она работает с понедельника по пятницу, с 09:00 до 17:45. Телефон аптеки: 646-888-0730.
Журнал сливаемой жидкости
Количество дренированной жидкости утром
Количество дренированной жидкости во второй половине дня
Итого (за вычетом количества введенного промывочного раствора)

 Уход за швами после абдоминопластики живота
Уход за швами после абдоминопластики живота