дмт 1 степени у ребенка что это такое
Гипотрофия у ребенка
Гипотрофия — это детская патология, которая может носить врожденный или приобретенный характер, проявляется как большой недостаток веса.
Приобретенная форма гипотрофии говорит о неправильном рационе малыша, о нехватке каких-либо веществ. После рождения в некоторых случаях грудничок начинает терять жировую прослойку, мышечный скелет слабый, рост замедленный. При сложной форме заболевания детский организм практически не сопротивляется возбудителям инфекционных заболеваний, постепенно происходят физиологические нарушения организма.
Гипотрофия может завершиться летальным исходом. Это происходит по причине недостаточности питания, потому организм открыт для воздействия большинства опасных внешних факторов.
Врожденная форма гипотрофии появляется у ребенка в процессе роста. Среди причин болезни беременной женщины, внутриутробная гипоксия, наследственность, инфекционные болезни плода.
Гипотрофия и вторичные инфекции
Как было отмечено выше, при гипотрофии ребенку тяжело справляться с инфекциями. Грипп, который не представляет опасности для здоровых детей, у ребенка с гипотрофией протекает в осложненных формах, течение затянувшееся. Часты осложнения: латентный мастоидит, отит, бронхопневмония.
Инфекции, вызванные патогенными коли-бактериями, приводят к гипотрофии и – в большинстве случаев – к коли-сепсису. Часто бывают долго длящиеся кожные инфекции, которые вызваны гноеродными бактериями. Гипотрофию усиливает и интерстициальная плазмоцеллюлярная пневмония, которая бывает в виде внутрибольничной эндемии. Она представляет опасность не только для детей с гипотрофией, но и для недоношенных малышей.
Инфекции, которые присоединяются к гипотрофии, скорее приводят к смертельному исходу при любой форме заболевания. Причина в том, что процесс гипотрофии ускоряется, а также инфекционные болезни начинают протекать очень неблагоприятно. В странах третьего мира высокая смертность у детей с классическими инфекциями вызвана именно частой гипотрофией. К примеру, от кори в развивающихся странах умирает в 2-3 раза больше малышей, чем в развитых странах.
Что провоцирует / Причины Гипотрофии у ребенка:
Выяснение причины гипотрофии у ребенка важно для назначения адекватного лечения. Проводят обследование. Бывают случаи, когда у ребенка сразу несколько болезней, и тогда они стремительно ухудшают состояние малыша.
Общие причины развития гипотрофии:
Патогенез (что происходит?) во время Гипотрофии у ребенка:
Какая бы ни была причина гипотрофии, это заболевание всегда связано с частичным голоданием. Если не принимать мер для прекращения гипотрофии, патофизиологические изменения прогрессируют. При тяжелых формах болезни организм становится неспособным поддерживать и регулировать физиологические постоянные: снижаются клиренсы, замедляется кровообращение, снижается основной обмен веществ.
У малышей с диагнозом «гипотрофия» организм перегревается и чрезмерно остывает по причине нарушения функционирования многих систем в организме. У детей с рассматриваемым диагнозом фиксируют подверженность гипотермии. При нормальных температурах тело здорового ребенка поддерживает стандартную температуру, а ребенок с гипотрофией остывает всего за несколько часов.
Дети с гипотрофией быстро охлаждаются по причине повышенной отдачи тепла (увеличивается отношение поверхности тела к весу, пропадает жировая прослойка) и по причине недостаточности химической терморегуляции. Для жизни малыша также опасна подверженность гипогликемии. Даже 2-3 часа голодания могут привести к резко выраженной гипогликемии.
Но способность переносить гипогликемию у малышей с гипотрофией очень высокая. Признаки признаки выраженной гипогликемии появляются только тогда, когда содержание сахара в крови становится очень низким. Особенность гипогликемии при гипотрофии заключается в редкости судорог.
Перед припадком бывает бледность, иногда нистагм. Дальше на 20-40 секунд прекращается дыхание, замедляется пульс. После апноэ ребенок делает 2-4 судорожных вдоха. Если не оказать помощь, ребенок умрет из-за паралича дыхательной мускулатуры. Ребенку в случае припадка нужно сделать инъекцию глюкозы, тогда состояние быстро нормализируется.
Конечные причины нарушения физиологических функций при гипотрофии на сегодня до конца не выяснены. Предполагают, что потеря соматической стабильности возникает по причине нарушений функций желез внутренней секреции. Точно установлен факт, что при голодании уменьшается вес гипофиза, щитовидной железы, надпочечников и половых желез. Инъекция экстракта гипофиза нормальных животных гипотрофированным вызывает быстрое повышение веса тех желез, которые регулируются гипофизарными тройными гормонами. Потому предполагают, что в претерминальной фазе длительного частичного голодания имеет место как бы состояние псевдогипофизектомии.
Симптомы Гипотрофии у ребенка:
Приобретенная гипотрофия у ребенка характеризуется такими симптомами:
Недостаточность веса бывает трех степеней: первой, второй, третьей. Изменения при первой степени видны в первую очередь на животе. Заметно снижается мышечный тонус. Отмечается бледность кожи. Под глазками появляются большие синяки, кроме того, кожа очень сохнет и теряет эластичность. При первой степени гипотрофии вес ребенка отстает от нормы на 15-20%, рост в норме, развитие в норме. Ребенок может капризничать, быть излишне раздражительным, плохо спит. Может быть частое срыгивание и анемия.
При второй степени полностью отсутствует жир под кожей на животике, руках и ногах, но на щечках он еще есть. Кожа становится сероватой, дряблой, со складками. В уголках рта появляются трещины, развивается хрупкость ногтей и ломкость волос, а также их выпадение. Груднички становятся не просто раздражительными, а постоянно плачущими. Наблюдается отставание в развитии. Наблюдаются такие симптомы как анемия, понс (не во всех случаях). Снижение веса – до 30%.
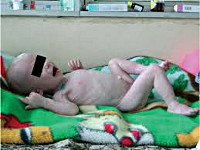
Третья степень гипотрофии у ребенка самая тяжелая. По всему телу нет жировой прослойки. Кожа бледная и сухая, на сгибах могут быть трещины. Вес потерян более чем на 30%. Может наблюдаться вздутие живота.
Диагностика Гипотрофии у ребенка:
Диагностируют гипотрофию согласно таким критериям:
Врачи определяют причину, степень и тяжесть заболевания. Тщательно собирают анамнез, в котором может быть недостаточное питание. Если ребенка кормят нормально, но он не прибавляет в весе с самого рождения, то это может говорить про врожденную форму заболевания. Если же малыш развивался после рождения нормально, а потом перестал прибавлять в весе, у него подозревают инфекционную болезнь.
Если не обнаружены причины в режиме питания и инфекционных болезнях, ищут более редкие обмена веществ, энзимопатии. Отеки почти всегда связаны с недостатком белка в пище, а иногда – с потерей белка организмом.
Лечение Гипотрофии у ребенка:
В комнате, где большую часть дня находится ребенок с гипотрофией, нужно поддерживать температуру 24-27°С. Следует контролировать одежду ребенка при прогулках, а также время нахождения вне квартиры. Если на улице температура ниже 5°С, ребенка с гипотрофией не следует выносить из помещения.
Следует уделять большое внимание гигиене гипотрофиков, потому что у них очень снижен иммунитет. После стула ребенка моют и обрабатывают кожу детским увлажняющим кремом. Тщательно выбирают одежду, обращая внимания на ее состав. К телу не должны прилегать грубые швы. Предпочтение отдают натуральным тканям. В иных случаях у ребенка может быть аллергия и раздражения на коже.
Создавайте ребенку каждый день позитивные эмоции. Чаще играйте с ними. Ребенок должен правильно, сбалансировано и регулярно питаться. Используйте для питания новорожденных материнское молоко или специальные смеси, которые адаптированы для больных деток и малышей с недовесом. Добавьте в рацион витамины и полезные вещества, которые необходимы организму грудничка.
Питание делят на 2 фазы. Организм нужно приучить, что количество углеводов, жиров и белков будет расти. После привыкания организма малыша можно переводить на стандартное детское питание в дозах, соответствующих возрасту здорового ребенка. Не смотря на принятые меры гипотрофия может развиваться, если в ее основе лежит врожденный тяжелый порок или аномальное нарушение обмена веществ.
Прогноз гипотрофии
Прогноз хороший при обычной гипотрофии и адекватном лечении. При тяжелых формах гипотрофии прогноз зависит от того, насколько малыш защищен от вторичных инфекций, в особенности от плазмоцеллюлярной пневмонии, коли-энтерита, повторных банальных инфекций.
Ухудшает прогноз симптоматическая гипогликемия, которая говорит о том, что гипотрофия находится в третьей степени. Шансы выжить у ребенка зависят в этом случае от его возраста. Прогноз хуже при сопутствующих пороках развития. Улучшает прогноз благоприятная среда, в которой ребенок находится после проведения лечения в условиях стационара. После затяжной гипотрофии у грудничков может нарушиться умственное развитие.
Профилактика Гипотрофии у ребенка:
Профилактические меры принимают еще при беременности матери. Беременная женщина должна регулярно и сбалансировано питаться, спать достаточное количество времени и гулять на свежем воздухе.
После рождения ребенка также важно следить за рационом. Он должен содержать продукты с достаточным количеством белков, углеводов и жиров, а также витаминов. Ребенка стараются держать на грудном вскармливании, своевременно вводить в рацион прикорм. Ребенок должен достаточно бывать на свежем воздухе. При подозрении на любое заболевание нужно сразу же обратиться на очную консультацию к педиатру.
К каким докторам следует обращаться если у Вас Гипотрофия у ребенка:
Гипотрофия у детей
Гипотрофия у детей – хроническое нарушение питания, сопровождающееся недостаточным приростом массы тела ребенка по отношению к его росту и возрасту. Гипотрофия у детей выражается отставанием ребенка в весе, задержкой в росте, отставанием в психомоторном развитии, недоразвитием подкожно-жирового слоя, снижением тургора кожных покровов. Диагностика гипотрофии у детей основывается на данных осмотра и анализа антропометрических показателей физического развития ребенка. Лечение гипотрофии у детей предусматривает изменение режима, рациона и калорийности питания ребенка и кормящей матери; при необходимости – парентеральную коррекцию метаболических нарушений.
Общие сведения
Гипотрофия у детей – дефицит массы тела, обусловленный нарушением усвоения или недостаточным поступлением питательных веществ в организм ребенка. В педиатрии гипотрофия, паратрофия и гипостатура рассматриваются как самостоятельные виды хронического расстройства питания у детей – дистрофии. Гипотрофия является наиболее распространенным и значимым вариантом дистрофии, которому особенно подвержены дети первых 3-х лет жизни. Распространенность гипотрофии у детей в различных странах мира, в зависимости от уровня их социально-экономического развития, колеблется от 2-7 до 30 %.
О гипотрофии у ребенка говорят при отставании массы тела более чем на 10% по сравнению с возрастной нормой. Гипотрофия у детей сопровождается серьезными нарушениями обменных процессов, снижением иммунитета, отставанием психомоторного и речевого развития.
Причины гипотрофии у детей
К хроническому расстройству питания могут приводить различные факторы, действующие в пренатальном или постнатальном периоде.
Внутриутробная гипотрофия у детей связана с неблагоприятными условиями, нарушающими нормальное развитие плода. В пренатальном периоде к гипотрофии плода и новорожденного могут приводить патология беременности (токсикоз, гестоз, фетоплацентарная недостаточность, преждевременные роды), соматические заболевания беременной (сахарный диабет, нефропатии, пиелонефрит, пороки сердца, гипертония и др.), нервные стрессы, вредные привычки, недостаточное питание женщины, производственные и экологические вредности, внутриутробное инфицирование и гипоксия плода.
Внеутробная гипотрофия у детей раннего возраста может быть обусловлена эндогенными и экзогенными причинами. К причинам эндогенного порядка относятся хромосомные аномалии и врожденные пороки развития, ферментопатии (целиакия, дисахаридазная лактазная недостаточность, синдром мальабсорбции и др.), состояния иммунодефицита, аномалии конституции (диатезы).
Экзогенные факторы, приводящие к гипотрофии у детей, делятся на алиментарные, инфекционные и социальные. Алиментарные влияния связаны с белково-энергетическим дефицитом вследствие недостаточного или несбалансированного питания. Гипотрофия у ребенка может являться следствием постоянного недокармливания, связанного с затруднением сосания при неправильной форме сосков у матери (плоские или втянутые соски), гипогалактией, недостаточным количеством молочной смеси, обильным срыгиванием, качественно неполноценным питанием (дефицитом микроэлементов), плохим питанием кормящей матери и пр. К этой же группе причин следует отнести заболевания самого новорожденного, не позволяющие ему активно сосать и получать необходимое количество пищи: расщелины губы и неба (заячья губа, волчья пасть), врожденные пороки сердца, родовые травмы, перинатальные энцефалопатии, пилоростеноз, ДЦП, алкогольный синдром плода и пр.
К развитию приобретенной гипотрофии склонны дети, болеющие частыми ОРВИ, кишечными инфекциями, пневмонией, туберкулезом и др. Важная роль в возникновении гипотрофии у детей принадлежит неблагоприятным санитарно-гигиеническим условиям – плохому уходу за ребенком, недостаточному пребыванию на свежем воздухе, редким купаниям, недостаточному сну.
Классификация гипотрофии у детей
Таким образом, по времени возникновения различают внутриутробную (пренатальную, врожденную), постнатальную (приобретенную) и смешанную гипотрофию у детей. В основе развития врожденной гипотрофии лежит нарушение маточно-плацентарного кровообращения, гипоксия плода и, как следствие, нарушение трофических процессов, приводящих к задержке внутриутробного развития. В патогенезе приобретенной гипотрофии у детей ведущая роль принадлежит белково-энергетическому дефициту вследствие недостаточного питания, нарушения процессов переваривания пищи или всасывания питательных веществ. При этом энергетические затраты растущего организма не компенсируются пищей, поступающей извне. При смешанной форме гипотрофии у детей к неблагоприятным факторам, действовавшим во внутриутробном периоде, после рождения присоединяются алиментарные, инфекционные или социальные воздействия.
По выраженности дефицита массы тела у детей различают гипотрофию I (легкой), II (средней) и III (тяжелой) степени. О гипотрофии I степени говорят при отставании ребенка в весе на 10-20% от возрастной нормы при нормальном росте. Гипотрофия II степени у детей характеризуется снижением веса на 20-30% и отставанием роста на 2-3 см. При гипотрофии III степени дефицит массы тела превышает 30 % от долженствующей по возрасту, имеется значительное отставание в росте.
В течении гипотрофии у детей выделяют начальный период, этапы прогрессирования, стабилизации и реконвалесценции.
Симптомы гипотрофии у детей
При гипотрофии I степени состояние детей удовлетворительное; нервно-психическое развитие соответствует возрасту; может иметь место умеренное снижение аппетита. При внимательном осмотре обнаруживается бледность кожных покровов, снижение тургора тканей, истончение толщины подкожно-жирового слоя на животе.
Гипотрофия III степени у детей характеризуется резким истощением: подкожно-жировой слой атрофируется на всем туловище и на лице. Ребенок вял, адинамичен; практически не реагирует на раздражители (звук, свет, боль); резко отстает в росте и нервно-психическом развитии. Кожные покровы бледно-серого цвета, слизистые оболочки сухие и бледные; мышца атрофичны, тургор тканей полностью утрачен. Истощение и обезвоживание приводят к западению глазных яблок и родничка, заострению черт лица, образованию трещин в углах рта, нарушению терморегуляции. Дети склонны к срыгиванию, рвоте, поносам, урежению мочеиспускания. У детей с гипотрофией III степени часто отмечаются конъюнктивиты, кандидозный стоматит (молочница), глоссит, алопеция, ателектазы в легких, застойные пневмонии, рахит, анемии. В терминальной стадии гипотрофии у детей развивается гипотермия, брадикардия, гипогликемия.
Диагностика гипотрофии у детей
Внутриутробная гипотрофия плода, как правило, выявляется при УЗИ-скрининге беременных. В процессе акушерского УЗИ определяются размеры головки, длина и предполагаемая масса плода. При задержке внутриутробного развития плода акушер-гинеколог направляет беременную в стационар для уточнения причин гипотрофии.
У новорожденных детей наличие гипотрофии может выявляться неонатологом сразу после рождения. Приобретенная гипотрофия обнаруживается педиатром в процессе динамического наблюдения ребенка и контроля основных антропометрических показателей. Антропометрия у детей включает оценку параметров физического развития: длины, массы, окружности головы, груди, плеча, живота, бедра, толщины кожно-жировых складок.
При выявлении гипотрофии проводится углубленное обследование детей для уточнения возможных причин ее развития. С этой целью организуются консультации детских специалистов (детского невролога, детского кардиолога, детского гастроэнтеролога, инфекциониста, генетика) и диагностические исследования (УЗИ брюшной полости, ЭКГ, ЭхоКГ, ЭЭГ, исследование копрограммы и кала на дисбактериоз, биохимическое исследование крови и пр.).
Лечение гипотрофии у детей
Лечение постнатальной гипотрофии I степени у детей проводится амбулаторно, гипотрофии II и III степени — в условиях стационара. Основные мероприятия включают устранение причин нарушения питания, диетотерапию, организацию правильного ухода, коррекцию метаболических нарушений.
Диетотерапия при гипотрофии у детей реализуется в 2 этапа: уточнение переносимости пищи (от 3-4 до 10-12 дней) и постепенное увеличение объема и калорийности пищи до физиологической возрастной нормы. Реализация диетотерапии при гипотрофии у детей базируется на дробном частом кормлении ребенка, еженедельном расчете пищевой нагрузки, регулярном контроле и коррекции лечения. Кормлением детей с ослабленным сосательным или глотательным рефлексами проводится через зонд.
Медикаментозная терапия при гипотрофии у детей включает назначение ферментов, витаминов, адаптогенов, анаболических гормонов. При гипотрофии тяжелой степени детям производится внутривенное введение белковых гидролизатов, глюкозы, солевых растворов, витаминов. При гипотрофии у детей полезны массаж с элементами ЛФК, УФО.
Прогноз и профилактика гипотрофии у детей
При своевременном лечении гипотрофии I и II степени прогноз для жизни детей благоприятный; при гипотрофии III степени смертность достигает 30-50%. Для предупреждения прогрессирования гипотрофии и возможных осложнений, дети должны еженедельно осматриваться педиатром с проведением антропометрии и коррекции питания.
Профилактика пренатальной гипотрофии плода должна включать соблюдение режима дня и питания будущей мамы, коррекцию патологии беременности, исключение воздействия на плод различных неблагоприятных факторов. После рождения ребенка важное значение приобретает качество питания кормящей матери, своевременное введение прикормов, контроль динамики нарастания массы тела ребенка, организация рационального ухода за новорожденным, устранение сопутствующих заболеваний у детей.
Белково-энергетическая недостаточность у детей
Общая информация
Краткое описание
Название протокола: Белково – энергетическая недостаточность у детей
Белково – энергетическая недостаточность – недостаточное питание ребенка, которое характеризуется остановкой или замедлением увеличения массы тела, прогрессирующим снижением подкожной основы, нарушениями пропорций тела, функций питания, обмена веществ, ослаблением специфических, неспецифических защитных сил и астенизации организма, склонности к развитию других заболеваний, задержкой физического и нервно – психического развития [1,2].
Код протокола:
Сокращения, используемые в протоколе:
Дата разработки протокола: 2015 год.
Категория пациентов: дети.
Пользователи протокола: педиатры, врачи общей практики, детские неврологи, гастроэнтерологи, эндокринологи, хирурги, онкологи, гематологи, пульмонологи, реаниматологи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация[7,11]:
По времени возникновения:
· пренатальные;
· постнатальные.
По этиологии:
· алиментарные;
· инфекционные;
· связанные с дефектами режима, диеты;
· связанные с пренатальными повреждающими факторами;
· обусловленные наследственной патологией и врожденными аномалиями развития.
По степени тяжести:
· БЭН I степени – дефицит массы тела 11–20%;
· БЭН II степени – дефицит массы тела 21–30%;
· БЭН III степени – дефицит массы тела › 30%.
По периодам:
· начальный;
· прогрессирования;
· стабилизации;
· реконвалесценции.
Некоторые особые варианты разновидности БЭН:
· квашиоркор, алиментарный маразм, маразматический квашиоркор;
· недостаточность питания у детей старшего возраста;
· недостаток микроэлементов (медь, цинк, селен).
Клиническая картина
Cимптомы, течение
[1,3,4,9,11,15,16]:
Жалобы и анамнез:
Жалобы: в зависимости от патологии, приведшей к признакам недостаточности питания: плохую прибавку в весе и росте, плохой аппетит, отказ от еды, рвоту, тошноту, поперхивание при кормлении, вздутие живота, жидкий стул, запоры, стул в большом объеме, боли в животе, отеки, судороги, кашель, одышку, лихорадку длительную, беспокойство, сухость кожи, выпадение волос, деформацию ногтей, слабость.
Анамнез: определяют у ребенка заболевание приведшее к признакам БЭН.
Таблица 1 – Основные причины нарушений питания у детей
Клинические критерии:
· оценка физического статуса (соответствие возрастным стандартам массы, длины тела и др.) по центильным таблицам;
· оценка соматического и эмоционального состояния (живость, реакция на окружающее, заболеваемость и др.);
· оценка кожных покровов (бледность, сухость, наличие высыпаний и др.);
· оценка состояния слизистых оболочек (наличие афт, молочницы, и др.);
· оценка тургора тканей;
Долженствующую (идеальную) массу тела у детей определяют с использованием таблиц центильных или перцентильных распределений массы тела в зависимости от роста и возраста и пола ребёнка[14]. При исследовании антропометрических показателей у детей оценивают окружность головы, груди, живота, плеча, бедра, а также толщину кожно-жировых складок в стандартных точках. У детей раннего возраста большое значение придают показателям окружности головы, количеству зубов и размерам родничков.
Таблица 2 – Классификация белково-энергетической недостаточности у детей младшего возраста (по Waterlow J.C.,1992)
| Форма (степень) | острая БЭН | хроническая БЭН |
| отношение массы тела к долженствующей массе тела по росту, % | отношение роста к долженствующему росту по возрасту, % | |
| 0 | >90 | >95 |
| I (лёгкая) | 81–90 | 90–95 |
| II (среднетяжёлая) | 70–80 | 85–89 |
| III (тяжёлая) |
Расчёт ИМТ для детей младшего возраста малоинформативен, и его можно использовать только у детей старше 12 лет (таблица 3).
| Вид нарушения питания | степень | Индекс массы тела |
| Ожирение | I | 27,5–29,9 |
| II | 30–40 | |
| III | >40 | |
| Повышенное питание | 23,0–27,4 | |
| Норма | 19,5–22,9 | |
| Пониженное питание | 18,5–19,4 | |
| БЭН | I | 17–18,4 |
| II | 15–16,9 | |
| III |
· при БЭН I степени – уменьшение на животе;
· при БЭН II степени – уменьшение на животе, конечностях;
· при БЭН III степени – отсутствие на лице, животе, туловище и конечностях.
Физикальное и лабораторное обследование: задержка физического и нервно-психического развития.
Диагностика
Диагностические исследования:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· общий анализ крови;
· общий анализ мочи;
· копрограмма;
· биохимический анализ крови: общий белок, общий билирубин и его фракции, АЛТ, АСТ, глюкоза;
· взвешивание и измерение длины тела ребенка
Дополнительные диагностические исследования, проводимые на амбулаторном уровне:
· биохимический анализ крови: ЩФ, уровень электролитов (калий, натрий, магний, фосфор, кальций), мочевина, трансферрин, креатинин;
· кал на яйца глистов и паразитов;
· УЗИ органов брюшной полости, почек;
· ЭКГ;
· ЭхоКГ;
· рентгенологическое обследование органов грудной клетки;
· консультации специалистов (гастроэнтеролога, невролога, онколога, эндокринолога, генетика, хирурга, челюстно – лицевого хирурга, кардиохирурга, гематолога, диетолога, инфекциониста, психолога, психиатра);
· проведение теста на целиакию – АТ к TTG методом «Biocard celiac» теста;
· посев биологических жидкостей с отбором колоний;
· анализ чувствительности микробов к антибиотикам;
· коагулограмма;
· иммунограмма (общее количество лимфоцитов, CD4 + Т-лимфоцитов, гранулоциты, активности комплемента);
· гормоны щитовидной железы (ТТГ, Т3, Т4), надпочечников (кортизол, АКТГ, 17- КС);
· ФГДС с биопсией;
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Показания для консультации узких специалистов:
Консультации узких специалистов – сопутствующие соматические заболевания и\или патологические состояния.
· консультация пульмонолога – частые пневмонии, обструктивный синдром, бронхоспазм, нарушение функции внешнего дыхания по данным спирометрии.
· консультация гастроэнтеролога – частый жидкий стул, стеаторея, вздутие живота, плохую прибавку в весе и росте, кровь в стуле, частые рвоты, снижение толерантности к пище.
· консультация иммунолога – исключения первичного иммунодефицита, стертое, атипичное течение инфекционных процессов.
· консультация онколога – для исключения и лечения онкологического процесса.
· консультация невролога – нарушение сознания, дисфагия (нарушение глотания, частое поперхивание), агрессивность, нарушение сна, отставание в психомотроном развитии, снижение интеллекта, судорожный синдром, гипотрофия мышц, паралич, беспокойство.
· консультация гематолога – для исключения заболеваний крови, дефицитных анемий.
· консультация медицинского психолога – анорексия неврогенная, когнитивные нарушения, нарушенное пищевое поведение.
· консультация психиатра – анорексия психогенная, апатия, когнитивные нарушения, агрессивное поведение.
· консультация хирурга – для решения вопроса об оперативном вмешательстве при ГЭРБ, пилороспазме, пилоростенозе, халазии пищевода, ахалазии пищевода, синдром Ледда, ВПР тонкой и толстой кишки.
· консультация кардиохирурга – для решения вопроса об оперативном лечении пороков сердца и сосудов.
· консультация челюстно – лицевого хирурга – для решения вопроса об оперативном лечении пороков развития верхней челюсти и неба.
· консультация диетолога – подбор питания, расчет и коррекция питания.
· консультация реаниматолога – оценка тяжести состояния, расчет и коррекция парентерального питания.
· консультация инфекциониста – при признаках инфекционного или паразитарного заболевания.
· консультация генетика – для исключения генетических синдромов.
· консультация эндокринолога – для исключения и лечения эндокринной патологии, приведшей к БЭН.
Лабораторная диагностика
Лабораторные исследования:
Дифференциальный диагноз
Дифференциальный диагноз [8-10,11,15,16,17]:
При осмотре и обследовании ребёнка с БЭН определяют причину, приведшую к БЭН, а также исключают конкурирующую патологию.
В связи с этим необходимо дифференцировать следующие заболевания:
· инфекционные заболевания;
· хронические заболевания бронхолегочной системы;
· наследственные и врождённые энзимопатии;
· эндокринные заболевания;
· органические заболевания ЦНС;
· хирургические заболевания;
· генетические заболевания;
· заболевания, протекающие с синдромом мальабсорбции;
· онкологическую патологию.
Лечение
Цели лечения [1,2,3,4,9,15,17,22]:
· элиминация факторов, приведших к БЭН;
· стабилизация состояния ребенка;
· оптимизированная диетотерапия;
· заместительная терапия (ферменты, витамины, микроэлементы);
· восстановление сниженного иммунного статуса;
· лечение сопутствующих заболеваний и осложнений;
· организация оптимального режима, ухода, массажа, ЛФК;
Немедикаментозное лечение:
· оптимальный режима сна, в соответствии возрасту, пребывание в регулярно проветриваемом, светлом помещении, два раза в сутки проводят влажную уборку. Температура воздуха должна поддерживаться в помещении (палате) в диапазоне 25–26° С.
· диетотерапия: смеси на основе глубокого гидролиза молочного белка, со СЦТ, без лактозы высокой калорийностью (Нутрилон Пети Гастро, Альфаре, Хумана HN MCT; для детей старше года: Нутрикомп энергия, Нутрикомп Энергия Файбер, Нутриэн элементаль, Фрезубин Энергия, Дибен, Реконван, Нутриэн Иммун, Суппортан, Педиа Шур. Смеси для недоношенных на основе частичного гидролиза белка, со СЦТ, высокой калорийностью: Хумана О-НА, Пре Нутрилон, Пре Нан, Симилак Особая забота;
| число кормлений | калорийность,ккал/кг/сут | белки,г\кг\сут | жиры,г\кг\сут | углеводы\г\кг\сут |
| по возрасту n = 5-6 (10) | расчеты в соответствии с возрастом и долженствующим весом | |||
Долженствующая масса тела = масса тела при рождении + сумма нормальных ее прибавок за прожитый период
При II степени БЭН в первый день назначают 1/2- 2/3 необходимого суточного объёма пищи. Недостающий объём пищи восполняют за счёт приёма внутрь регидратационных растворов. Адаптационный период заканчивается при достижении необходимого суточного объёма пищи.
| длительность периода | число кормлений | калорийность ккал/кг/сут | белки г/кг/сут | жиры г/кг/сут | углеводы г/кг/сут |
| 2-5 дней | n+1, n+2 | расчеты в соответствии с возрастом и фактической массой тела | |||
| длительность периода | число кормлений | калорийность ккал/кг/сут | белки г/кг/сут | углеводы г/кг/сут | жиры г/кг/сут |
| 1-4 недели | n+1, n+2, затем n = 5-6 (8) | расчеты в соответствии с возрастом и долженствующей массой тела | на фактический вес | ||
| расчеты в соответствии с возрастом и долженствующей массой тела | |||||
В период усиленного питания содержание белков и углеводов постепенно увеличивают, их количество начинают рассчитывать на долженствующую массу, количество жиров – на среднюю массу между фактической и долженствующей. При этом энергетическая и белковая нагрузка на фактическую массу тела превышает нагрузку у здоровых детей. Это связано со значительным увеличением энергозатрат у детей в период реконвалесценции при БЭН.
Таблица 7- Расчет питания при БЭН II степени в период усиленного питания
| Название | Терапевтический диапазон | Курс лечения |
| Смесь «Нутрилон Пепти Гастро», «Альфаре», «Нутрилак Пептиди ТСЦ», смеси для недоношенных, смеси для детей старше 1 года «Нутриэн Элементаль», «Нутриэн Иммун» (УД – А) | расчет в зависимости от периода адаптации | индивидуальная коррекция, 2- 3 месяца |
в зависимости от клинических проявлений, при МВ – пожизненно (см протокол лечения МВ)
длительно, не менее 6 месяцев
длительно, 3- 6 месяцев
длительность курса 2-3 месяца
длительность 1 месяц
длительность 2 месяца
длительность 2 месяца
Таблица 11 – Показатели адекватности диетотерапии
| прибавка в весе | ||
| оптимальная, г\кг\сут | средняя, г\кг\сут | низкая, г\кг\сут |
| >10 | 5-10 | |
Для проведения полного парентерального питания доза аминокислот должна составлять 2–2,5 г/кг, жира – 2–4 г/кг, глюкозы – 12–15 г/кг. При этом энергетическое обеспечение составит 80–110 ккал/кг. К указанным дозировкам надо приходить постепенно, увеличивая количество вводимых препаратов в соответствии с их переносимостью, соблюдая при этом необходимую пропорцию между пластическими и энергетическими субстратами (см. алгоритм составления программ ПП).
Примерная суточная потребность в энергии составляет с 2-х недель до 1 года – 110–120 ккал/кг.
Парентеральное питание осуществляют преимущественно внутривенным путем. Через центральные вены проводят в тех случаях, когда ПП предполагается проводить дольше 1 недели, и когда периферические вены слабо выражены. Особенно показано использование центрально-венозного пути у больных, нуждающихся, наряду с ПП, в других мерах интенсивной терапии. С целью исключения флебитов и тромбофлебитов концентрированные растворы глюкозы (› 5%) вливают только через центральные вены. Когда ПП длится не более 1 недели, выражены периферические вены и используются изотонические растворы, предпочтение отдается периферическому пути вливания препаратов. Важным фактором усвоения азотисто-калорийных источников ПП является одновременное применение (через две параллельные капельницы) аминокислотных смесей и жировых эмульсий (или растворов глюкозы). В противном случае аминокислоты также могут расходоваться в энергетических целях. Не следует смешивать жировые эмульсии с электролитными растворами и лекарственными средствами (в связи с опасностью склеивания жировых частиц). Учитывая случаи возникновения побочных реакций в результате переливания жировых эмульсий (озноб, лихорадка, боли за грудиной, в пояснице, тошнота, рвота и др.), процедуру следует проводить в дневное время, в присутствии врачебного персонала. В некоторых случаях при индивидуальной непереносимости препарата его инфузию начинают под прикрытием внутримышечного введения антигистаминного препарата (супрастина, димедрола). Электролитные, микроэлементные компоненты и аскорбиновую кислоту можно добавлять в 5; 10; 20% растворы глюкозы. Витамины группы В вводятся раздельно, внутримышечно.
Парентеральное питание через центральные вены проводят после предварительной катетеризации одной из вен крупного калибра, чаще яремной.
Все препараты должны вводиться с минимальной скоростью (в течение 22–24 ч), что обеспечивает максимальное усвоение вводимых веществ и значительно уменьшает возможность развития осложнений. Препараты белка можно смешивать с концентрированными растворами глюкозы, электролитов, витаминов, микроэлементов. Смешивание этих веществ в одном резервуаре с жировыми эмульсиями не допускается.
| Общий объем жидкости | Объем раствора аминокислот |
| 40–60 мл/кг | 0,6 г/кг |
| 65–80 мл/кг | 1,0 г/кг |
| 85–100 мл/кг | 1,5 г/кг |
| 105–120 мл/кг | 2,0 г/кг |
| 125–150 мл/кг | 2,0–2,5 г/кг |
Определение объема жировой эмульсии.
В начале применения ее доза составляет 0,5 г/кг, затем повышается до 2,0 г/кг.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи[17,18,20,24,25]: в зависимости от причины, приведшей к БЭН.
· Коррекция гипогликемии;
Таблица 14 – Предупреждение / лечение гипогликемии при белково-энергетической недостаточности
| Состояние ребенка | Первый этап лечения | Последующее лечение |
| Если сознание не нарушено, но уровень глюкозы сыворотки крови ниже 3 ммоль/л | Показано болюсное введение 50 мл 10% раствора глюкозы или сахарозы (1 ч.л. сахара на 3,5 ст.л. воды) через рот или назогастральный зонд | Затем таких детей кормят часто — каждые 30 мин в течение 2 ч в объёме 25% объёма обычного разового кормления с последующим переводом на кормление каждые 2 ч без ночного перерыва |
| Если ребёнок находится без сознания, в летаргии, или у него гипогликемические судороги | Необходимо внутривенно ввести 10% раствор глюкозы из расчёта 5 мл/кг. | Затем проводят коррекцию гликемии введением раствором глюкозы (50 мл 10% раствора) или сахарозы через назогастральный зонд и переводом на частые кормления каждые 30 мин в течение 2 ч, а далее каждые 2 ч без ночного перерыва. |
Всем детям с нарушением сывороточного уровня глюкозы показано проведение антибактериальной терапии препаратами широкого спектра действия.
· Коррекция гипер\ гипотермии;
Таблица 15 – Предупреждение / лечение гипотермии при белково-энергетической недостаточности (Koletsko B.,2009)
| Если ректальная температура ребёнка ниже 35,5 °С, необходимо: |
| Одеть его в тёплую одежду и шапку |
| Укутать тёплым одеялом |
| Уложить в кроватку с подогревом или под источник лучистого тепла |
| Срочно накормить |
| Назначить антибиотик широкого спектра |
| Проводить регулярный мониторинг уровня сывороточной гликемии |
| регидратационная терапия | кормление | мониторинг состояния | ||
| первые 2 часа | последующие 4-10 часов | после 10 часов регидратацион-ной терапии | первые 2 часа | последующие 12 часов |
| если есть признаки дегидратации или водянистая диарея проводится регидратационная терапия через рот или назогастральный зонд раствором для регидратации детей с БЭН (ReSoMal) из расчета 5 мл/кг каждые 30 мин в течение 2 часов; тот же раствор вводить по 5-10 мл/кг в ч, заменяя введение регидратационного раствора на кормление смесью или материнским молоком в 4, 6, 8 и 10 часов | каждые 2 часа без ночного перерыва | каждые 30 мин | каждый час | |
— частота дыхания,
— частота и объем мочеиспусканий,
— частота стула,
— частота рвоты
Другие виды лечения: в зависимости от патологии, приведшей к БЭН.
Хирургическое лечение: при патологии, требующей хирургической коррекции (ВПР ЖКТ, ВПС).
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин человека (Albumin human) |
| Аскорбиновая кислота (Ascorbic acid) |
| Бифидобактерии бифидум (Bifidobacterium bifidum) |
| Декстроза (Dextrose) |
| Железа сульфат (Ferric sulfate) |
| Жировые эмульсии для парентерального питания (Fat emulsions for parenteral nutrition) |
| Калия хлорид (Potassium chloride) |
| Колекальциферол (Kolekaltsiferol) |
| Комплекс аминокислот для парентерального питания (Complex of amino acids for parenteral nutrition) |
| Лактобактерии (Lactobacteries) |
| Левокарнитин (Levocarnitine) |
| Натрия хлорид (Sodium chloride) |
| Оротовая кислота (Orotic acid) |
| Панкреатин (Pancreatin) |
| Пиридоксин (Pyridoxine) |
| Ретинол (Retinol) |
| Смеси для энтерального питания |
| Споры Bacillus clausii, полирезистентные к различным химиотерапевтическим препаратам и антибиотикам |
| Тиамин (Thiamin) |
| Токоферол (Tocopherol) |
| Фолиевая кислота (Folic acid) |
| Цианокобаламин (Cyanocobalamin) |
| Цинка сульфат (Zinc sulfate) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (A10A) Инсулины и их аналоги |
| (A12A) Препараты кальция |
| (A12CC) Препараты магния |
Госпитализация
Показания для госпитализации с указанием типа госпитализации: (плановая, экстренная) [5,11]:
Показания для экстренной и плановой госпитализации:
· жизнеугрожающие состояния, вследствие БЭН II-III степени;
Показания для плановой госпитализации:
· уточнение этиологии БЭН II-III степени (первичной или вторичной);
· лечение БЭН II-III степени, которые невозможны в амбулаторных условиях (коррекции нарушений водного и электролитного баланса, лечения инфекций, парентерального питания, полиорганной недостаточности);
· госпитализация в специализированный стационар при когнитивных расстройствах.
Профилактика
Профилактические мероприятия [7,11,16,17,19,24]:
· оптимальный уход;
· регулярные медицинские осмотры;
· питание, достаточное по частоте и объёму, адекватное по калорийности и содержанию основных нутриентов;
· витаминная и минеральная коррекция;
Дальнейшее ведение (после стационара):
· расширение рациона питания;
· обеспечение прибавки массы тела и роста;
· сенсорная стимуляция и эмоциональная поддержка;
· дальнейшая реабилитация;
Информация
Источники и литература
Информация
Разработчики:
1) Назарова А.З. – кандидат медицинских наук, заведующая клинико – диагностическим отделением Научного центра педиатрии и детской хирургии.
2) Шарипова М.Н. – доктор медицинских наук, заместитель директора по научной работе Научного центра педиатрии и детской хирургии.
3) Адамова Г.С. – кандидат медицинских наук, врач отделения сложной соматики Научного центра педиатрии и детской хирургии.
4) Литвинова Л.Р. – клинический фармаколог АО «Национальный научный кардиохирургический центр».
Конфликта интересов нет.
Рецензент:
1) Хабижанов Б.Х.- доктор медицинских наук, профессор кафедры интернатуры и резидентуры по педиатрии №2 КазНМУ им.С. Асфендиярова;
2) Джаксылыкова К.К. – доктор медицинских наук, профессор кафедры интернатуры по педиатрии и детской хирургии ГМУ города Семей.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.