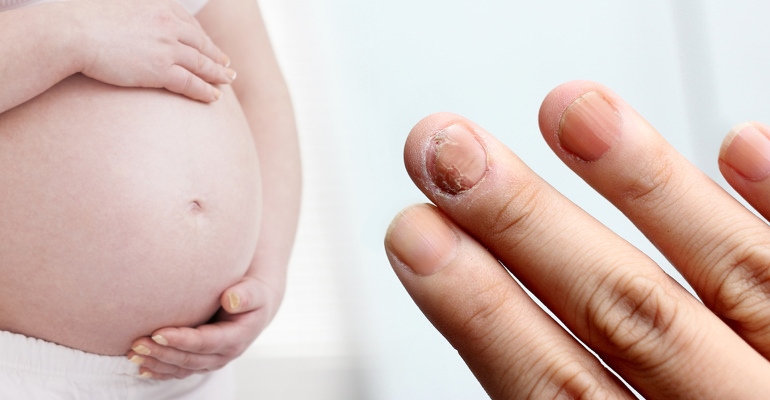
грибок при беременности что делать
Грибок ногтей у беременных
Грибок ногтей у беременных – инфекционное поражение ногтевой пластины, вызванное заражением дерматофитами или другими видами грибов. В подологии эта болезнь называется онихомикоз.
Грибок ногтей часто встречается у беременных. Из-за ослабления иммунитета при вынашивании ребенка организм женщины особо восприимчив к патогенным возбудителям. Ведь все силы направлены обеспечить условия для нормального роста и развития плода. Происходит гормональная перестройка, меняется форма тела, увеличивается вес, внутренние органы работают в усиленном режиме.
Лечение онихомикоза у беременных должно быть грамотным, осторожным. Несмотря на ограниченность методов борьбы с инфекцией, избавиться от грибка можно.
Что вызывает болезнь?
Причины грибка ногтей у беременных такие же, как и для всех людей. Просто из-за снижения защитных сил риски заражения намного выше. Возбудители онихомикоза легко передаются от одного человека другому через предметы обихода. Они устойчивы во внешней среде, долго остаются на поверхностях. Чтобы подцепить грибок, достаточно прикоснуться к инфицированному полотенцу, чужой обуви, ступить голыми ногами на пол в общественной душевой.
Какие факторы провоцируют грибковую инфекцию у беременных?
• Повышенная потливость стоп. Беспокоит женщин в первом и третьем триместре. В первом триместре усиленное потоотделение вызывает гормональная перестройка. А в третьем – увеличение объема крови, массы тела и физической нагрузки. При повышенной потливости кожа стоп и ногти легко поражаются грибком, потому что теплая, влажная среда идеальна для его размножения;
• Сахарный диабет беременных или гестационный диабет. Встречается у 10 % женщин. Повышенный уровень сахара крови ослабляет защитные свойства кожи, создает благоприятные условия для бактериальной и грибковой инфекции;
• Злоупотребление сладостями, сдобной дрожжевой выпечкой. Из-за перемены вкусовых предпочтений беременных часто тянет на сладкое. Но безудержное поедание конфет, булочек, пирожных, халвы, приводит к активизации и ускоренному размножению грибковой колонии;
• Посещение бассейна. Плавание полезно при беременности. Помогает расслабить спину, поясницу, улучшить самочувствие, поддерживать физическую активность. Но именно в бассейне, в общественных душевых, во влажных помещениях риск заражения грибком максимальный;
• Тесная обувь. Нередко у беременных увеличивается размер ноги. Это случается из-за отеков, изменения тонуса мышц стопы. Обувь, которая подходила раньше, становится тесной, неудобной. Натирает, сдавливает ноги, вызывает мозоли, ранки, через которые проникает инфекция.
Симптомы онихомикоза
Ранние признаки грибковой инфекции ногтей едва различимы, поэтому часто на них не обращают внимания. Лишь по мере распространения болезни они становятся более выраженными.
Какие изменения говорят об онихомикозе? К явным признакам грибковой инфекции на ногтях относятся:
• белые, желтые или желто-коричневые пятна или полосы;
• утолщение ногтевой пластины;
• потеря блеска, прозрачности в месте поражения;
• крохкость, шероховатость;
• деформация, частичное разрушение, расслоение ногтевой пластины;
• неприятный запах.
Обычно сначала грибок проникает в складки между пальцами, а затем попадает в ногти. Но бывает и наоборот, когда сначала поражается ногтевая пластина, а потом инфекция распространяется на кожу вокруг ногтя. При повреждении кожи пальцев или межпальцевых складок женщина будет чувствовать зуд, жжение. Кожа покраснеет, станет сухой, начнет шелушиться.
Если вы заметили перечисленные выше изменения цвета или текстуры ногтя, покажитесь врачу. В первую очередь сообщите об этом акушеру-гинекологу, который наблюдает беременность. Для уточнения диагноза и лечения он даст направление к дерматологу, микологу или подологу. Если есть сомнения, чтобы подтвердить инфекцию и выявить возбудителя, с пораженного участка делают соскоб. Полученный кусочек ногтя отправляют на микроскопическое исследование.
Лечение грибка ногтей у беременных?
Борьба с грибковым поражением ногтей при беременности осложнена ограниченным выбором лекарственных препаратов.
Прежде всего, это касается средств для приема внутрь, которые используют при запущенных стадиях болезни. Многие из них отрицательно влияют на печень, повышают риски пороков развития плода. Поэтому для лечения беременных такие средства не используют. После всасывания в ЖКТ действующие компоненты этих лекарств поступают в кровь женщины, разносятся по органам, тканям, попадают в кровоток ребенка.
Чем же лечить грибок ногтей у беременных? Здесь нет однозначного ответа. Для каждой пациентки врач подбирает лечение индивидуально с учётом срока беременности, тяжести грибкового поражения, симптомов, состояния здоровья.
К безопасным методам относятся:
• Аппаратный медицинский педикюр. Используют для зачистки пораженных участков ногтевой пластины;
• Местные противогрибковые кремы, мази, лечебные лаки. Содержат фунгицидные компоненты, растительные экстракты, эфирные масла с антисептическим, противовоспалительным действием. Не вызывают побочных эффектов для здоровья матери и плода. Наносятся прямо на пораженные зоны.
Лекарства для борьбы с грибковой инфекцией в аптеке можно купить без рецепта. Но заниматься самолечением не стоит. Беременная женщина отвечает не только за свое здоровье, но и за здоровье малыша, которого ждет. Поэтому перед применением любых местных мазей или кремов нужен совет врача. Только он правильно оценит пользу для матери, риски для ребенка, назначит эффективные и в то же время безопасные процедуры или препараты.
Без предварительной зачистки ногтевой пластины мази и кремы не дадут результата, так как их активные компоненты не попадут в очаг инфекции. Аппаратный педикюр проходит без боли, травмирования здоровых тканей. По времени занимает до 30 минут. При лёгких формах онихомикоза периодическое выполнение такой процедуры предупредит дальнейшее распространение инфекции.
Из натуральных, безопасных средств для лечения грибка ногтей у беременных помогает масло чайного дерева. Его эффективность при онихомикозе доказана рядом исследований. Масло чайного дерева – сильный антисептик с противогрибковым, антибактериальным, противовоспалительным действием. Как правильно его применять, нужно уточнить у врача.
Если болезнь запущена, то, скорее всего, местное лечение не уничтожит грибок полностью. Что делать в этом случае? Все зависит от тяжести ситуации. Если очаг поражения локализован на маленьком участке, распространяется медленно, то ждут до родоразрешения. При этом постоянно наблюдают за течением болезни. А уже после родов назначают прием фунгицидных препаратов внутрь.
К сожалению, лечение грибка ногтей длительное, продолжается до тех пор, пока не отрастет новая здоровая ногтевая пластина. Этот процесс занимает от нескольких недель до нескольких месяцев в зависимости от тяжести поражения. Чем раньше вы обратитесь к врачу, тем быстрее и легче справитесь с грибком.
Кроме аппаратных процедур и применения лекарственных препаратов важно продезинфицировать обувь, обработать ее фунгицидными средствами. Иначе возможно повторное заражение и возвращение инфекции. Также нужно тщательно соблюдать гигиену пальцев рук, ног, держать их в сухости, чистоте.
Чем опасен онихомикоз?
Грибковая инфекция, как правило, не представляет серьезной угрозы для беременной женщины, не влияет на здоровье ее малыша. Особенно если болезнь обнаружена на ранней стадии, и начата борьба с ней.
Однако задержка в лечении или диагностике вызывает ряд осложнений. К ним относятся:
• распространение инфекции на соседние пальцы рук или ног;
• отслоение ногтя от ногтевого ложа, боль или неприятные ощущения при ходьбе;
• присоединение вторичной бактериальной инфекции, лечение которой потребует применения местных антибиотиков;
• заражение окружающих, пораженные грибком ногти – это постоянный источник инфекции.
Чтобы не допустить таких осложнений, нужно держать болезнь под контролем, периодически посещать врача, выполнять его рекомендации.
Как предупредить грибок ногтей при беременности?
На самом деле начинать профилактику онихомикоза нужно еще до беременности. Обследование у дерматолога на этапе планирования предупредит много проблем. Некоторые болезни протекают в скрытой форме, вы можете о них даже не знать. И только при ослаблении иммунитета, которое происходит в период беременности, они активизируются. В список этих болезней входит онихомикоз. От момента заражения до появления характерных симптомов может пройти несколько месяцев или даже лет.
Чтобы уменьшить риск грибковой инфекции при беременности, придерживайтесь следующих советов:
• ограничьте посещение мест общественного пользования;
• надевайте закрытые резиновые тапочки при посещении бассейна, общественных душевых;
• не примеряйте, не носите чужую обувь, даже если это обувь близких;
• ежедневно мойте ноги с мылом, насухо вытирайте их полотенцем;
• используйте антиперспиранты для стоп, если ноги сильно потеют;
• следите, чтобы обувь была сухой, проветривайте ее, обрабатывайте антигрибковым спреем;
• носите носки, колготы из натуральных тканей, ежедневно меняйте их;
• внимательно выбирайте обувь, чтобы она была по размеру, не натирала, не сдавливали пальцы, не парила кожу;
• делайте маникюр и педикюр у мастеров, которым доверяете, уверены в дезинфекции инструментов;
• укрепляйте иммунитет, принимайте витамины для беременных, если акушер-гинеколог вам их назначил.
Если избежать такой неприятности, как грибок ногтей не удалось, вы заметили изменения на ногтях, сразу обратитесь к врачу. Не затягивайте и не занимайтесь самолечением, так как это приведет к ухудшению состояния.
Кандидоз при беременности – норма или угроза состояния матери и ребенка
Содержание:
Вагинальный кандидоз при беременности диагностируется у 9 из 10 женщин. Болезнь развивается на фоне гормональных изменений и снижения защитных функций организма. Возбудителем инфекционного заболевания является грибок рода Candida (Кандида). Этот микроорганизм относится к условно-патогенным, обитающим на коже и слизистых практически любого здорового человека. Активность и жизнедеятельность кандид контролируется иммунитетом, однако при малейшем сбое баланс внутривлагалищной микрофлоры нарушается, что приводит к активации инфекционного патогена.
Кандидоз у беременных в основном диагностируется в конце второго, начале третьего триместра. Важно вовремя определить молочницу и постараться вылечить ее до родов. Это поможет избежать осложнений не только у будущей матери, но также и у ребенка, риск инфицирования которого очень велик в момент прохождения по пораженным родовым путям. Лечение грибкового заболевания должно проводиться под строгим наблюдением гинеколога, который подбирает препараты, с учетом положения пациентки и индивидуальных особенностей ее организма.
Молочница при беременности
Кандидозы у женщин во время беременности диагностируются очень часто. Вызывает такое заболевание дрожжевой гриб Candida, который обитает в организме практически каждого здорового человека. Молочница не является самостоятельной болезнью, а ее прогрессирование связано с ослаблением иммунитета, который под воздействием негативных экзогенных и эндогенных факторов больше не в состоянии выполнять свои функции и сдерживать активный рост и жизнедеятельность условно-патогенных микроорганизмов.
При первых симптомах грибкового заболевания необходимо проконсультироваться у своего гинеколога и как можно скорее приступать к лечению. Если терапия отсутствует, кандидоз переходит в хроническую, рецидивирующую форму, излечиться от которой довольно сложно, а иногда и невозможно. Кроме этого, важно помнить, что при отсутствии лечения возрастает риск инфицирования ребенка во время внутриутробного развития или в момент прохождения по родовым путям.
В основном молочница диагностируется у женщины в последнем триместре. Риск развития болезни в начале беременности возрастает у женщин, которые хотя бы раз переболели кандидозом до зачатия. Поэтому чтобы не допустить прогрессирования молочницы в такой важный и ответственный период, в момент планирования ребенка желательно пройти комплексное обследование и при необходимости пройти лечение обоим партнерам.
Факторы появления молочницы
Сразу после зачатия в женском организме начинают происходить колоссальные изменения, влияющие на функционирование внутренних органов и систем. Меняется гормональный фон, усиленная выработка прогестерона угнетает деятельность иммунной системы, которая перестает полноценно выполнять свои функции, одной из которых является контроль активности условно-патогенной микрофлоры. Кроме этого, гормональные изменения нарушают баланс внутривагинальной микрофлоры, делая женщину более восприимчивой к инфекции.

Кроме этих специфических особенностей, кандидоз при беременности могут спровоцировать такие негативные внутренние и внешние факторы:
Дисбактериоз органов пищеварения, при котором болезнетворные кишечные микроорганизмы проникают во влагалище.
Заражение от больного партнера в момент полового акта.
Злоупотребление пищей, богатой на углеводы, которые являются идеальной средой для размножения грибка. Беременная должна исключить из меню сахар, хлебобулочные изделия, сладости, выпечку, газированные напитки.
Неконтролируемое употребление гормональных препаратов, антибиотиков, иммунодепрессантов. Эти медикаментозные средства негативно влияют на баланс микрофлоры организма, способствуя активному размножению болезнетворных микроорганизмов.
Хронические эндокринные нарушения, такие как сахарный диабет, болезни щитовидной железы, нарушение обмена веществ. Перед зачатием желательно пройти комплексную диагностику, чтобы вовремя выявить патологию и нормализовать работу пораженных систем.
Регулярное ношение некачественного, сшитого из синтетических тканей белья. Синтетическое белье не пропускает воздух, в результате чего на слизистой половых органов начинают активно размножаться бактерии, что является идеальной питательной средой для грибковой инфекции. Рекомендуется выбирать удобные, комфортно сидящие модели, сшитые из натуральной ткани, которая не нарушает естественный воздухообмен.
Авитаминоз. Дефицит жизненно важных витаминов и элементов способствует снижению защитных функций, поэтому беременная становится более восприимчивой к различным гинекологическим инфекциям.
Стрессы, нервные перегрузки, ненормированный режим дня. Стрессовые факторы снижают защитные функции беременной, которая становится восприимчивой к инфекционным заболеваниям. Поэтому важно научиться контролировать эмоциональный фон, стараться не воспринимать все близко к сердцу, наладить режим дня, больше отдыхать, гулять на улице, получать только положительные эмоции.
Переохлаждение. У женщины, находящейся в положении и так иммунная защита нестабильна и ослаблена, а если организм подвергать таким стрессам, как переохлаждение, можно получить дополнительные проблемы в виде кандидоза.
Основные симптомы кандидоза у беременных
Характерные признаки молочницы при беременности начинают беспокоить уже на начальных стадиях развития патологии. Женщины, столкнувшиеся с грибковой инфекцией, сталкиваются с такой патологической симптоматикой:
гиперемия, воспаление и отечность наружных половых органов;
белесые творожистые выделения из влагалища, имеющие неприятный, кисловатый запах;
зуд в половых органах, усиливающийся во время движения, занятия сексом;
боль, жжение при мочеиспускании.
При хроническом течении симптомы кандидоза стертые, менее выражены. В любом случае, если женщина обнаружила у себя подозрительные выделения творожистой консистенции, но зуд и жжение отсутствует, все равно не стоит откладывать с визитом к гинекологу, потому что в некоторых случаях кандидоз является последствием прогрессирования других, более опасных для будущего ребенка заболеваний.
Диагностика кандидоза при беременности
После сбора анамнеза и визуального осмотра гинеколог даст направление на диагностическое обследование, которое поможет идентифицировать возбудителя и подобрать максимально эффективную схему терапии.
Для уточнения диагноза дается направление на такие лабораторные анализы:
Мазок на микрофлору. Из внутренних стенок влагалища берется мазок, который затем исследуется под микроскопом. При вагинальном кандидозе в вагинальном содержимом в большом количестве присутствуют грибки и прочие болезнетворные микроорганизмы.
Бактериальный посев. Позволяет определить, какие именно грибки населяют влагалище, а также подобрать эффективные препараты для терапии.
Если диагноз «вагинальный кандидоз» подтверждается, врач немедленно составляет план терапии. Лечение кандидоза при беременности предполагает применение противогрибковых препаратов, разрешенных при беременности. В зависимости от того, на какой стадии диагностировано заболевание, врач может назначить как местные, так и системные антимикотики. Чтобы убрать патологическую симптоматику. Дополнительно назначаются местные противовоспалительные и антисептические средства. Для поддержания иммунитета доктор может посоветовать пропить курс иммуномодулирующих и общеукрепляющих препаратов, пробиотиков с бифидобактериями.
Если молочница возникла на фоне других внутренних заболеваний, дополнительно назначаются консультации у таких специалистов, как:
Помимо приема медикаментозных средств беременная должна соблюдать щадящую диету, сведя к минимуму употребление продуктов, богатых на углеводы. Лечение на начальных стадиях помогает быстро избавиться от инфекции и неприятных симптомов, избежать опасных осложнений.
Преимущества МЦ «ЗДОРОВАЯ СЕМЬЯ»
Опасность кандидоза у беременных
Если лечение кандидоза у женщин при беременности корректное и своевременное, ни ей, ни будущему ребенку ничто не угрожает в плане здоровья. Другое дело, когда болезнь прогрессирует, а беременная отказывается применять назначенные врачом препараты, боясь навредить плоду. Но стоит отметить, что на современном фармацевтическом рынке продается множество противогрибковых препаратов, которые разрешено применять уже на начальных сроках беременности. Они эффективно уничтожают грибковую инфекцию и в то же время не оказывают никакого влияние на рост и развитие плода.
Описание последствий заболевания

Кандидоз опасен не только для будущего ребенка, но и для самой беременной. Грибки негативно влияют на состояние тканей влагалища и родовых путей, способствуя снижению их прочности, эластичности. Поэтому непосредственно в момент родов возрастает риск получения серьезных травм, которые могут стать причиной обильной кровопотери и прочих осложнений.
Кроме этого, невылеченный вагинальный кандидоз нередко становится причиной прогрессирования эрозивных процессов в матке. Эрозия в дальнейшем может негативно повлиять на женское здоровье и вызвать бесплодие.
Стоимость лечения кандидоза у женщин
Стоимость лечения кандидоза в медицинском центре «Здоровая семья» самая консервативная и доступная. Перед тем, как назначить план терапии, наши специалисты проведут тщательный осмотр, детально изучат результаты диагностического обследования, оценят общее состояния здоровья беременной и только после подберут эффективную терапевтическую схему, что позволит быстро и безопасно избавиться от инфекции и предупредить перетекание болезни в хроническую форму.
Узнать, сколько стоит лечение вагинального кандидоза в медицинской клинике «Здоровая семья» можно, позвонив по телефону +7 (495) 185 93 07 или заказав обратный звонок. Наши администраторы свяжутся с вами и ответят на все интересующие вопросы.
Рецидивирующий вульвовагинальный кандидоз: возможности и особенности терапии у беременных
Изучена терапевтическая эффективность комбинированной терапии беременных, страдающих рецидивирующей формой вульвовагинального кандидоза. Терапия способствовала уменьшению частоты и тяжести гестационных осложнений и профилактике внутриутробного инфицирован
The results of the study of the therapeutic efficacy of combination therapy of pregnant women with recurrent vulvovaginal candidiasis, which contributed to a decrease in the frequency and severity of gestational complications and prevention of infection in utero.
Вульвовагинальный кандидоз (ВВК) на протяжении ряда лет продолжает оставаться актуальной проблемой, имеющей не только медицинское, но и социальное значение, являясь одним из самых распространенных заболеваний в группе воспалительных процессов репродуктивной системы женщин. За последнее десятилетие заболеваемость ВВК не только не снизилась, несмотря на все достижения современной медицины и возможности фармакологического рынка, но и значительно возросла, составляя по данным ряда авторов от 26% до 45% в структуре инфекционной патологии нижнего отдела мочеполового тракта [1]. Во многом данная ситуация определяется неуклонным ростом количества эндогенных и экзогенных факторов, таких как: эндокринные нарушения; заболевания желудочно-кишечного тракта; бесконтрольное употребление лекарственных препаратов; применение современных средств интимной гигиены; контрацепция; оральные контакты; ношение синтетического белья, плотно облегающего тело; курение и др. Урогенитальный кандидоз формируется чаще всего на фоне иммунодефицитного состояния, когда нарушается динамическое равновесие между грибами рода Candida, персистирующими на поверхности слизистой мочеполовых органов, и макроорганизмом. Это подтверждает провоцирование развития ВВК и такими физиологическими состояниями, как менструация и беременность [2, 3].
.jpg)
Нормальное состояние эпителия прежде всего определяется уровнем эстрогенов, опосредованно через фермент — лактатдегидрогеназу. На протяжении всей жизни женского организма в эпителии происходят изменения, обусловленные колебаниями секреции яичниковых гормонов, фазами менструального цикла, беременностью.
Высокая частота развития ВВК во время беременности (кандидоз мочеполовых органов у беременных встречается в 2–3 раза чаще по сравнению с небеременными, достигая 40%) обусловлена рядом факторов: изменением гормонального баланса во время беременности; отсутствием достаточного количества лактобактерий (менее 10 5 КОЕ); накоплением гликогена в эпителиальных клетках влагалища; иммуносупрессивным действием высокого уровня прогестерона; присутствием в сыворотке крови иммуносупрессорного фактора, связанного с глобулином [4].
В период беременности изменения микробной среды влагалища направлены на увеличение количества видов и на повышение плотности представленных популяций. Это в равной степени касается как облигатных, так и факультативных резидентов. В большинстве случаев достигается динамическое равновесие на новом, более высоком уровне обсемененности, реакция вагинальной жидкости остается кислой. Тенденция к разрастанию характерна и для грибов рода Candida.
В большинстве случаев увеличение популяций C. albicans до 10 4 –10 6 МК/мл протекает бессимптомно, сразу после родов количество бактерий и грибов снижается до обычного. Однако в 20% случаев Candida обусловливают воспалительные процессы различной степени тяжести, лечение которых затруднено токсическим действием на плод большинства противогрибковых препаратов. Эта проблема усугубляется физиологической иммуносупрессией при беременности, которая необходима для предотвращения иммунологического отторжения эмбриона. Поскольку рецидивирующий характер вульвагинального кандидоза обусловлен иммунодефицитным состоянием беременной, патогенетически обоснованным является введение в схему лечения иммуномодулирующих препаратов.
Проблема ВВК во время беременности приобретает особенное значение не только в связи с выраженной тенденцией к его распространению, но и возможностью развития самых серьезных осложнений течения беременности (угроза прерывания беременности, самопроизвольные выкидыши). Увеличивается риск анте- или интранатального инфицирования плода, с опасностью нарушения его развития и рождения больного ребенка [5]. У новорожденных кандидоз может протекать в виде локализованной инфекции (с поражением глаз, ротовой полости, гортани, легких, кожи) или диссеминированного поражения, развившегося в результате кандидемии. В послеродовом периоде у женщин возможно развитие кандидозного эндометрита, раневой инфекции [5]. В связи с этим лечение ВВК во время беременности приобретает особую актуальность. Оно должно быть комплексным, направленным на профилактику гестационных осложнений и патологии плода и новорожденного. Однако возможности терапии ВВК, как и любого инфекционно-воспалительного заболевания, во время беременности ограничены. При назначении лекарственных средств необходимо учитывать противопоказания к их назначению во время беременности, возможность проникновения через плаценту и неблагоприятного влияния на плод [6]. Поэтому лекарственные средства, применяемые у беременных для лечения вагинального кандидоза, должны отвечать следующим требованиям: низкая токсичность для плода и матери, эффективность, переносимость, минимальная частота выработки резистентности у возбудителей и т. д. [4].
Арсенал противогрибковых средств значительно вырос в последние годы. Появились различные формы препаратов (таблетки, свечи, крема и др.) с улучшенными фармакокинетическими свойствами, меньшей токсичностью и высокой антимикотической активностью. В выборе формы лекарственного средства, тем более если речь идет о беременной, предпочтение следует отдавать местным антимикотическим препаратам, не только из-за роста устойчивости грибов рода Candida к системным антимикотикам, но и в связи с резким снижением системной абсорбции топических препаратов, что сводит к минимуму потенциальную возможность развития нежелательных лекарственных реакций. Также при местной аппликации препарат вводится непосредственно в нишу, колонизированную возбудителем заболевания, чем достигается высокая эффективность использования малых доз препарата, быстрее наступает редукция клинической симптоматики и выздоровление и исключается системное воздействие его на здоровые ткани [7].
Лечение ВВК необходимо уже с ранних сроков беременности, что позволяет существенно улучшить течение и исходы беременности, а также уменьшить частоту инфекционно-воспалительных осложнений после родов [4].
Целью настоящего исследования явилось изучение терапевтической эффективности применения комбинированной терапии, включающей антимикотический препарат натамицин и интерферон альфа-2, у беременных, страдающих рецидивирующей формой вульвовагинального кандидоза.
Материалы и методы исследования
Под нашим наблюдением находилось 37 беременных от 18 до 37 лет с рецидивирующим ВВК на сроках от 14 до 26 недель беременности. Всем проведено клинико-лабораторное обследование. Наиболее частыми жалобами, предъявляемыми обследуемыми, были: дискомфорт во влагалище, выделения из половых путей, диспареуния, дизурические расстройства. Диагноз ВВК выставлялся на основании общеклинических и лабораторных данных, включающих исследования вагинального отделяемого в мазках и культуральным методом. Отсутствие инфекций, передаваемых половым путем, подтверждалось серологическими методами, полимеразной цепной реакцией (ПЦР) и ПЦР в реальном времени.
Манифестация заболевания у 26 (70,3%) женщин наступила во время беременности впервые, однако в течение беременности регистрировалась 2 и более раз, у остальных 11 (29,7%) случаи ВВК наблюдались и до наступления беременности. Все пациентки по поводу ВВК ранее уже получали терапию в варианте вагинальных таблеток или крема клотримазол. В исследование не включали беременных с тяжелой экстрагенитальной патологией и наличием симптомов угрозы прерывания беременности на момент исследования.
В качестве местно-действующего антимикотического средства назначался натамицин. Применение препарата натамицин в виде вагинальных суппозиториев возможно на всех сроках беременности, что обусловлено отсутствием его системной абсорбции при интравагинальном применении. Имея широкий спектр фунгицидного действия, он приводит к гибели большинство патогенных дрожжевых грибов, особенно Candida albicans. При этом резистентность к натамицину в клинической практике не встречается.
При длительно текущих, рецидивирующих формах заболевания у беременных со II триместра возможно применение интерферона альфа-2, который выпускается в виде суппозиториев для вагинального или ректального введения. Все пациентки для лечения ВВК были разделены на две группы. Пациентки 1-й группы (n = 17) применяли вагинальные суппозитории натамицин 100 мг 1 раз в сутки на ночь в течение 6 дней. Пациентки 2-й группы (n = 20) применяли вагинальные суппозитории натамицин 100 мг 1 раз в сутки на ночь в течение 6 дней и суппозитории по 250 МЕ вагинально утром и ректально на ночь, в течение 10 дней. Клинический мониторинг беременных осуществлялся через 10 дней от момента начала лечения, через 4 недели и 3 месяца после его завершения. Все лабораторные исследования проводились перед началом лечения, через 10 дней от момента начала лечения и через 4 недели и 3 месяца после его завершения. Таким образом, первое исследование служило базовым значением, а результат второго и третьего исследования характеризовал клиническую эффективность применявшегося препарата.
Результаты исследования
При опросе пациенток через 10 дней от начала лечения все беременные отмечали исчезновение жалоб и указывали на значительное улучшение самочувствия, однако отдаленные результаты клинико-микологического выздоровления показали значительное преимущество комбинированной терапии, в 64,7% в 1-й и 90,0% во 2-й группах соответственно, то есть выявлялись достоверные различия между видами терапии по частоте возникновения рецидивов с преимуществом комплексной терапии с добавлением иммуномодулирующего препарата.
Терапия переносилась беременными хорошо. За время исследования не было отмечено ни одного случая проявления нежелательных лекарственных реакций и аллергических реакций от проводимого лечения не было зарегистрировано ни у одной женщины. Все беременные были родоразрешены в срок со средней оценкой новорожденных по шкале Апгар 8,0 ± 0,1 балла. Осложнения у новорожденных (поражение глаз, ротовой полости, гортани, кожи) от матерей с рецидивирующим вульвовагинальным кандидозом после комплексного лечения встречались в 3 раза реже (10,0%), чем у новорожденных от женщин 1-й группы. Также при комплексной терапии установлено снижение обсемененности ротовой полости новорожденных грибами рода Candida в 4 раза по сравнению с монотерапией натамицином (10,0% и 41,2% соответственно).
Выводы
Применение комплексной терапии с включением натамицина и интерферона альфа-2 у беременных, страдающих рецидивирующим вульвовагинальным кандидозом, способствует значительному повышению эффективности лечения и благоприятно сказывается на течении беременности, так как способствует уменьшению частоты и тяжести гестационных осложнений и профилактике внутриутробного инфицирования плода.
Литература
ГБОУ ДПО КГМА МЗ РФ, Казань