грибок при коронавирусе чем лечить
Врач объяснила, чем опасна возникающая при COVID-19 грибковая инфекция в легких
Фото: портал мэра и правительства Москвы/Гришкин Денис
Врач-терапевт Надежда Чернышова рассказала Москве 24, что грибковая инфекция в легких, возникающая при коронавирусе, может привести в том числе и к летальному исходу.
Ранее ведущий научный сотрудник клинического отдела инфекционной патологии ЦНИИ эпидемиологии Роспотребнадзора Елена Лазарева сообщила о росте случаев обнаружения грибковой флоры в отделениях реанимации COVID-стационаров.
«Она может вызвать ухудшение состояния легких и привести к различным осложнениям. В самых тяжелых вариантах – летальный исход. Но это может быть хронический микоз легких, который потом придется лечить долго и трудно. То есть могут появиться отдышка, кашель, общее ухудшение самочувствия», – сказала Чернышова.
Риск появления грибковых инфекций при коронавирусе увеличивает и прием антибиотиков. «При сильной терапии антибиотиками вполне вероятно, что грибки воспользуются случаем и разовьются. Легкие становятся мишенью, потому что они поражены коронавирусом», – уточнила терапевт.
В большинстве случаев микозу подвержены люди с ВИЧ-инфекцией, онкологией и различными болезнями крови. «В случае с коронавирусом тут еще играет роль ИВЛ – это тоже как дополнительный фактор», – добавила собеседница Москвы 24.
При этом врач подчеркнула, что такие грибковые заболевания при обнаружении их у пациентов с COVID-19 можно вылечить специальными препаратами в виде таблеток или инъекций.
Ранее вице-премьер РФ Татьяна Голикова назвала одной из наиболее актуальных задач усиление готовности к эпидемиологическим угрозам. По ее словам, необходимо укреплять общее эпидемиологическое пространство для ее решения, а также вырабатывать единые подходы к борьбе с инфекциями с пандемическим потенциалом. Вице-премьер заявила о необходимости объединить усилия международного сообщества.
«COVID-19 заострил проблему микозов»
Что представляют собой тяжелые грибковые инфекции? Как их вовремя распознать и как правильно лечить? Почему сейчас, на фоне пандемии новой коронавирусной инфекции, таких заболеваний стало больше?
Об этом рассказывает Николай Николаевич Климко, заведующий кафедрой клинической микологии, аллергологии и иммунологии Северо-Западного государственного медицинского университета имени Мечникова.
– Николай Николаевич, знаю, что вы уже много лет буквально кричите о скрытой угрозе грибковых инфекций, о том, что у нас в стране несколько миллионов человек страдают тяжелыми или хроническими микозами. Что изменилось сейчас, в эпоху новой коронавирусной инфекции?
– В эпоху новой коронавирусной инфекции, к сожалению, количество больных тяжелыми микозами увеличилось. Это связано с несколькими обстоятельствами. Первое – сама тяжелая коронавирусная инфекция, при которой пациент нередко вынужден находиться в отделении реанимации и интенсивной терапии. Тяжелая коронавирусная инфекция характеризуется мощной иммуносупрессией, причем нарушением не только местных, но и системных механизмов иммунной защиты. При этом могут возникнуть тяжелые угрожающие жизни инфекции, обусловленные необычными патогенами, в том числе микромицетами. Ситуацию усугубляет очень широкое применение системных глюкокортикостероидов и биологических иммуносупрессоров.
Тут надо сказать, что, безусловно, такие препараты помогают многим больным, особенно тем, которые нуждаются в ингаляционной поддержке. Но при этом их применение также негативно влияет на системную иммунную защиту. И в этой ситуации отмечено значительное увеличение количества грибковой пневмонии под названием «инвазивный аспергиллез» и грибкового сепсиса под названием «инвазивный кандидоз».
Причем увеличение количества этих инфекций отмечено во всем мире. В частности, эксперты европейской конфедерации по медицинской микологии (ECMM) подготовили рекомендации по диагностике и лечению инвазивного аспергиллеза – грибковой пневмонии у пациентов с COVID-19. Это исследование опубликовано в ноябре прошлого года в журнале «Ланцет». Количество публикаций на эту тему растет очень быстро.
– Проводятся ли в нашей стране исследования пациентов, чтобы вовремя обнаружить эти патологии?
– Безусловно, ведутся. Мы опубликовали статью в «Журнале инфектологии» первое описание случаев инвазивного аспергиллеза у больных COVID-19 в нашей стране. Мы описали ситуацию июня прошлого года, ровно год назад, когда в одном из центров активно выявляли грибковую пневмонию – инвазивный аспергиллез. Они как раз консультировались с нами, как лучше это сделать. Мы, естественно, регистрируем всех пациентов, которых консультируем и у которых инвазивные микозы подтверждены согласно международным критериям.
– А обычные пневмонии, не ковидные, протекают примерно с такими же осложнениями, или это некая специфика ковидной пневмонии?
– При обычных пневмониях у иммунокомпетентных больных мы практически не видим грибковых инфекций. Бывает грибковая пневмония при тяжелом гриппе у пациентов в отделениях реанимации и интенсивной терапии. У таких больных частота развития инвазивного аспергиллеза примерно такая же, как у получающих искусственную вентиляцию легких больных COVID-19, около 20%. Это очень большой показатель.
– Насколько это осложнение опасно для пациента?
– Если лечить грибковую пневмонию, то летальность увеличивается, по данным одного исследования, на 16%, по данным другого исследования – на 25%. То есть, если у пациента развивается инвазивный аспергиллез, летальность статистически достоверно увеличивается.
– А если не лечить?
– Если не лечить инвазивные микозы, то они практически всегда заканчиваются летальным исходом. Теоретически возможно быстрое восстановление механизмов иммунной защиты, и пациент выживет. Но вообще, без лечения все случаи инвазивных микозов заканчиваются неблагоприятно.
– Что в этой ситуации целесообразно делать? Каков оптимальный сценарий действия врачей в этой ситуации?
– Первое – надо понимать, что такая проблема существует. Когда врачи знают о возможности развития инвазивного микоза у конкретного больного, дальше все относительно просто. Если мы говорим о грибковой пневмонии – очень важно знать, что это осложнение обычно возникает у больных COVID-19 с сопутствующим сахарным диабетом или онкологическим, или гематологическим заболеванием. Дополнительные факторы риска: применение высоких доз системных глюкокортикостероидов, иммуносупрессоров, длительное лечение в отделении реанимации и интенсивной терапии, применение искусственной вентиляции легких и низкие показатели лимфоцитов периферической крови.
Необходимо знать клинические признаки предполагаемого инвазивного аспергиллеза легких. Как правило, это прогрессирующая дыхательная недостаточность, несмотря на адекватное лечение данного пациента. Второй характерный признак – это лихорадка, не отвечающая на применение антибиотиков широкого спектра действия, или рецидив такой лихорадки. Следующие признаки – это кровохарканье и боли в груди. Если мы видим такие клинические признаки у больного COVID-19 с указанными фоновыми заболеваниями и факторами риска, тогда надо действовать быстро.
– Как именно действовать?
– Надо исключить или подтвердить наличие инвазивного аспергиллеза легких. Это относительно просто. Мы делаем КТ или рентгенографию легких, если по тяжести состояния не можем провести компьютерную томографию. И при выявлении прогрессирования изменений, появления новых инфильтратов или инфильтратов с деструкцией, мы должны сделать бронхоскопию.
Любопытно вот что: года два назад многие национальные, да и международные медицинские сообщества писали, что применение бронхоскопии у таких больных опасно для эндоскописта – человека, который проводит это исследование. Но потом, по мере накопления информации, стало ясно, что это безопасная процедура, которую можно легко провести, пока пациент не слишком тяжелый.
Соответственно, важно вовремя выявить инвазивный микоз, сделать бронхоскопию, получить материал из пораженного сегмента легкого. А дальше – отправить в лабораторию, где должны сделать всего три исследования: тест на галактоманнан в жидкости бронхоальвеолярного лаважа, микроскопию с окраской и посев на микологическую среду. Тест на галактоманнан зарегистрирован для применения в Российской Федерации, доступен. Микроскопию и посев сделать несложно, но нужны подготовленные врачи-микробиологи. Положительный результат одного из трех этих тестов – это диагноз.
Мы знаем, препаратами выбора для лечения инвазивного аспергиллеза с доказанной эффективностью и безопасностью. Все они зарегистрированы в нашей стране. Они широко применяются. Есть отечественные и зарубежные генерики одного из препаратов выбора.
– Николай Николаевич, мы с вами ранее говорили о нехватке в нашей стране специалистов, подобных вам. Микологов остро не хватает. Я знаю о том, что закрылись многие микологические центры. Как в этой ситуации воспринимается новый вызов в виде роста количества микозов на фоне развития COVID-19?
– Многие врачи, которые занимаются лечением больных коронавирусной инфекцией, всё это уже знают. Выпущены рекомендации. Мы написали свои предложения и направили в Минздрав. То есть те, кто хочет этим заниматься и понимает степень опасности оппортунистических инфекций, внутрибольничных инфекций у больных COVID-19 и грибковых инфекций, не испытывает сложностей.
Но, к величайшему сожалению, когда мы смотрим на результаты патологоанатомических исследований умерших больных, мы нередко видим, что случаи грибковой инфекции, грибковой пневмонии или грибкового сепсиса выявлялись лишь посмертно. Увы, мы здесь не уникальны.
– Скажите, пожалуйста, а эти проявления грибковой инфекции могут случаться только у тяжелых больных, которые находятся на стационарном лечении, или они могут быть и у тех, кто лечится дома?
– Грибковой пневмонии и грибкового сепсиса практически не бывает у больных, которые лечатся амбулаторно. Мы знаем, что у половины больных эта инфекция протекает или бессимптомно, или с минимальными симптомами, а реально тяжелых – процентов пять. Именно у тех пациентов, которые находятся в стационаре или в отделении реанимации и интенсивной терапии, которых дополнительно лечили системными глюкокортикостероидами и биологическими иммуносупрессорами – именно эта когорта пациентов уязвима с точки зрения развития тяжелых грибковых инфекций.
– Мы поняли, что нужно делать врачам: интересоваться последними медицинскими новостями, читать медицинскую литературу, слушать вас. А что нужно делать пациентам, чтобы не пропустить у себя первые симптомы такого рода осложнений?
– Во-первых, нужно вакцинироваться. Это самый лучший способ избежать тяжелых осложнений, вообще тяжелого течения коронавирусной инфекции, и это мое глубочайшее убеждение. Второе обстоятельство – это внутрибольничная инфекция, пациенты, которые находятся под наблюдением врачей. В принципе тяжелый пациент не может адекватно оценивать ситуацию. Но, наверное, это те симптомы, о которых я уже говорил – прогрессирующая дыхательная недостаточность, несмотря на адекватную терапию, рецидивы или продолжение лихорадки, несмотря на применение антибиотиков широкого спектра действия. Тут надо бить тревогу.
– А если говорить не только о COVID-19 – на какие симптомы следует обратить внимание человеку, пусть даже не болеющему коронавирусной инфекцией, чтобы не пропустить у себя начинающихся микозов?
– Хочу повторить, что все-таки тяжелые грибковые инфекции, о которых мы говорим, – это все-таки прерогатива пациентов с коморбидным фоном, то есть, имеющим другие тяжелые заболевания. Это не просто больные, а это пациенты, которые длительное время получают глюкокортикостероиды, или пациенты, к которым применяют, по тем или иным показаниям, биологические иммуносупрессоры, количество которых очень быстро увеличивается. Их чрезвычайно широко применяют, скажем, в лечении онкологических или ревматологических заболеваний. И если у этих больных возникает пневмония или лихорадка неясной этиологии, и стандартное лечение не помогает, тогда надо задуматься о возможности инфекции, обусловленной так называемыми оппортунистическими патогенами. Тогда, конечно, надо обращаться к специалистам, которые понимают, как выявлять эти инфекции и как их лечить.
– Вы говорите – антибиотики перестали помогать. Но ведь причиной тому могла стать антибиотикорезистентность.
– Николай Николаевич, насколько уникально ваше медицинское заведение, ваша кафедра микологии Санкт-Петербургского университета?
– У нас есть кафедра медицинской микологии, аллергологии и иммунологии, и у нас есть институт медицинской микологии имени Павла Николаевича Кашкина. Достаточно уникальное медицинское заведение. Мы единственное в нашей стране специализированное учреждение, которое является, по сути, референс-центром. К нам обращаются не только из всех городов нашей необъятной страны, но и из других стран. Мы консультируем и лечим больных и из зарубежных стран, из бывших стран Советского Союза. Поэтому мы достаточно уникальны.
Но, с другой стороны, я знаю не только в Санкт-Петербурге и Москве, но и в других городах лечебные учреждения, в которых диагностика и лечение тяжелых грибковых инфекций поставлены достаточно хорошо. Дело в том, что существуют определенные группы больных, для которых эта проблема является чрезвычайно актуальной. Это онкогематология, это трансплантация гемопоэтических стволовых клеток, трансплантация органов. Это неонатология – недоношенные новорожденные с экстремально низкой массой тела, некоторые другие пациенты. И врачи, которые занимаются лечением этих больных, в общем-то, в курсе дела. Они знают, как диагностировать основные варианты тяжелых грибковых инфекций.
– Можем ли мы сказать, что пандемия COVID-19 заострила эту проблему?
— Однозначно. Вы видели многочисленные публикации о случаях мукормикоза, который в прессе называют «индийская черная плесень». Эти статьи посвящены проблеме мукормикоза у больных COVID-19. Это реальная проблема, на которую многие обратили внимание. Специализированные медицинские сообщества, такие, как и Европейская конфедерация по медицинской микологи или Глобальный фонд по борьбе с микозами, выпустили огромное количество заявлений на эту тему. Я чуть ли не ежедневно статьи читаю в научных журналах, посвященные оппортунистическим инфекциям вообще и микозам у больных COVID-19. Поэтому – да, проблема стоит ещё более остро, чем раньше, и хорошо, что на неё обратили самое пристальное внимание.
В любом случае, важно знать, куда обратиться, если возникают какие-то вопросы по диагностике и лечению грибковых инфекций – у больных COVID-19 и любых других пациентов. Пожалуйста, обращайтесь в наш Институт медицинской микологии, обращайтесь на кафедру клинической микологии и лично ко мне. Мои адрес электронной почты, телефоны известны, они есть в Интернете. Всегда буду рад помочь.
Николай Николаевич Климко, заведующий кафедрой клинической микологии, аллергологии и иммунологии Северо-Западного государственного медицинского университета имени Мечникова
Candida в убийцы: пандемия может вызвать рост смертей от грибков-мутантов
Помимо резкого роста числа устойчивых к антибиотикам бактерий пандемия COVID-19 может вызвать массовые всплески заражения пациентов в стационарах грибком Candida auris. Этот патоген способен к быстрому внутрибольничному распространению и в большинстве случаев приводит к гибели пациентов в реанимации. Грибок устойчив лекарствам, и его практически нечем лечить. Уже сейчас медики по всему миру предупреждают о вспышках опасной инфекции в коронавирусных стационарах. Специалисты предупреждают: если не контролировать процесс, в будущем грибок-мутант может уносить десятки тысяч жизней ежегодно.
Грибная пора
Ученые предупреждают: распространение нового коронавируса может привести не только к резкому росту числа устойчивых к антибиотикам супербактерий, но и к массовым вспышкам смертоносного возбудителя тяжелой грибковой инфекции Candida auris. Этот вид способен к быстрому внутрибольничному распространению и обладает множественной резистентностью к лекарствам, предназначенным для его уничтожения, то есть вызванную Candida auris инфекцию крайне сложно лечить.
В научной литературе есть данные о вспышках опасной болезни в коронавирусных стационарах. В частности, специалисты отделения микробиологии Автономного университета Нуэво-Леон в Мексике описали случай грибковой инфекции в мае прошлого года в одной из больниц, перепрофилированных в коронавирусный госпиталь. Через три месяца после перехода от общего профиля к лечению исключительно COVID-19 в трех отделениях интенсивной терапии началась вспышка инфекции, от которой пострадали 12 пациентов. Все они находились на искусственной вентиляции легких, им были введены мочевые катетеры. Пациенты находились в реанимации длительное время (20–70 дней).
«Летальность среди пациентов с COVID-19 и кандидемией (грибковым сепсисом) составила 83,3% даже при применении соответствующей противогрибковой терапии. Все изученные изоляты были устойчивы к стандартному лечению», — сказано в статье.
Небывалый рост
Проблема устойчивости возбудителей грибковой инфекции к лекарственным препаратам в медицинских учреждениях сейчас актуальна, сказал «Известиям» доцент кафедры инфекционных болезней с курсами эпидемиологии и фтизиатрии РУДН, вуза-участника проекта повышения конкурентоспособности образования «5–100», Сергей Вознесенский.
— При бесконтрольном применении противогрибковых препаратов риск формирования резистентных возбудителей возрастает, — подчеркнул эксперт.
Пандемия коронавируса делает угрозу распространения устойчивых грибов-мутантов ощутимой, уверены эксперты по всему миру. Наибольшему риску заражения подвержены пациенты, в тело которых вставлены трубки для дыхания и кормления, а также различные катетеры. Инвазивные манипуляции стали более распространенными за время пандемии из-за дыхательной недостаточности, связанной с COVID-19.
Если Candida auris станет более распространенным явлением в больницах, это может привести к десяткам тысяч избыточных смертей во всем мире, беспокоятся медики. Американский регулятор CDC уже классифицировал этот патоген как одну из самых серьезных угроз устойчивости к лекарствам в Америке.
На октябрь минувшего года в США пришлись 1272 случая подтвержденной инфекции, сказано в статье National Geografic. Это на 400% больше, чем в общей сложности за весь 2018 год, когда проводились последние эпидемиологические подсчеты.
Трудно обнаружить
Candida auris представляет реальную угрозу, так как инфекцию сложно не только лечить, но и диагностировать, сообщил «Известиям» заведующий кафедрой клинической микологии, аллергологии и иммунологии СЗГМУ имени И.И. Мечникова Николай Климко. Обычными микробиологическими методами идентифицировать этот вид грибов невозможно. Нужны масс-спектрометрия и другие методики, приборная база для которых есть только в крупных центрах, отметил эксперт. Дело в том, что этот вид патогена очень легко спутать с его безобидными сородичами. Согласно гайдлайну (официальным рекомендациям) американских центров по предотвращению и контролю распространения заболеваний, поставить диагноз можно только при помощи одного из методов масс-спектрометрии. Но даже такой анализ может не распознать Candida auris, поэтому американским врачам предлагается дополнительный алгоритм (специальные виды ПЦР-тестирования и другие), который поможет отбросить другие варианты. Эти процедуры недоступны в большинстве стационаров.
Кроме того, Candida auris полирезистентен, то есть он нечувствителен сразу к нескольким классам противогрибковых препаратов, отметил Николай Климко.
— Вспышки больничного кандидоза уже фиксировали и в Москве, и Санкт-Петербурге, — сообщил он.
Видовые особенности
Есть вероятность, что вырастет устойчивость к лекарствам и других грибов рода Candida — возбудителей грибкового сепсиса, отметил Николай Климко. Это связано с избыточным профилактическим назначением больным, принимающим антибиотики (а таких в коронавирусных стационарах большинство), препарата «Флуконазол», пояснил он.
— Это дешевый препарат, вполне безопасный, который можно применять как внутривенно, так и перорально, — уточнил Николай Климко. — Врачи любят его назначать, но уже сейчас устойчивость к этому средству в отделениях реанимации и интенсивной терапии составляет порядка 30%. И в будущем устойчивых возбудителей грибковых инфекций будет становиться все больше.
С другой стороны, среди резистентных грибков, по-видимому, не будет такого видового разнообразия, как среди бактерий, так как мутируют они гораздо медленнее.
Однако проблема распространения устойчивых грибов-мутантов уже проявила себя в различных больницах по всему миру и пренебрегать ею нельзя, уверены специалисты.
Споры со смертью: органы пациентов с COVID-19 на ИВЛ поражает грибок
К бактериальным осложнениям при COVID-19 добавились грибковые инфекции. Они поражают легкие больных, в результате умирают от 16 до 25% пациентов в отделениях реанимации и интенсивной терапии (ОРИТ), выяснили ученые. Чаще всего пневмония, вызванная микозом, возникает на фоне снижения иммунитета и приема часто назначаемых при тяжелой форме COVID-19 препаратов — дексаметазона, тоцилизумаба и других. Главная опасность грибковой пневмонии в том, что ее сложнее выявить, чем вирусную или бактериальную, предупреждают специалисты. Международные микологические организации подготовили инструкцию для врачей в ковидных стационарах, в которой описаны основные принципы диагностики смертоносного грибка.
Вирус vs грибок
О заражениях пациентов с COVID-19 грибком, поражающим внутренние органы, сообщил международный коллектив исследователей. В группу вошли специалисты Научно-исследовательского института наук о жизни и здоровье Университета Минью в Португалии, медики отделения внутренней медицины Медицинского центра Университета Радбоуд (Нидерланды) и другие.
Грибок был обнаружен у пациентов, которые находились в ОРИТ, говорится в опубликованной учеными статье. Как ни парадоксально, активация противовирусного иммунитета может вносить вклад в развитие такой формы воспаления, которая способствует грибковому патогенезу. Тяжелая форма болезни приводит к повреждению легочного эпителия, что может стать предрасполагающим фактором риска легочного аспергиллеза — недуга, вызванного грибами рода Aspergillus.
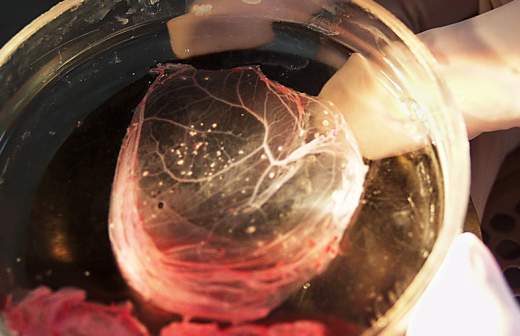
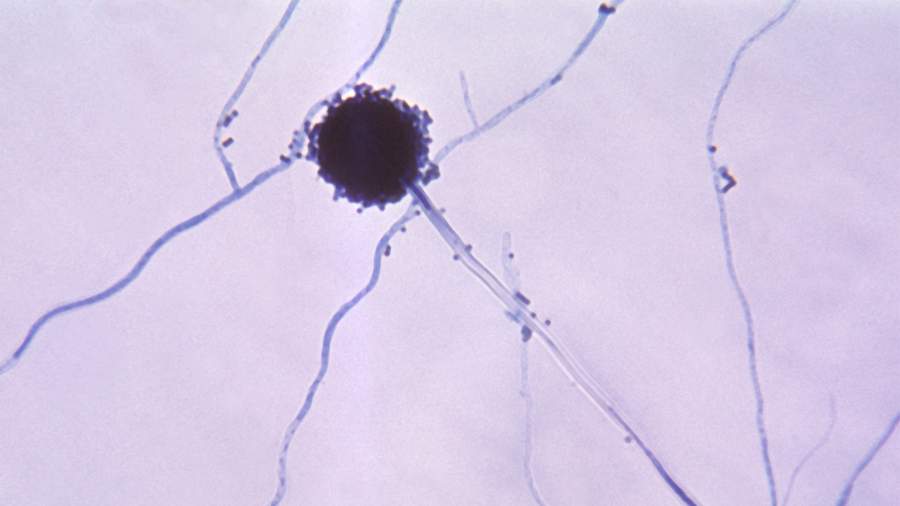
Микрофотография головки грибка Aspergillus
У 60 из 257 пациентов с COVID-19 (23,3%) образцы мазка из горла дали положительный результат на Aspergillus, то есть у них возникла коинфекция, сказано в статье со ссылкой на исследование, проведенное в провинции Цзянсу в Китае. В других работах число больных на ИВЛ, зараженных Aspergillus, в районе 20%. Грибок повышает летальность пациентов в ОРИТ на 16–25%, сообщил «Известиям» в рамках XXIII Кашкинских чтений заведующий кафедрой клинической микологии, аллергологии и иммунологии СЗГМУ имени И.И. Мечникова Николай Климко.
Две беды
Есть два основных варианта инвазивных микозов у больных коронавирусной инфекцией в ОРИТ, рассказал Николай Климко. Первый — это грибковый сепсис, обусловленный грибами Candida. Однако здесь нет специфических факторов риска для больных COVID-19, это общая проблема всех пациентов, которые длительно находятся в ОРИТ с центральным венозным катетером, получают антибиотики и парентеральное питание (с помощью капельницы).
— Вероятность развития грибкового сепсиса в таком случае составляет около 1–2%. Летальность составляет около 50%, то есть каждый второй умирает, — рассказал профессор.
Второй вариант инвазивных микозов — грибковая пневмония, вызванная грибами рода Aspergillus. И здесь есть специфические факторы риска именно для COVID-19, считает Николай Климко. Таким отягчающим фактором является сама коронавирусная инфекция, которая может приводить к значительному нарушению местных и системных механизмов иммунной защиты.
Еще одной причиной развития грибковой патологии у коронавирусных больных ученый назвал применение определенных препаратов — глюкокортикостероидов (дексаметазон и другие) и биологических иммуносупрессоров (тоцилизумаб и прочие). Эти лекарства действительно могут спасти жизни части больных, но их применение сопровождается вынужденным снижением количества иммунологически активных клеток.
Часто грибковая инфекция в ОРИТ идет дополнением к бактериальной: сначала у человека развиваются бактериальные осложнения, которые лечат антибиотиками, а уже следом присоединяются инвазивные микозы, сообщил «Известиям» профессор кафедры госпитальной терапии Сеченовского университета, президент Альянса клинических химиотерапевтов и микробиологов России Сергей Яковлев.
— Это непростая проблема, которая пока является новой для врачебного сообщества и мало изученной, — рассказал Сергей Яковлев. — Но это уже стало известной проблемой для скоропомощных стационаров. И действительно, во время всемирной эпидемии свиного гриппа было показано, что у тяжелых больных вирусной инфекцией риск вторичного заражения инвазивными микозами увеличивается.
Тогда же было замечено, что часть больных умирали непосредственно от вирусного поражения легких, часть — от бактериальных суперинфекций (когда бактерии нечувствительны к антибиотикам), еще часть — от грибков, в частности аспергиллеза.
Дело — трубка
Сама по себе грибковая инфекция хорошо лечится: есть препараты, раннее применение которых позволяет спасти большинство больных. Основная сложность в том, что грибковую пневмонию часто не могут обнаружить вовремя, подчеркнул Николай Климко.
— Сейчас больным CОVID-19 в ОРИТ обычно не проводят необходимую диагностическую процедуру — бронхоскопию (позволяет осмотреть легкие и воздухоносные пути изнутри. — «Известия»). Во время бронхоскопии тоненькая трубка (бронхоскоп) проводится через нос или рот и далее через горло в легкие, — пояснил ученый.
Отмена этой процедуры может быть связана с тяжестью состояния пациентов, считает Николай Климко. Кроме того, считается, что бронхоскопия повышает риск заражения врачей. А другие методы диагностики недостаточно эффективны. Чтобы начать своевременное лечение грибковой инфекции, нужны бронхоскопия и специфические лабораторные тесты. В России недостаточно таких лаборантов, добавил он.
Наиболее достоверные результаты действительно можно получить при бронхоскопии, которая бывает противопоказана при развитии дыхательной недостаточности, сообщил «Известиям» доцент кафедры инфекционных болезней с курсами эпидемиологии и фтизиатрии РУДН (вуз — участник проекта повышения конкурентоспособности образования «5–100») Сергей Вознесенский. Поэтому необходимы микроскопическое исследование и высев с определением свойств чистой культуры возбудителя.
— Аспергилез — это грибковое заболевание, развивается при иммунодефиците, — сказал профессор. — Прогноз выживаемости у таких пациентов неблагоприятный.
Пандемия COVID-19 преподнесла много разноплановых уроков национальным системам здравоохранения во всем мире, отметил заведующий лабораторией химии гликоконъюгатов Института органической химии имени Н.Д. Зелинского РАН Николай Нифантьев. И один из них — то, что за высокую смертность часто ответственны микологические ко-инфекции.
— Это еще раз подчеркивает приоритетность широкого изучения механизмов всех этапов развития грибковых заболеваний, особенно коморбидных, развивающихся на фоне других. В последнее время оперативно инициированы программы по исследованию COVID-19, но такие же программы необходимы для адресных грибковых исследований, в которых бы были объединены специалисты в самых разных областях естественных наук и медицины, — подчеркнул профессор. — Только такие работы позволят создать действительно эффективные методы обнаружения и лечения грибковых поражений.
Чтобы рассказать врачам в коронавирусных ОРИТ о том, как правильно выявлять инвазивный аспергиллез, международные микологические организации (The European Confederation for Medical Mycology и International Society for Human and Animal Mycology) инициировали разработку рекомендаций по диагностике и лечению инвазивного аспергиллеза легких у больных COVID-19. Их создала группа экспертов, в которую входит в том числе Николай Климко. Эти рекомендации приняты для публикации в медицинском журнале The Lancet.