грибок в мокроте что это
Кандидоз легких
Кандидоз легких – инвазивное поражение легочной ткани дрожжеподобными грибами рода Candida, проникающими в респираторный тракт преимущественно из эндогенных очагов микоза. Грибковая инфекция проявляется сильным кашлем со скудной мокротой, кровохарканьем, субфебрилитетом, одышкой, болью в груди, слабостью, развитием бронхоспазма, плеврита, дыхательной недостаточности. Для подтверждения диагноза показано проведение рентгенографии органов грудной клетки, микроскопии мокроты, культурального и серологического исследований. Терапия включает антимикотические препараты, адаптогены, витамины, иммуномодуляторы, бронхо- и муколитики, антигистаминные средства.
МКБ-10
Общие сведения
Причины кандидоза легких
Обретение патогенности и колонизация кандидами тканей и органов происходит в условиях ослабления общей и местной резистентности организма. Благоприятным фоном для развития кандидоза легких являются иммунокомпрометированные состояния (ВИЧ-инфекция, СПИД, нейтропения), эндокринные нарушения (сахарный диабет, надпочечниковая недостаточность, гипопаратиреоз), тяжелая соматическая или инфекционно-воспалительная легочная патология (бактериальные пневмонии, туберкулез), онкологические процессы (рак легких), болезни крови. Иммуносупрессии способствуют продолжительное лечение антибиотиками, системными кортикостероидами, иммунодепрессантами, цитостатиками, лучевая и химиотерапия, хроническая никотиновая и алкогольная интоксикация.
При кандидозе легких развиваются экссудативно-некротические (на ранней стадии) и туберкулоидно-гранулематозные (на поздней стадии) тканевые реакции. Вначале в легочной ткани возникают небольшие воспалительные очажки с некрозом в центре, окруженные внутриальвеолярным выпотом фибрина и геморрагиями. Наибольшее количество очагов воспаления организуется в средних и нижних отделах легких. Могут поражаться просветы мелких бронхов, в них появляются нити гриба и обильный лейкоцитарный экссудат. Легко прорастая стенки бронхов, кандида вызывают их некроз. Исходом острого кандидоза легких может стать нагноение очажков с формированием гнойных полостей, изъязвлением и образованием каверн; развитием последующей продуктивной тканевой реакции, грануляций и фиброза легких. Особенность кандидозной гранулемы состоит в отсутствии казеоза и наличии фрагментов грибов и клеточного детрита в ее центре и лимфоцитов по периферии.
Симптомы кандидоза легких
Кандидоз легких может протекать остро, с выраженными симптомами (в т.ч., в виде прогрессирующего деструктивного процесса или тяжелого септического состояния), но чаще характеризуется вялым затяжным течением и периодически возникающими обострениями.
У больных кандидозом легких нередко отмечаются признаки диссеминированного грибкового процесса с поражением кожных покровов, подкожной клетчатки, брюшной полости, глаз, почек и др. При тяжелом течении кандидамикоза легких наблюдается развитие выраженной дыхательной недостаточности. Летальность при кандидозной пневмонии может составлять от 30 до 70% в зависимости от категории больных.
Диагностика кандидоза легких
Диагностика кандидоза легких включает проведение рентгенографии и КТ легких, бронхоскопии, микроскопии мокроты, культурального и серологического исследований бронхоскопического материала и крови. Проявления кандидоза легких не патогномоничны, но могут сопровождаться кандидозным поражением других органов, анамнестическими сведениями о предшествующей кандида-инфекции. Аускультативная картина часто скудная, без ясных симптомов, иногда выслушиваются сухие и влажные мелкопузырчатые хрипы.
При остром кандидозе легких почкующиеся клетки и нити псевдомицелия кандид обнаруживаются в секрете бронхов, препаратах легочной ткани (в пределах клеточного инфильтрата, внутри пораженных альвеол, в межальвеолярных перегородках). В крови имеется значительный лейкоцитоз, лимфопения, эозинофилия, резкое повышение СОЭ. Посевы секрета бронхов на специфические питательные среды обнаруживают обильное его обсеменение грибами рода Candida (более 1000 колоний в 1 мл). Подтверждает кандидозную природу заболевания выделение культуры кандид из крови (фунгемия).
Положительные результаты серологической диагностики (РНГА, РСК, РНИФ, РП) и внутрикожных проб с аллергенами кандид не дают четких различий между кандиданосителем, больным кандидозом легких и другими вариантами кандидоза. Важным признаком кандидоза легких является усиление клинических проявлений (возврат устойчивой лихорадки) при назначении антибиотикотерапии. Дифференциальную диагностику инвазивного кандидоза легких проводят с бронхитом и бронхопневмонией другой этиологии, туберкулезом легких, поверхностным кандидозом трахеи и бронхов, другими грибковыми поражениями легких, саркоидозом, лимфогранулематозом и раком легких.
Лечение и прогноз кандидоза легких
Во избежание рецидивов кандидоза легких показано устранение фоновой первичной патологии за счет коррекции иммунодефицитного состояния, эндокринопатии, гиповитаминоза и др. Используются общеукрепляющие препараты, адаптогены, витаминно-минеральные комплексы, иммуномодуляторы, отхаркивающие, антигистаминные и дезинтоксикационные средства. Дополнительно назначаются местные разогревающие мази, массаж. При выявлении смешанной природы кандида-инфекции к основной терапии добавляются антибиотики.
При рациональной терапии изолированных легких форм кандидоза легких прогноз благоприятный; при генерализованных, септических формах микоза и запоздалом лечении возможен летальный исход. Тяжелое хроническое течение кандидоза легких приводит к инвалидизации больного. Мерами профилактики кандидоза легких являются: своевременное лечение хронических инфекционно-воспалительных заболеваний легких, эндокринных нарушений, прием антимикотиков во время антибактериальной и гормональной терапии, здоровый образ жизни и умеренная физическая активность.
Грибковая пневмония ( Пневмомикоз )
Грибковая пневмония – это микотическое поражение легких, возбудителями которого выступают различные виды грибов. Заболевание проявляется повышением температуры, слабостью, кашлем со слизисто-гнойной мокротой и кровохарканьем, одышкой, болью в груди, миалгией. Диагноз грибковой пневмонии ставится по данным анамнеза, симптоматики, рентгенографии легких, микробиологического, серологического и молекулярно-генетического исследований. Лечение грибковой пневмонии включает назначение антимикотических препаратов, иммунокорректоров, поливитаминов, детоксикационных и десенсибилизирующих средств.
МКБ-10
Общие сведения
Грибковую пневмонию считают одной из тяжелейших форм воспаления легких, количество случаев которой в последнее время увеличивается, несмотря на использование в пульмонологии новейших антимикотических препаратов. Специфичность возбудителей и торпидное течение пневмомикозов представляют большие трудности для точной постановки диагноза и затягивают своевременное начало терапии, усугубляя воспалительные изменения.
Причины
В зависимости от возбудителя пневмомикозы разделяют на:
Факторы риска
Грибковая пневмония часто развивается у пациентов со злокачественными заболеваниями крови (острый лейкоз) и лимфопролиферативными опухолями, получающих длительную лучевую или системную химиотерапию (иммунодепресантами и глюкокортикоидами); как осложнение ВИЧ-инфекции и СПИДа, сахарного диабета, апластической анемии, туберкулеза, состояния после трансплантации органов, искусственной вентиляции легких. Возникновению грибковой пневмонии способствует нарушение нормальной микрофлоры (дисбактериоз респираторного тракта), связанное с продолжительным и нерациональным приемом антибиотиков. Среди основных факторов развития и реактивации грибковой пневмонии у 50% больных выступает агранулоцитоз. Грибковая пневмония часто сочетается с микозным поражением слизистых оболочек, кожи, ногтей.
Патогенез
Симптомы грибковой пневмонии
В большинстве случаев начало пневмомикоза характеризуется нечеткой клинической картиной, с незначительными, иногда атипичными симптомами и проявляется эпизодами повышения температуры, слабостью, сухим кашлем, миалгией. Интоксикация связана с действием микотоксинов. Появление гнойной мокроты при разрыве абсцессов, образованных скоплением грибов в ткани легких, делает картину заболевания более выраженной.
Массивное однократное заражение экзогенными грибками провоцирует острый процесс, в случае многократно повторяющихся поступлений небольших доз патогенов и у ослабленных пациентов пневмомикоз принимает хроническое течение с рецидивами. Избыточное развитие соединительной ткани приводит к появлению одышки, прожилок крови в мокроте (иногда, профузным легочным кровотечениям). Микст-формы пневмомикозов протекают тяжелее, чем моноинфекция. Грибковая пневмония может осложниться экссудативным или фибринозным плевритом при вскрытии абсцесса в плевральную полость или прорастании грибка в плевру; развитием дыхательной (в т. ч., острой) и сердечно-сосудистой недостаточности. Течение пневмомикозов различной этиологии имеет определенные клинические особенности.
Аспергиллез легких
Аспергиллезные пневмонии могут быть острыми и хроническими, включать тяжелые молниеносные формы. Для них часто характерны признаки абсцедирующей пневмонии, возможное вовлечение плевры и лимфоузлов, а также образование специфических нагнаивающихся гранулем. Беспокоят почти постоянные приступы кашля с обильными слизисто-гнойными или гнойными выделениями (в виде плотных комочков) и примесью крови, боли и тяжесть в груди, одышка, переходящая в удушье, длительный субфебрилитет с температурными скачками, ознобами и ночным потоотделением. Наблюдается тяжелое общее состояние, сильная слабость, анорексия и кахексия.
Кандидоз легких
Первичная кандидозная пневмония может сопровождаться признаками интоксикации при нормальной температуре тела, иногда может начинаться остро с лихорадки, одышки, кашля со скудной мокротой, охриплости голоса, боли в груди, повышенной потливости. Типично двустороннее поражение, у детей раннего возраста возможно рецидивирующее течение с переходом в хронический гранулематозный генерализованный кандидоз. Вторичная кандидозная пневмония протекает тяжело с удушающим кашлем, гнойно-кровянистой мокротой, рвотой, дегидратацией. Нередко она приобретает характер прогрессирующего деструктивного процесса с образованием в легких крупных тонкостенных кист, развитием ателектаза легкого, милиарной диссеминации или септического состояния.
Пневмоцистоз
Пневмоцистная пневмония протекает как моно- или микст-инфекция, часто асимптомно или со стертой клиникой, может латентно протекать уже в первые годы жизни. Нередка вероятность последующего реинфицирования. Характеризуется постепенным нарастанием гипоксемии и дыхательных расстройств, длительным непродуктивным кашлем на фоне скудных физикальных и рентгенографических данных. У недоношенных детей отмечается манифестная форма пневмоцистной пневмонии с длительной, резко выраженной дыхательной недостаточностью. Возникая первой из оппортунистических инфекций у иммунокомпрометированных больных, пневмоцистоз имеет достаточно длительное вялое течение, осложняясь спонтанным пневмотораксом, присоединением суперинфекции. В отсутствие специфического лечения возможен летальный исход.
Диагностика
При аспергиллезе выявляется картина абсцедирующей пневмонии и явления гнойного бронхита. При наличии данных за предшествующее лечение антибиотиками и отсутствие ответа на терапию можно изначально заподозрить грибковую пневмонию. Присутствие очага микоза в виде молочницы полости рта дает повод думать о кандидозной природе заболевания. Необходимо учитывать, что при наличии иммунодефицитного состояния риск развития грибковой пневмонии намного выше.
При грибковой пневмонии терапевт или пульмонолог аускультирует в легких множественные сначала сухие, затем влажные разнокалиберные хрипы. В крови больного выявляется эозинофильный лейкоцитоз со сдвигом влево и повышение СОЭ. На рентгенограмме определяется усиление легочного рисунка, инфильтративные тени незначительных или огромных размеров с неровными краями; при появлении абсцессов видны хаотично расположенные полости с уровнем жидкости.
Материал из дистальных отделов бронхов получают методом бронхоскопии с бронхоальвеолярным лаважем. В смыве возбудитель пневмоцистной пневмонии выявляется в 89–98% случаев. При необходимости показано получение аспирата (биоптата) методом пункционной или открытой биопсии легкого. ПЦР при грибковой пневмонии информативна и после начала антибиотикотерапии и позволяет провести одновременное определение ДНК разных возбудителей при микст-инфекции. При серодиагностике показателен анализ динамики выявления антител к потенциальным возбудителям грибковой пневмонии.
Лечение грибковой пневмонии
Поскольку при грибковой пневмонии применение антибиотиков приведет к усугублению течения заболевания, требуется назначение или специфических антимикотических препаратов (итраконазола, амфотерицина В, флуконазола, кетоконазола и др.), или ингибиторов фолиевой кислоты и клиндамицина при пневмоцистозе.
При грибковой пневмонии для устранения дефицита иммунитета применяются иммунокорригирующие препараты, поливитамины, детоксикационные и стимулирующие средства, рациональный режим и питание. В случае грибково-бактериальной природы пневмонии показан короткий курс антибиотиков, а при сочетании с аллергической симптоматикой применяют десенсибилизирующие препараты, кортикостероиды. При осложнении пневмомикоза экссудативным плевритом выполняют плевральную пункцию и промывание плевральной полости.
Прогноз и профилактика
Точная оперативная диагностика и терапия делают прогноз грибковой пневмонии обнадеживающим. В случае несвоевременного и неадекватного лечении высок риск тяжелых осложнений. Грибковая пневмония является одной из самых частых причин летального исхода больных СПИДом. При благоприятном прогнозе первичного аспергиллеза и кандидоза может сохраняться склонность к воспалительным заболеваниям респираторного тракта и грибковая сенсибилизация; а легочные осложнения (пневмосклероз) могут приводить к инвалидности больного. При вторичной грибковой пневмонии прогноз зависит от тяжести основного фонового заболевания.
Предупреждение грибковой пневмонии включает профилактику на производстве и в сельском хозяйстве (герметизацию технологических процессов, связанных с выделением пыли; применение респираторов, микробиологический контроль окружающей среды); в медицине и пищевой промышленности (соблюдение правил дезинфекции и стерилизации). Индивидуальная профилактика подразумевает укрепление иммунитета, устранение дисбактериоза и хронической патологии, проведение рациональной антибиотикотерапии.
Кандидоз легких (легочный кандидоз)
Что провоцирует / Причины Кандидоза легких (легочного кандидоза):
Кандидоз легких развивается в условиях пониженной сопротивляемости организма, вызванной другими заболеваниями, при длительном лечении антибиотиками широкого спектра действия, кортикостероидами, при лучевой терапии и химиотерапии новообразований.
Симптомы Кандидоза легких (легочного кандидоза):
Симптомы кандидоза легких: лихорадка, одышка, тахикардия, боль в груди, мучительный кашель с выделением скудной слизистой мокроты, иногда с прожилками крови, бронхоспастический синдром.
Диагностика Кандидоза легких (легочного кандидоза):
Для постановки диагноза кандидоза легких недостаточно найти Candida в мокроте, куда они могут попасть из полости рта. Большую диагностическую ценность представляет обнаружение грибов в материале, полученном при бронхоскопии. Целесообразны повторные исследования мочи и крови на содержание грибов.
На рентгенограммах отмечаются пятнистые тени, более интенсивные участки затемнения, реже плевральный выпот.
Дифференциальную диагностику проводят с бронхитами и бронхопневмониями иной этиологии, туберкулезом легких.
Лечение Кандидоза легких (легочного кандидоза):
Показана общеукрепляющая и дезинтоксикационная терапия. При смешанной микоинфекции наряду с противогрибковыми препаратами рекомендуются другие средства, включая антибиотики, гормоны.
К каким докторам следует обращаться если у Вас Кандидоз легких (легочный кандидоз):
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Споры со смертью: органы пациентов с COVID-19 на ИВЛ поражает грибок
К бактериальным осложнениям при COVID-19 добавились грибковые инфекции. Они поражают легкие больных, в результате умирают от 16 до 25% пациентов в отделениях реанимации и интенсивной терапии (ОРИТ), выяснили ученые. Чаще всего пневмония, вызванная микозом, возникает на фоне снижения иммунитета и приема часто назначаемых при тяжелой форме COVID-19 препаратов — дексаметазона, тоцилизумаба и других. Главная опасность грибковой пневмонии в том, что ее сложнее выявить, чем вирусную или бактериальную, предупреждают специалисты. Международные микологические организации подготовили инструкцию для врачей в ковидных стационарах, в которой описаны основные принципы диагностики смертоносного грибка.
Вирус vs грибок
О заражениях пациентов с COVID-19 грибком, поражающим внутренние органы, сообщил международный коллектив исследователей. В группу вошли специалисты Научно-исследовательского института наук о жизни и здоровье Университета Минью в Португалии, медики отделения внутренней медицины Медицинского центра Университета Радбоуд (Нидерланды) и другие.
Грибок был обнаружен у пациентов, которые находились в ОРИТ, говорится в опубликованной учеными статье. Как ни парадоксально, активация противовирусного иммунитета может вносить вклад в развитие такой формы воспаления, которая способствует грибковому патогенезу. Тяжелая форма болезни приводит к повреждению легочного эпителия, что может стать предрасполагающим фактором риска легочного аспергиллеза — недуга, вызванного грибами рода Aspergillus.
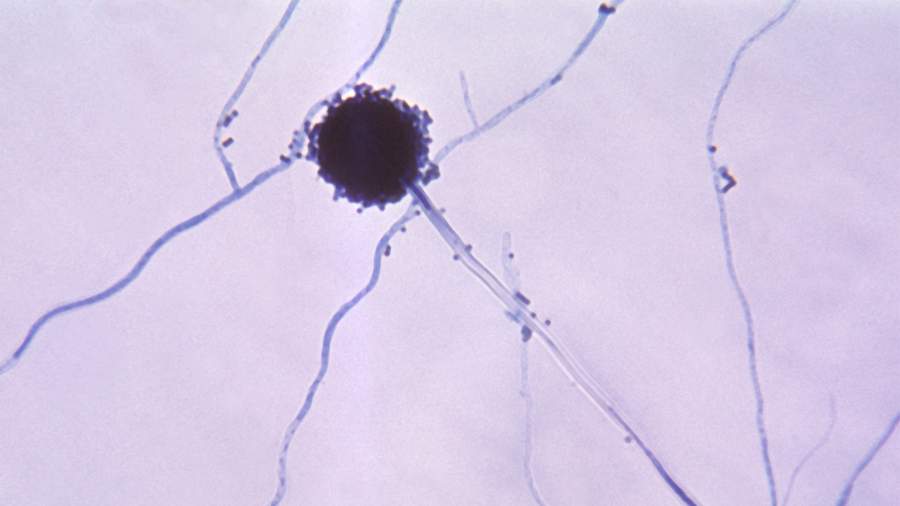
Микрофотография головки грибка Aspergillus
У 60 из 257 пациентов с COVID-19 (23,3%) образцы мазка из горла дали положительный результат на Aspergillus, то есть у них возникла коинфекция, сказано в статье со ссылкой на исследование, проведенное в провинции Цзянсу в Китае. В других работах число больных на ИВЛ, зараженных Aspergillus, в районе 20%. Грибок повышает летальность пациентов в ОРИТ на 16–25%, сообщил «Известиям» в рамках XXIII Кашкинских чтений заведующий кафедрой клинической микологии, аллергологии и иммунологии СЗГМУ имени И.И. Мечникова Николай Климко.
Две беды
Есть два основных варианта инвазивных микозов у больных коронавирусной инфекцией в ОРИТ, рассказал Николай Климко. Первый — это грибковый сепсис, обусловленный грибами Candida. Однако здесь нет специфических факторов риска для больных COVID-19, это общая проблема всех пациентов, которые длительно находятся в ОРИТ с центральным венозным катетером, получают антибиотики и парентеральное питание (с помощью капельницы).
— Вероятность развития грибкового сепсиса в таком случае составляет около 1–2%. Летальность составляет около 50%, то есть каждый второй умирает, — рассказал профессор.
Второй вариант инвазивных микозов — грибковая пневмония, вызванная грибами рода Aspergillus. И здесь есть специфические факторы риска именно для COVID-19, считает Николай Климко. Таким отягчающим фактором является сама коронавирусная инфекция, которая может приводить к значительному нарушению местных и системных механизмов иммунной защиты.
Еще одной причиной развития грибковой патологии у коронавирусных больных ученый назвал применение определенных препаратов — глюкокортикостероидов (дексаметазон и другие) и биологических иммуносупрессоров (тоцилизумаб и прочие). Эти лекарства действительно могут спасти жизни части больных, но их применение сопровождается вынужденным снижением количества иммунологически активных клеток.
Часто грибковая инфекция в ОРИТ идет дополнением к бактериальной: сначала у человека развиваются бактериальные осложнения, которые лечат антибиотиками, а уже следом присоединяются инвазивные микозы, сообщил «Известиям» профессор кафедры госпитальной терапии Сеченовского университета, президент Альянса клинических химиотерапевтов и микробиологов России Сергей Яковлев.
— Это непростая проблема, которая пока является новой для врачебного сообщества и мало изученной, — рассказал Сергей Яковлев. — Но это уже стало известной проблемой для скоропомощных стационаров. И действительно, во время всемирной эпидемии свиного гриппа было показано, что у тяжелых больных вирусной инфекцией риск вторичного заражения инвазивными микозами увеличивается.
Тогда же было замечено, что часть больных умирали непосредственно от вирусного поражения легких, часть — от бактериальных суперинфекций (когда бактерии нечувствительны к антибиотикам), еще часть — от грибков, в частности аспергиллеза.
Дело — трубка
Сама по себе грибковая инфекция хорошо лечится: есть препараты, раннее применение которых позволяет спасти большинство больных. Основная сложность в том, что грибковую пневмонию часто не могут обнаружить вовремя, подчеркнул Николай Климко.
— Сейчас больным CОVID-19 в ОРИТ обычно не проводят необходимую диагностическую процедуру — бронхоскопию (позволяет осмотреть легкие и воздухоносные пути изнутри. — «Известия»). Во время бронхоскопии тоненькая трубка (бронхоскоп) проводится через нос или рот и далее через горло в легкие, — пояснил ученый.
Отмена этой процедуры может быть связана с тяжестью состояния пациентов, считает Николай Климко. Кроме того, считается, что бронхоскопия повышает риск заражения врачей. А другие методы диагностики недостаточно эффективны. Чтобы начать своевременное лечение грибковой инфекции, нужны бронхоскопия и специфические лабораторные тесты. В России недостаточно таких лаборантов, добавил он.
Наиболее достоверные результаты действительно можно получить при бронхоскопии, которая бывает противопоказана при развитии дыхательной недостаточности, сообщил «Известиям» доцент кафедры инфекционных болезней с курсами эпидемиологии и фтизиатрии РУДН (вуз — участник проекта повышения конкурентоспособности образования «5–100») Сергей Вознесенский. Поэтому необходимы микроскопическое исследование и высев с определением свойств чистой культуры возбудителя.
— Аспергилез — это грибковое заболевание, развивается при иммунодефиците, — сказал профессор. — Прогноз выживаемости у таких пациентов неблагоприятный.
Пандемия COVID-19 преподнесла много разноплановых уроков национальным системам здравоохранения во всем мире, отметил заведующий лабораторией химии гликоконъюгатов Института органической химии имени Н.Д. Зелинского РАН Николай Нифантьев. И один из них — то, что за высокую смертность часто ответственны микологические ко-инфекции.
— Это еще раз подчеркивает приоритетность широкого изучения механизмов всех этапов развития грибковых заболеваний, особенно коморбидных, развивающихся на фоне других. В последнее время оперативно инициированы программы по исследованию COVID-19, но такие же программы необходимы для адресных грибковых исследований, в которых бы были объединены специалисты в самых разных областях естественных наук и медицины, — подчеркнул профессор. — Только такие работы позволят создать действительно эффективные методы обнаружения и лечения грибковых поражений.
Чтобы рассказать врачам в коронавирусных ОРИТ о том, как правильно выявлять инвазивный аспергиллез, международные микологические организации (The European Confederation for Medical Mycology и International Society for Human and Animal Mycology) инициировали разработку рекомендаций по диагностике и лечению инвазивного аспергиллеза легких у больных COVID-19. Их создала группа экспертов, в которую входит в том числе Николай Климко. Эти рекомендации приняты для публикации в медицинском журнале The Lancet.