каскадный желудок что это значит у взрослого симптомы
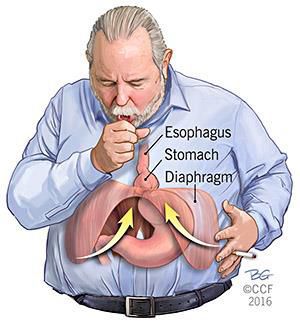
Что такое грыжа пищеводного отверстия диафрагмы (ГПОД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 31 год.
Определение болезни. Причины заболевания
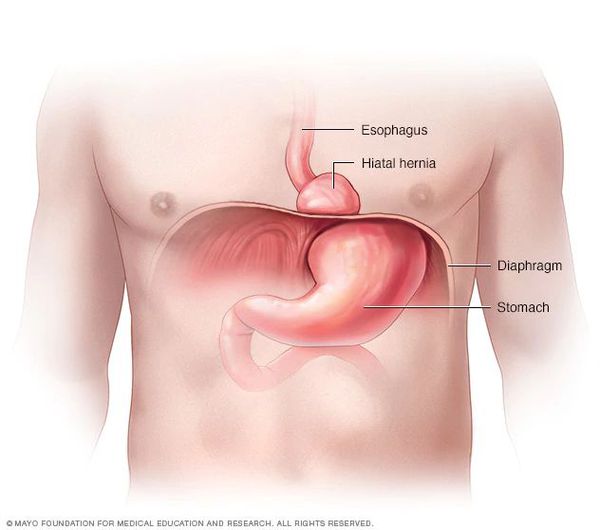
Наверняка, услышав слово «грыжа», многие представляют подкожное выпячивание на животе: пупочная, паховая, послеоперационная грыжи, а также грыжа белой линии живота. Но практически никто никогда не слышал о таком довольно распространённом заболевании, как грыжа пищеводного отверстия диафрагмы.
Краткое содержание статьи — в видео:
Впервые ГПОД была описана французским хирургом P. Ambroise в 1579 году и итальянским анатомом G. Morgagni в 1769 году, но, к сожалению, это заболевание до сих пор не так часто выявляется на ранних этапах, оставаясь не распознанным и не диагностированным, и поэтому не подвергается целенаправленному лечению.
В настоящее время в странах Европы и США число пациентов с тяжёлыми формами ГПОД увеличилось в 2-3 раза. В связи с этим у гастроэнтерологов появилось такое выражение: XX век — это век язвенной болезни, а XXI век — это век рефлюкс-эзофагита и ГПОД.
В России частота выявления ГПОД колеблется от 3% до 33%, а в пожилом возрасте — до 50% среди патологий желудочно-кишечного тракта (ЖКТ).
ГПОД составляют 98% всех грыж диафрагмы. В структуре заболеваний ЖКТ эти грыжи занимают третье место после желчнокаменной болезни, язвенной болезни желудка и 12-перстной кишки. [1] [15]
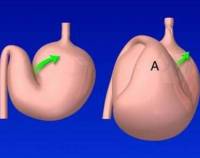
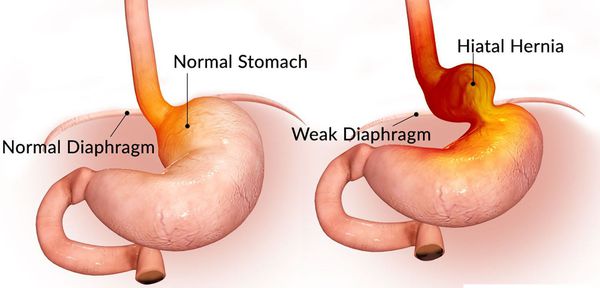
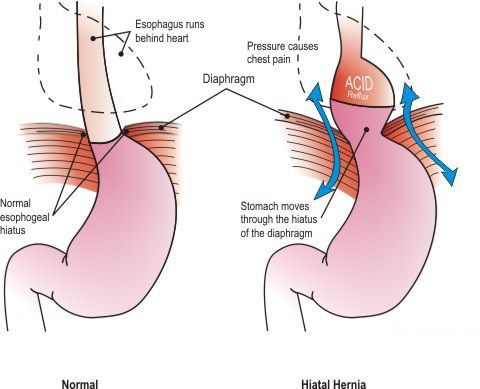
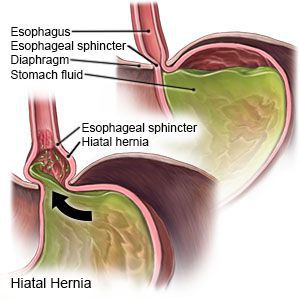
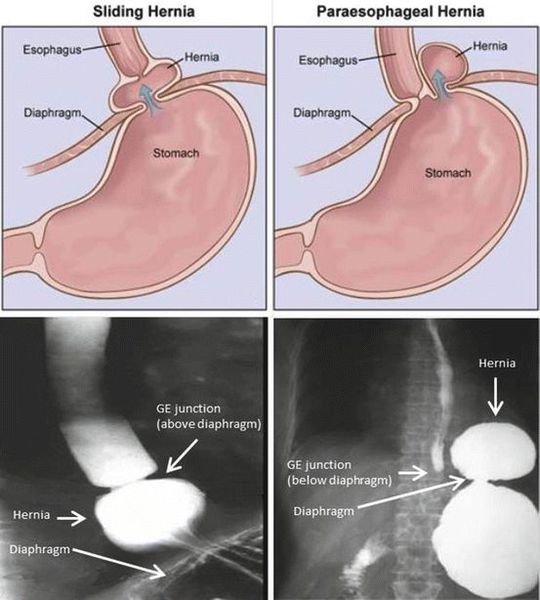
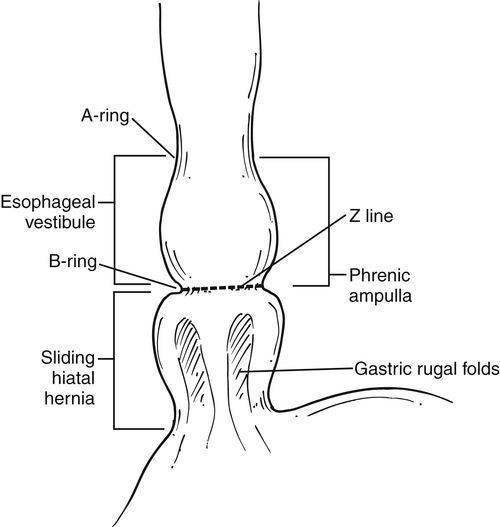
Грыжа пищеводного отверстия диафрагмы (ГПОД) — заболевание, при котором происходит смещение нижней части пищевода или желудка относительно диафрагмы из брюшной полости в грудную.
Очень редко через пищеводное отверстие могут выходить петли кишечника.
Среди причин возникновения ГПОД можно выделить несколько факторов:
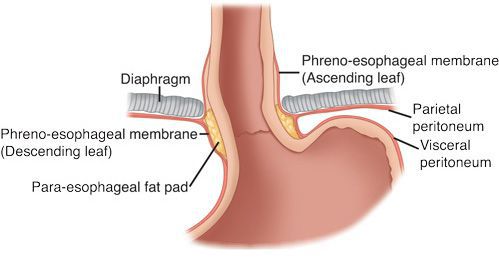
Кроме того, на образование ГПОД влияет нарушение пищеводно-фундального угла (угла Гиса) и клапана Губарева (складки слизистой в месте перехода пищевода в желудок). Однако эти факторы не являются ведущими причинами образования грыжи, так как они возникают вследствие деструктивных процессов, указанных выше.
Симптомы грыжи пищеводного отверстия диафрагмы
У абсолютного большинства пациентов «увидеть ГПОД глазом» не возможно. Однако её можно заподозрить по предъявляемым жалобам при развитии некоторых осложнений ГПОД:
Также могут развиться клинические признаки таких заболеваний, как анемия, кахексия (крайнее истощение организма), водно-электролитные расстройства. [7] [13] [18]
Одним из ведущих методов диагностики является сбор жалоб пациента, позволяющий выявить клинические признаки болевого синдрома, гастроэзофагеального рефлюкса. При опросе больных стоит обращать внимание на следующие ведущие клинические симптомы:
При наличии у пациента хотя бы одного из перечисленных симптомов нужно проводить фиброгастродуоденоскопию (ФГДС), а при наличии более двух — углублённое комплексное обследования с целью подтверждения или опровержения предварительного диагноза «ГПОД». [5] [6] [16]
Патогенез грыжи пищеводного отверстия диафрагмы
Рассматривая этиопатогенез ГПОД, трудно предположить его существенное отличие от патогенеза грыж иной локализации, к тому же диафрагмальная грыжа нередко обнаруживается у пожилых людей и пациентов с такими заболеваниями, как грыжа передней брюшной стенки, варикозное расширение вен нижних конечностей, дивертикул пищеварительного тракта, органоптоз, геморрой, плоскостопие и другие нарушения. Данный факт также свидетельствует о том, что у пациентов старше 60 лет диафрагмальные грыжи весьма часто сочетаются с паховыми, бедренными, пупочными грыжами или грыжей белой линии живота.
Таким образом предрасполагающими факторами грыжеобразования являются:
Нарушение связочного аппарата пищевода у пациентов с ГПОД также связано с нарушением липидного обмена и дефицитом аскорбиновой кислоты в организме.
Механизм образования ГПОД следующий:
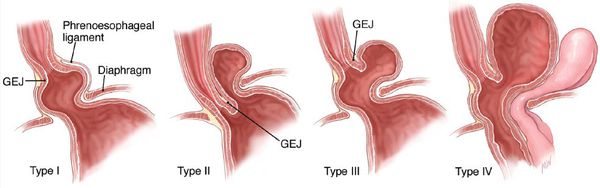
Классификация и стадии развития грыжи пищеводного отверстия диафрагмы
Классификация ГПОД строиться на анатомических особенностях:
По объёму проникновения желудка в грудную полость различают четыре степени тяжести ГПОД:
Осложнения грыжи пищеводного отверстия диафрагмы
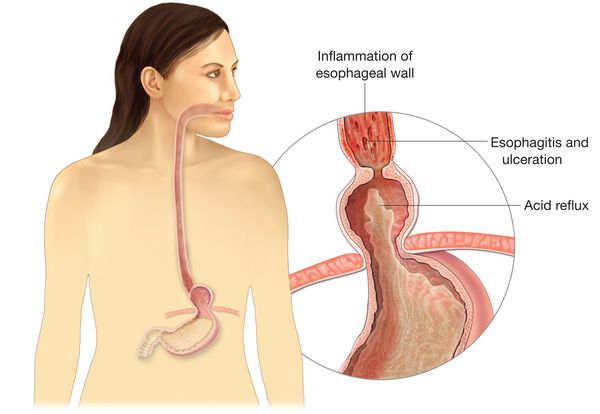
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
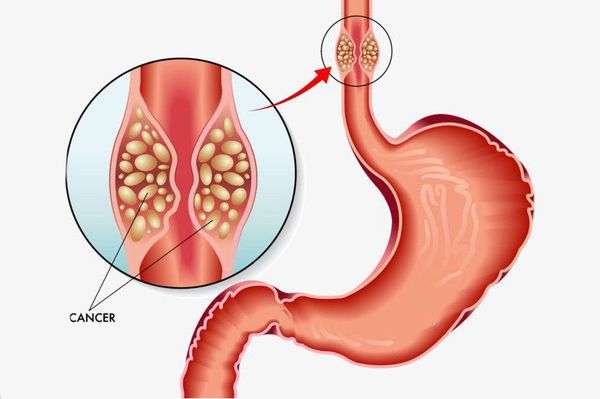
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
Также могут развиться такие заболевания, как хронический гастрит и пептическая язва грыжевой части желудка. Эти осложнения зачастую проявляются болями в эпигастрии, нарушением аппетита и т.д. Их симптомы обычно скрываются за клиническими проявлениями самой грыжи.
Длительное существование ГПОД способно стать причиной формирования рубцового стеноза (сужения) пищевода. Это грозит невозможностью прохождения из пищевода в желудок вначале твёрдой пищи, а при запущенных случаях не проходит и жидкая пища.
При ГПОД может развиться желудочно-кишечное кровотечение вследствие развития пептических язв, эрозий пищевода и желудка из-за постоянного заброса в пищевод желудочного сока и повреждения (эрозии) кровеносных сосудов. Также нередким осложнением ГПОД является уменьшение эритроцитов в крови (анемия). В случае острого массивного желудочного кровотечения и неустранённой кровопотери возникает гиповолемический шок и железодефицитная анемия, а в связи с атрофией фундального отдела желудка и нарушением выработки гастромукопротеина — белка, защищающего слизистую оболочку желудка — может возникнуть В12-дефицитная (пернициозная) анемия.
Очень редким осложнением ГПОД является её ущемление, некроз и перфорация стенки желудка с развитием перитонита. К ущемлению может привести абсолютно любой фактор, связанный с повышением внутрибрюшного давления — кашель (в особенности надсадный), физическая нагрузка и даже переедание.
Диагностика грыжи пищеводного отверстия диафрагмы
Для диагностики ГПОД, помимо детального расспроса пациента, используется почти все способы исследования, применяемые в гастроэнтерологии. К обязательным методам диагностики относятся:
Ведущими инструментальными методами считаются рентген-диагностика и ФЭГДС. [8] [16]
Рентген-диагностика
Благодаря рентгенологическому методу диагностики произведены фундаментальные исследования ГПОД, разработаны классификации, изучены различные формы данной патологии, разработан ряд показаний и противопоказаний к различным видам лечения хиатальных грыж.
Современное полное название — «Полипозиционное рентгендиагностическое исследование пищевода, желудка и двенадцатиперстной кишки с использованием жидкой взвеси сульфата бария на трахоскопе».
Данное рентгенологическое обследование позволяет достоверно диагностировать различные формы ГПОД, включая “малые” эзофагеальные грыжи, выявлять недостаточность кардии, гастроэзофагеальный рефлюкс, рефлюкс-эзофагит, исключать недостаточность кардии, связанную с нарушением пассажа пищи в нижележащих отделах ЖКТ.
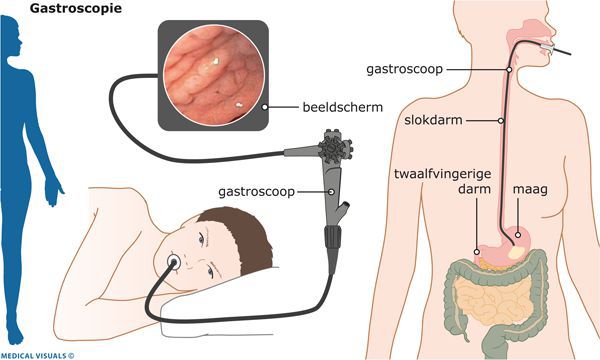
Эндоскопическая эзофагогастродуоденоскопия
В середине XX века были разработаны и широко внедрены в клиническую практику новейшие технологии в эндоскопии. Они позволили значительно расширить возможности диагностики гастроэнтерологических заболеваний.
Особенность эндоскопической эзофагогастродуоденоскопии заключается в:
Всё это позволяет рекомендовать данный метод диагностики не только пациентам, но и населению в целом для проведения диспансеризации и выявления заболевания на ранних этапах.
Конечно же, эндоскопическая диагностика ГПОД — непростая процедура, однако врачами ФЭГДС она рассматривается в качестве скринингового метода, показанного всем пациентам, включая людей с минимальными симптомами гастроэзофагеального рефлюкса, диспепсии или дисфагии (нарушения пищеварения или глотания), а также всем, кто страдает заболеваниями пищеварительного тракта.
К основным прямым и косвенным симптомам ГПОД, обычно проявляющимся при осуществлении ФЭГДС, относятся:
Большую часть перечисленных эндоскопических симптомов ГПОД можно выявить благодаря видеомониторированию во время ФЭГДС, что помогает установить безошибочный диагноз.
Лечение грыжи пищеводного отверстия диафрагмы
При первых проявлениях ГПОД лечение начинают с консервативных мероприятий. Чаще всего в клинике ГПОД на первый план выходят симптомы рефлюкс-эзофагита. По этой причине показано консервативное лечение, направленное в первую очередь на устранение этих клинических проявлений. Прежде всего, это рациональный режим питания и диета, дополненная медикаментозной терапией.
Лекарственные препараты при ГПОД:
Однако единственным радикальным и самым эффективным лечением, устраняющим причины и проявления ГПОД, является хирургическое лечение.
Операция показана и при отсутствии результата или при малой эффективности от проведённой консервативной лекарственной терапии более года.
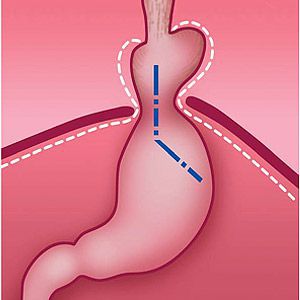
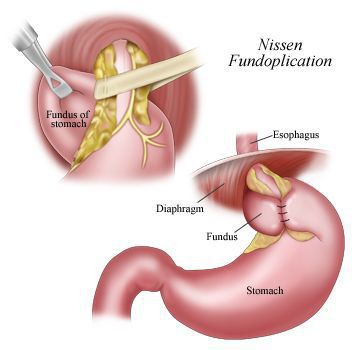
Хирургическое лечение ГПОД — это низведение желудка в брюшную полость, ликвидация ворот грыжи и выполнение антирефлюксной операции.
На сегодняшний день разработано более 50 методик оперативного лечения данного заболевания, и в каждом случае врач-хирург индивидуально выбирает оптимальную для пациента методику.
В настоящее время распространённым методом оперативного лечения ГРОД является лапароскопическая фундопликация по Ниссену с задней крурорафией (ушивание ножек диафрагмы). Данный метод считается наиболее адекватным способом восстановления барьерной функции желудочно-пищеводного перехода.
Малая травматичность с выраженным косметическим эффектом, снижение послеоперационных осложнений, ранняя реабилитация и другие факторы делают оперативные вмешательства через лапароскопические доступы операциями выбора в лечении ГПОД и их осложнений. [12] [14] [15] [19] [20]
Прогноз. Профилактика
Прогноз заболевания простой: чем раньше оно обнаружено, установлен диагноз и проведено лечение, тем его проще лечить, и, соответственно, улучшаются результаты терапии. Чем выше стадия заболевания и больше осложнений, тем хуже отдалённые результаты: меньше выживаемость.
Пациенты с диагностированной ГПОД подлежат диспансерному (динамическому) наблюдению у врача-гастроэнтеролога. Людям с таким диагнозом врачи рекомендуют:
Демпинг-синдром
Поделиться:
Болезни оперированного желудка — частые осложнения хирургического вмешательства на пищеварительной системе. Около 30 % больных с болезнями желудка отмечают лишь временное улучшение после оперативного лечения, а затем у них появляются новые признаки желудочного дискомфорта. Одна из причин такого дискомфорта — демпинг-синдром.
Что такое демпинг-синдром
Название «демпинг-синдром» произошло от английского слова dumping, что означает «сброс». При развитии этой патологии пища не переваривается в желудке полностью, а поступает в двенадцатиперстную кишку в ускоренном режиме. При этом пищевой комок не подвергается должной обработке в желудке, а в кишке еще не успевают выделиться пищеварительные соки. И тогда организм сигнализирует о том, что ему нужна помощь.
Когда возникает
Есть две основные операции, после которых особенно часто возникает демпинг-синдром: это резекция желудка и ваготомия.
Резекция желудка. В ходе этой операции удаляется часть желудка, а иногда и весь орган полностью. Радикальность подхода зависит от степени и глубины поражения. Такое лечение применяется при язвенной болезни и ее осложнениях (кровотечениях, перфорациях, прорастании в соседние органы), а также при опухолях желудка.
Ваготомия. Основной нерв, отвечающий за связь нервной системы с желудком и двенадцатиперстной кишкой, — это вагус, или блуждающий нерв. Его задача — обеспечить функционирование всего желудка в целом, в том числе моторику и секрецию желудочного сока. При язвенной болезни производство кислоты и без того усиливается, поэтому может быть рекомендована операция по удалению всего вагуса или его части в области желудка. Удаление нерва приводит к уменьшению проявлений язвы, но нарушает моторику и секрецию в желудке, ведь основного «регулятора» пищеварения больше нет.
Послеоперационное нарушение поступления пищи развивается по одному из двух вариантов: или играет роль само уменьшение желудка и изменение «пути» прохождения пищи, или нарушается нервная регуляция процесса пищеварения.
Клинические симптомы
Проявления демпинг-синдрома трудно спутать с чем-то, они достаточно яркие. Дискомфорт начинается уже через полчаса после приема пищи. Больной ощущает переполнение в животе (как выражаются многие пациенты — «распирает под ложечкой»), что сопровождается общим упадком сил. Возникает желание прилечь и поспать, кружится голова, иногда даже бросает то в жар, то в пот, дело может дойти и до обморока.
Со стороны других органов также развиваются патологические реакции: учащается пульс, ноги и руки могут неметь, ощущаются мурашки, учащаются позывы к мочеиспусканию и увеличивается количество мочи. Развиваются понос или запор, вздутие живота.
Со временем начинают проявляться нарушения всасывания в виде белково-энергетической недостаточности, авитаминоза, снижения иммунитета из-за недостаточного поступления нутриентов и общетоксического действия плохо переваренной пищи.
Особые «провокаторы» приступов — продукты, богатые углеводами, а также молочная пища. Углеводы являются средой, стимулирующей брожение, создают при этом большой объем и требуют достаточной обработки ферментами, а молочная пища содержит белки, которые нуждаются в тщательной обработке в желудке, и также способствует нарушению продвижения пищи.
Выделяют ранний демпинг-синдром, который развивается через полчаса после еды, и поздний, который начинается через 2–2,5 часа и связан с большим поступлением инсулина в кровь.
Как диагностировать демпинг-синдром
Во-первых, необходимо знать, была ли операция. Указанные жалобы должны возникнуть после нее. Отсутствие оперативного вмешательства скорее говорит о другой патологии ЖКТ.
Во-вторых, следует учесть характерные жалобы, возникающие после еды. Можно также провести пробу с ЧСС и АД через 20–30 минут после приема пищи. ЧСС характерно увеличится, а АД снизится.
Читайте также:
Ликбез по диагностике: гастроскопия
Из инструментальных методов поможет проведение рентгенологического исследования с бариевой взвесью. Больному предлагается выпить контрастное вещество и сделать ряд рентгеновских снимков. При демпинг-синдроме будет наблюдаться ускоренное опорожнение желудка и поступление содержимого в кишечник. Анализы, возможно, покажут анемию, снижение общего белка и другие маркеры нарушения всасывающей способности пищеварительной системы.
Необходимая диета
Неотъемлемой частью лечения является модификация образа жизни и питания. Пища не должна содержать продуктов, богатых быстрыми углеводами (мучное, сладкое, белый хлеб, рис, макароны), нужно полностью исключить молочные продукты.
Питание должно быть дробным: 5 или 6 приемов пищи в день небольшими порциями. Жидкость необходимо потреблять в достаточном количестве, но не пить за полчаса до и полчаса после еды. После приема пищи рекомендуется полежать и не совершать каких-либо активных действий. Также необходимо отказаться от курения и употребления алкоголя.
Медикаментозное лечение
Спектр препаратов для лечения достаточно широк и определяется преобладающими нарушениями. Если преобладает активация симпатической (возбуждающей) нервной системы, применяются седативные вплоть до транквилизаторов. Для замедления моторики применяют спазмолитики за полчаса до еды — платифиллин или атропин подкожно.
Также назначают октреотид. Этот препарат замедляет моторику ЖКТ и высвобождение инсулина, что предупреждает развитие обоих типов демпинг-синдрома.
В качестве заместительной терапии применяют желудочный сок, ферменты. Это способствует более полной обработке пищи. Показано назначение витаминов группы В, никотиновой кислоты в качестве общеукрепляющей терапии. При развитии остеопороза, связанного с недостаточным поступлением кальция, назначают препараты кальция с витамином D.
Коррекция анемии зависит от ее генеза — если наблюдается недостаток железа, применяют препараты железа, В12-дефицитная анемия требует постоянного введения витамина В12.
Оперативное лечение
В случае неэффективности и тяжелого течения снова прибегают к хирургической коррекции, которая заключается в редуоденизации с пластикой желудка. В культю желудка вшивается трансплантат из тонкой кишки, что замедляет скорость поступления пищи. Но, к сожалению, даже эта мера не гарантирует отсутствия демпинг-синдрома в будущем.
Демпинг-синдром — это серьезное осложнение операций на ЖКТ. Он требует тщательного наблюдения за пациентом в послеоперационный период, а также соблюдения самим человеком рекомендаций по диете и образу жизни.
Товары по теме: [product strict=» платифиллина гидротартрат»]( платифиллина гидротартрат), [product strict=» атропин»]( атропин), [product strict=» октреотид»]( октреотид)
Заворот желудка
Заворот желудка — это смещение органа с поворотом вокруг одной из осей, которое сопровождается нарушениями пассажа пищи и расстройствами кровообращения. Патология клинически проявляется интенсивной болью в эпигастрии вплоть до болевого шока, развивающейся внезапно на фоне полного здоровья. Характерные симптомы: мучительные, но безуспешные позывы к рвоте, вздутие живота, икота. Для диагностики заворота используют рентгенологические методы, лапароскопию, реже — эндоскопическую визуализацию. Состояние является абсолютным показанием к хирургическому лечению — расправлению заворота с последующей фиксацией желудка.
МКБ-10
Общие сведения
Патология встречается намного реже, чем другие смещения или повороты органов брюшной полости. Среди всех видов заворота поражение желудка занимает около 0,5%. С одинаковой частотой регистрируется у мужчин и женщин. Болезнь чаще диагностируется в молодом и среднем возрасте. Для заворота, вызванного врожденными пороками развития или дисплазиями, характерна манифестация в раннем детском возрасте. Заболевание сопровождается высокой летальностью, которая зачастую обусловлена запоздалой диагностикой.
Причины
Четкие этиологические факторы болезни в современной гастроэнтерологии не установлены, что связано с редкой встречаемостью заворота желудка. Ряд ученых в качестве причин патологии называют конституциональные особенности — удлинение или отсутствие связочного аппарата желудка, врожденные аномалии органов живота. Выделяют несколько производящих факторов:
Патогенез
Заболевание обычно начинается внезапно при сочетании аномалий связочного аппарата и одного из пусковых факторов. В его основе лежит частичное или полное перекрытие выходных отверстий желудка, что сопровождается нарушением прохождения пищи в нижележащие отделы ЖКТ. Другой патофизиологический механизм заворота — прогрессирующая ишемия стенки желудка.
Специалисты выделяют 2 фазы патогенеза. На первом этапе заворот не достигает 180°, поэтому часть желудочного содержимого поступает в кишечник. Во второй фазе поворот органа завершается и составляет более 180°. При этом происходит полное перекрытие кардиального и пилорического сфинктера, развивается высокая кишечная непроходимость. При тотальном пережатии кровеносных сосудов возникает некроз, ишемическая гангрена желудка.
Классификация
По происхождению завороты систематизируют на первичные и вторичные. По степени обструкции просвета желудка выделяют частичные и полные формы заболевания. В зависимости от клинического течения бывают острые и хронические поражения желудка. Для определения прогноза и выбора хирургической тактики важна анатомическая классификация, которая включает 2 варианта заворота:
Симптомы заворота желудка
При хроническом течении заворота патогномоничные признаки отсутствуют. Характерны боли в животе, которые возникают после еды. Болевой синдром носит приступообразный характер, локализован в эпигастральной области или в левом подреберье. Одновременно появляется чувство переполнения желудка, вздутие, отрыжка воздухом. Чтобы облегчить состояние, человек принимает коленно-локтевую позу либо ложится на левый бок.
Клинические проявления острого заворота желудка представлены классической триадой Борхардта: отсутствием рвоты, срыгиванием после нескольких глотков воды, невозможностью проведения эндоскопа через кардиальный сфинктер. У человека внезапно развиваются сильные боли в области эпигастрия, которые имеют схваткообразный характер. Симптомы, как правило, связаны с обильным приемом пищи или физической нагрузкой. При прикосновении к передней брюшной стенки боли усиливаются.
Для острого варианта заворота типично вздутие верхней половины живота. Больные жалуются на мучительную икоту и безрезультатные рвотные позывы. Пациенты принимают сидячее положение или лежат на левом боку, приведя колени к животу. Иногда боли настолько сильные, что человек теряет сознание. Наблюдается бледность или землистая окраска кожных покровов, на лбу выступает холодный пот.
Осложнения
Наиболее часто не диагностированный заворот желудка осложняется некрозом, перфорацией стенки органа. Желудочное содержимое выходит в брюшную полость, вызывая разлитой перитонит. Это состояние относят к прогностически неблагоприятным, особенно у пациентов, страдающих тяжелыми сопутствующими болезнями. При переполнении пищей и газами возникает разрыв желудка. Реже встречаются осложнения, вызванные смещением соседних органов.
При отсутствии медицинской помощи летальность достигает 20-50%. В раннем периоде заворота больные погибают из-за болевого шока, разрыва селезенки. Нарушение висцерального кровотока ведет к тромбозу мезентериальных сосудов, который проявляется инфарктом кишечника. Близкое расположение патологического очага к диафрагме обуславливает развитие реактивных плевритов, пневмонии.
Диагностика
Постановка диагноза затруднена вследствие сходства клинической картины с другими ургентными хирургическими состояниями. Диагностику острого заворота осложняет невозможность использовать эндоскопические и рентгенологические методы визуализации. Опытный гастроэнтеролог или хирург может заподозрить заболевание при физикальном обследовании. Для подтверждения диагноза назначаются инструментальные методики:
Лечение заворота желудка
Хирургическое лечение
Консервативная терапия неэффективна. Оперативное вмешательство производится после короткой предоперационной подготовки: эвакуации желудочного содержимого, коррекции витальных функций организма. Методом выбора является открытая операция, при неосложненных формах прибегают к лапароскопической технике. С учетом степени заворота и наличия сопутствующих болезней подбирается оптимальный вариант хирургического вмешательства:
Прогноз и профилактика
При своевременной диагностике заворота и применении современных оперативных техник прогноз благоприятный. Более опасны повороты на 270°-360°, которые сопровождаются некрозом желудочной стенки. Неспецифическая профилактика заворота заключается в ограничении грубой растительной пищи, избегании тяжелой физической работы. Необходимо ранее выявление больных с диафрагмальными грыжами и назначение им адекватного лечения.



 Читайте также:
Читайте также: