кишечный грипп чем лечить взрослого
Что такое ротавирусная инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Марины Анны Сергеевны, педиатра со стажем в 14 лет.
Определение болезни. Причины заболевания
Ротавирусная инфекция — это острое заболевание, вызываемое ротавирусами, которое преимущественно сопровождается поражением желудочно-кишечного тракта. К характерным симптомам этой инфекции относят многократную рвоту, понос и лихорадку.
Краткое содержание статьи — в видео:
Этиология
Таксономия возбудителя болезни:
Название «Rotavirus» (от лат. «rota» — колесо) было присвоено данному микроорганизму из-за морфологического вида. Его геном состоит из 11-ти двухцепочечных сегментов РНК, окружённых тремя концентрическими капсидами (вирусными оболочками).
Сегменты РНК кодируют шесть структурных (VP1 — VP7) и шесть неструктурных белков (NSP1 — NSP6). Структурные белки в зрелой вирусной частице определяют специфичность хозяина, способность вируса проникать в клетку и его ферментативные функции. Они содержат эпитопы, которые генерируют иммунный ответ. Неструктурные белки принимают участие в репликации генома, т. е. в синтезе вирусных ДНК. Один из них — NSP4 — обладает токсиноподобной активностью.
К настоящему моменту известны десять различных видов ротавируса (от A до J). Они классифицированы по антигенным различиям основного компонента внутреннего капсида VP6. Ротавирус А является наиболее частой причиной развития инфекции у детей. Данный вид ротавируса классифицируют на генотипы по различиям в последовательности сегментов РНК, кодирующих белки наружного капсида VP7 и VP4. У человека выявлено 12 VP7 антигенов (типа G) и 15 VP4 антигенов (типа Р). Сегодня около 90 % всех ротавирусных инфекций человека обусловлено пятью комбинациями G-P типов.
Особенности строения ротавируса делают его высокоустойчивым к воздействию внешних факторов и дезинфицирующих средств. При этом вирус быстро погибает во время кипячения.
Эпидемиология
Источник инфекции — инфицированный человек с явными признаками заболевания или вирусовыделитель (с бессимптомным течением). Больной заразен, начиная с появления первых симптомов и до конца болезни (5-7 дней).
На долю ротавирусного поражения ЖКТ у взрослых приходится от 2 % до 5 % случаев обращения за медицинской помощью. Особенно восприимчивы к заболеванию люди пожилого возраста.
Ротавирусной инфекции свойственен фекально-оральный механизм передачи, т. е. через систему пищеварения. Данный механизм реализуется тремя путями:
Симптомы ротавирусной инфекции
Инкубационный период длится от 12 часов до 5 дней. Клиническая картина заболевания представлена рвотой, лихорадкой и продолжительной водянистой диареей.
В первые дни болезни может отмечаться кратковременный умеренно-выраженный катаральный синдром — заложенность носа, насморк, кашель. Температурная реакция сохраняется 2-4 дня и сопровождается признаками интоксикации — вялостью, слабостью, снижением аппетита. В сыворотке крови у детей с ротавирусным гастроэнтеритом (поражением ЖКТ) отмечается увеличение уровней интерлейкина-6 и фактора некроза опухолей. Это обуславливает лихорадочную реакцию.
Также в первые сутки болезни развивается рвота. Она носит многократный характер и сохраняется до двух суток. Помимо этого отмечается диарея, длительность которой составляет от 2 до 8 суток, частота дефекации — от 3 до 20 раз в день в зависимости от тяжести протекания инфекции.
Дисфункция желудочно-кишечного тракта носит характер гастроэнтерита — воспаления слизистой оболочки желудка и кишечника. Оно сопровождается выделением большого объёма водянистых каловых масс жёлтого оттенка без видимых патологических примесей.
Патогенез ротавирусной инфекции
Размножение ротавируса происходит в зрелых энтероцитах, т. е. вблизи кончиков ворсинок и в энтероэндокринных клетках тонкой кишки. Энтероциты вырабатывают факторы, необходимые для эффективного прикрепления патогена к стенке кишечника. Присоединение ротавируса к клеткам-хозяевам обеспечивается внешним капсидным белком VP4 и партнёрами по связыванию на поверхности клеток-хозяев — ганглиозидами GM1, GD1a и антигенами гистогруппы крови (HBGA).
Взаимодействие ротавируса и HBGA зависит от генотипа ротавируса. После того, как клетка-хозяин поглощает инфекционный агент, в зонах её цитоплазмы происходит синтез и сборка компонентов вируса. Вновь продуцируемые вирусы высвобождаются из клеток путём лизиса (растворения) или везикулярного транспорта (переноса молекул, «упакованных» в пузырьки). Репликация вируса в слизистой оболочке двенадцатиперстной кишки у младенцев вызывает укорочение и атрофию ворсин, потерю микроворсинок и разрастание мононуклеарных клеток.
Ротавирусная диарея имеет два предполагаемых механизма:
Разрушение энтероцитов вирусом приводит к снижению всасывания дисахаридаз, ионов натрия и воды из слизистой оболочки тонкой кишки. Большое количество непереваренных осмотически активных веществ поступает в толстую кишку, которая не способна к их всасыванию, что приводит к осмотической диарее.
Неструктурный белок вируса N SP4, обладающий токсиноподобной активностью, связывается с энтероцитами кишечника и посредством фосфолипазы С повышает уровень цитоплазматического кальция, что в свою очередь активирует кальций-зависимые хлоридные каналы. Их активация вызывает чрезмерную выработку хлоридов, создавая осмотический градиент, который облегчает транспорт воды в просвет кишечника, что приводит к диарее. Совместно с инфекцией, NSP4-опосредованное повышение внутриклеточного уровня кальция может также привести к секреции серотонина энтероэндокринными клетками, который усиливает перистальтику тонкой кишки.
Классификация и стадии развития ротавирусной инфекции
Ротавирусную инфекцию классифицируют по степени тяжести и клинической форме.
Выделяют три степени тяжести:
Тяжесть заболевания определяется количеством эпизодов рвоты, жидкого стула и развитием синдрома дегидратации. При лёгкой степени тяжести признаков обезвоживания не отмечается. При среднетяжёлой наблюдается обезвоживание 1-2 степени. Для тяжёлого течения характерна клиническая картина шока: полуобморочное состояние, жажда, тахикардия, побледнение кожи, падение артериального давления.
По клинической форме выделяют две формы заболевания: типичную и атипичную. Типичная ротавирусная инфекция сопровождается триадой типичных симптомов — рвота, диарея и лихорадка. Течение атипичной формы болезни в свою очередь подразделяют на два типа:
Осложнения ротавирусной инфекции
Осложнения заболевания включают синдром дегидратации, вторичную бактериемию и кандидемию (проникновение бактерий и грибов Сandida в кровь), судороги, асептический менингит, энцефалит, миокардит, бронхопневмонию, гепатит и острую почечную недостаточность.
При оценке состояния пациента необходимо учитывать степень обезвоживания — тип потерянной жидкости (внеклеточная и/или внутриклеточная) и её объём. У детей с ротавирусным гастроэнтеритом потеря жидкости обычно происходит в основном из внеклеточного пространства.
Объём потерянной внеклеточной жидкости объективно измеряется по изменению веса от исходного уровня. Так как часто вес до заболевания достоверно не известен, для оценки степени дегидратации используется ряд клинических признаков (жажда, снижение мочеотделения, вялость, раздражительность), а также время наполнения капилляров и данные объективного осмотра (частота пульса и дыхания, артериальное давление, тургор кожи — скорость расправления кожной складки). По совокупности этих данных дегидратацию делят на степени тяжести:
Следует отметить, что клинические признаки дегидратации являются надёжными показателями при комплексной оценке: по отдельности каждому из них не хватает чувствительности и специфичности.
Для диагностической точности в 2008 году Европейская ассоциация детских гастроэнтерологов, гепатологов и диетологов (ESPGHAN) разработала клиническую шкалу дегидратации. Она учитывает 4 параметра: общий вид, состояние глазных яблок, слизистых оболочек и наличие слезоотделения. Согласно этой шкале:
Все неврологические осложнения ротавирусного гастроэнтерита (судороги, преходящее снижение сознания, энцефалопатия) являются проявлениями внеклеточной дегидратации и обусловлены развитием гипонатриемии — снижения уровня натрия в крови. Тяжесть симптоматики определяется степенью гипонатриемии и темпами её нарастания. Кроме того, у пациентов с ротавирусной диареей и судорожным синдромом и/или энцефалитом была найдена РНК ротавируса в ликворе (спиномозговой жидкости), но диагностическое значение этой находки остаётся неясным.
При сохранении лихорадки или её возобновлении после третьего дня течения ротавирусной инфекции необходимо исключить бактериемию и развитие вторичных бактериальных осложнений. Точный механизм их возникновения неизвестен, но считается, что инфицированные энтероциты во время заболевания становятся более уязвимыми для бактериальной инвазии.
Диагностика ротавирусной инфекции
Антигены ротавируса могут быть обнаружены в кале благодаря иммуноферментному анализу (ИФА), иммунохроматографии и методу обратно-транскриптазной полимеразной цепной реакции (ОТ-ПЦР).
ОТ-ПЦР является высокочувствительным методом, который позволяет генотипировать вирусные изоляты и выявлять вирус в течение более длительного периода по сравнению с ИФА. Количество выделяемой с калом РНК вируса напрямую связан с тяжестью ротавирусной диареи у детей.
Лечение ротавирусной инфекции
В терапии ротавирусного гастроэнтерита используют два подхода:
Этиотропное лечение, направленное на устранение причины заболевания (вируса), не разработано.
Жидкости с избытком глюкозы (газировки и фруктовые соки) усиливают диарею, так как более высокая нагрузка глюкозой увеличивает осмоляльность содержимого в просвете кишечника, что приводит к снижению всасывания воды. Жидкости с высокой концентрацией натрия могут привести к гипернатриемии — повышению уровня натрия в крови.
Пероральная регидратационная терапия делится на две фазы:
Эффективность пероральной регидратационной терапии оценивают по снижению потери жидкости, исчезновению признаков обезвоживания, восстановлению объёма мочи и улучшению состояния ребёнка.
Показаниями к внутривенному введению жидкости являются шок, нарушение сознания, тяжёлый ацидоз (увеличение кислотности организма), отсутствие эффекта от проводимой оральной регидратации и неукротимая рвота. В большинстве случаев для начальной инфузионной терапии рекомендуется изотонический (0,9%) физиологический раствор, который эффективно снижает риск гипонатриемии. Инфузионная терапия, как правило, проводится со скоростью не более 20 мл/кг/ч в течение 2-4 часов. Более быстрое введение растворов может быть сопряжено с развитием электролитных нарушений: брадикардии, отёков и др.
Сорбенты на основе диоктаэдрического смектита также могут быть включены в терапию ротавирусного гастроэнтерита. Для купирования рвоты у маленьких детей эффективным является пероральное (через рот) или внутривенное применение избирательного антагониста серотониновых рецепторов 5НТ 3 — ондансетрона в возрастных дозировках.
Прогноз. Профилактика
При отсутствии симптомов дегидратации прогноз благоприятный, выздоровление наступает через 5-12 дней.
Неспецифическая профилактика заболевания предполагает соблюдение правил личной гигиены (мытьё рук, а при уходе за больным — дополнительную обработку рук спиртосодержащими растворами), своевременную замену нательного и постельного белья, использование для питья кипячённой или бутилированной воды, тщательное мытьё овощей и фруктов. Данная профилактика проводится при угрозе возникновения и распространения болезни, а также в эпидемических очагах при единичных и групповых случаях заболевания.
РотаТек рекомендован для активной иммунизации детей с 6-ти недель жизни. Вакцина вводится перорально в серии из трёх доз. Первую дозу необходимо ввести в возрасте 6-12 недель, но не позднее 104 дня жизни. Интервал между дозами составляет 4 недели. Все три дозы должны быть введены до 32 недель жизни младенца.
РотаТек совместима с другими инактивированными одновалентными или комбинированными вакцинами Национального календаря прививок, поэтому их совместное введение не обладает негативным влиянием на иммунный ответ и профили переносимости.
Как спастись от “кишечного гриппа”?
Тошнит, скрутило живот и подскочила температура? Осторожно! Вы могли стать жертвой “кишечного гриппа”. Это заразное заболевание способно за пару дней «выкосить» закрытый коллектив – офис, школу, а то и небольшую деревню.
В этой статье мы расскажем вам об этом заболевании, и объясним, как избежать неприятного свидания с вирусом, провоцирующим эту заразу.
Что такое кишечный грипп
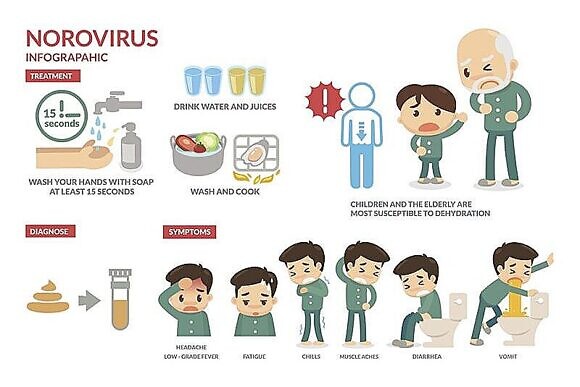
Кишечный грипп, или инфекционный гастроэнтерит – чрезвычайно заразное воспалительное заболевание, при котором поражается преимущественно желудок и кишечник. Почти в 90% случаев гастроэнтерит вызывает так называемый норовирус.
Впервые эпидемию норовируса зафиксировали в США в 1968 году, когда острая вспышка гастроэнтерита подкосила учеников начальной школы. По счастью, испражнения жертв нового заболевания догадались законсервировать, и через 4 года норовирус был обнаружен и описан в медицинской литературе.
Чем норовирус отличается от других вирусов
Норовирус относится к РНК-вирусам. Это значит, что «генетическая инструкция» к этому вирусу записана не в двухцепочечной ДНК, как у большинства живых существ, а в короткой одноцепочечной РНК (рибонуклеиновой кислоте).
Поскольку у этого вируса нет липидной оболочки, справиться с ним при помощи влажной уборки непросто – ведь детергенту в составе моющего средства фактически нечего растворять.
Оказавшись в организме человека, норовирус вторгается в клетку и распаковывает свою единственную РНК вместе с особым ферментом – обратной транскриптазой. Там вирус быстро создает участок ДНК, который и встраивает в клетку.
Теперь ресурсы организма идут не только на собственную жизнедеятельность, но и на «печатание» новых РНК и белков, из которых «собираются» новые вирусные частицы норовируса. А поскольку процесс этот очень затратный и вредный, организм реагирует на вторжение норовируса симптомами тяжелого отравления.
Где и как можно подхватить кишечный грипп
«Подхватить» норовирус проще простого. Его можно получить от друзей, знакомых и сослуживцев. Человек, подхвативший норовирус, способен заразить всех, кто пользуется с ним одной посудой и другими предметами (или даже просто пожмет ему руку) в течение 48 часов. Причем заболевший человек будет всюду распространять вирусные частицы целых 2 недели.
Как избежать болезни, и что делать, если вы все-таки заболели
Вакцины от норовируса пока не существует, так что привиться и избежать болезни не получится. Иммунитет к норовирусу вырабатывается всего на несколько недель, поэтому переболевший желудочным гриппом вовсе не застрахован от повторного заражения.
Как избежать кишечного гриппа
· тщательно мыть руки перед, после и во время приготовления еды и после возвращения с улицы;
· пользоваться личной кружкой на работе, а дома – собственной зубной щеткой, полотенцем и другими предметами личной гигиены;
· тщательно мыть овощи и фрукты, есть только приготовленное на огне мясо, рыбу и птицу;
· пить кипяченую или бутилированную воду и напитки;
· купаться с закрытым ртом.
Если вы уже заболели, учтите – лекарств от норовируса тоже пока нет. Все, что вам остается – это вовремя восполнять потерю жидкости и электролитов.
Как вылечить кишечный грипп
Во время болезни вам придется пить в «дробном» режиме – чередовать питье настоя ромашки, зеленого чая или минеральной воды без газа с растворами, восстанавливающими водно-минеральный обмен: регидроном, глюкосаланом и другими электролитными растворами. Не лишними также будут препараты-энтеросорбенты.
Обычно симптомы норовирусной инфекции проходят через 12-72 часа. Чтобы не допустить обезвоживания, все это время нужно пить. Особенно важно соблюдать питьевой режим в первые 6-8 часов болезни. В это время взрослый человек должен выпивать по 50-80 мл жидкости из расчета на 1 кг собственного веса.
Заболевший человек очень ослабевает, поэтому нуждается в покое. При этом очень важно постоянно мыть руки и стараться поменьше контактировать с домашними. О выходе на работу (или в школу) не может быть и речи – ведь в этом случае вспышки кишечного гриппа не избежать.
Надеемся, наши советы помогут вам избежать встречи с норовирусом. Здоровья вам и вашим домашним!
Кишечный грипп – причины, симптомы и лечение

Болеют и сами родители, когда ребенок заражается в детском саду и приносит инфекцию в семью, откуда заболевание может распространиться на окружающих. Ежегодно ВГ, а в народе его называют кишечный грипп, вызывает около 140 миллионов случаев инфекционных диарей в мире. Это заболевание совсем не такое безобидное, как кажется. Около полумиллиона случаев заражения вирусным гастроэнтеритом заканчивается летально. Поэтому каждому из нас необходимо знать, что представляет собой эта болезнь и как с ней бороться.
Что такое кишечный грипп и способы заражения
Вирусы, вызывающие кишечный грипп, начали изучать не так давно – в 1973 году. Тогда австралийские ученые из Королевского детского госпиталя в Мельбурне впервые обнаружили особые патогенные микроорганизмы в слизистой оболочке двенадцатиперстной кишки у детей, которые страдали серьезными расстройствами работы желудочно-кишечного тракта.
Вирусы, вызывающие нарушение функционирования ЖКТ, входят в обширную группу острых кишечных инфекций, которые по частоте уступают только ОРВИ. Вирусов, вызывающих кишечный грипп, много, но вакцина пока существует только против ротавирусов. Учитывая широкую распространенность этого заболевания, в некоторых странах ротавирусный гастроэнтерит включен в Национальный календарь прививок. В РФ вакцинация против этого заболевания входит в Календарь профилактических прививок по эпидемическим показаниям. Но в настоящее время критерии определения неблагополучной эпидемической ситуации по этой инфекции на определенной территории пока отсутствуют. i
Гастроэнтериты у детей и взрослых также могут быть вызваны следующими видами вирусов:
Источником заражения во всех случаях является вирусоноситель, который сам при этом может не болеть. Примерно в 30% случаев в инфекционном процессе принимает участие сразу несколько возбудителей, что может усложнять лечение.
Встречаются фекально-оральный путь заражения, также нередки вспышки инфекции, вызванные заражением воды и пищевых продуктов. Спорадический характер заболеваемости характеризуется преимущественно контактно-бытовым путем передачи вируса. Часто вирусы, которые могут вызвать гастроэнтерит, обладают прекрасной способностью выживать в условиях окружающей среды и передаваться от человека к человеку.
Вопреки представлению многих родителей, кишечный грипп активен не только летом, на курортах. Согласно статистике, в России значительное число случаев заболевания ВГ происходит в холодное время года, с ноября по апрель. Встречается инфицирование внутри детского сада, школы, детских клубов и даже внутрибольничное, где наблюдается скученность и длительное пребывание детей в одном месте.
Проникнув в организм, вирусы начинают свою бурную жизнедеятельность в слизистой оболочке ЖКТ, препятствуя синтезу пищеварительных ферментов. Это приводит к повышенному осмотическому давлению и появлению в просвете кишечника большого объема жидкости и электролитов. Так начинается диарея и развиваются другие симптомы, характерные для кишечного гриппа, который необходимо лечить с помощью врача.
Самые распространенные симптомы кишечного гриппа
Инкубационный период кишечного гриппа может длиться всего 12 часов – т.е. заражение может произойти, например, утром, а уже к вечеру вы ощутите симптомы заболевания. Но в некоторых случаях до появления клинических признаков может пройти до пяти дней. По тяжести болезни ВГ разделяется на легкую, среднюю и тяжелую формы. Встречаются атипичные формы заболевания, когда оно проявляется не так, как у большинства зараженных этой инфекций.
Как правило, начало заболевания острое, а симптомы поначалу могут напоминать клинические признаки ОРВИ – наблюдается повышение температуры тела, насморк, покраснения в горле, боли во время глотания, конъюнктивит и сухой кашель. Также появляются тошнота, пациента беспокоит часто повторяющаяся рвота, диарея, метеоризм, дискомфорт и боли в верхней области живота и околопупочной области. Может беспокоить громкое, слышимое на расстоянии урчание в животе. Стул при этом может быть с резким неприятным запахом, с примесью слизи и пены. В зависимости от тяжести болезни диарея при кишечном гриппе может беспокоить от трех до двадцати и более раз в сутки.
Кроме того, среди распространенных симптомов ВГ – вялость и слабость, снижение аппетита, бледность кожи, головные боли, головокружения и даже обмороки. У детей могут наблюдаться судороги конечностей и резкое падение массы тела.
У взрослых людей ВГ также может протекать бессимптомно или проявляться небольшим кишечным расстройством. При этом такой человек может активно заражать родственников и коллег. В результате в течение трех-пяти суток практически все вокруг могут оказаться инфицированными и с бурным проявлением симптоматики, когда лечиться надо будет достаточно длительный период времени.
Симптомы кишечного гриппа у детей, которые требуют обращения к врачу:
При появлении любого из этих симптомов у новорожденных, грудных малышей и детей более старшего возраста необходимо срочно обратиться за медицинской помощью.
Чем опасен кишечный грипп
Одно из самых опасных осложнений диареи – это дегидратация, т.е. обезвоживание, выражающееся в критическом уменьшении объема жидкости в тканях. Подобное состояние может стать угрозой здоровью и даже жизни пациента. Дегидратация у взрослых и детей, которая развилась во время кишечного гриппа, должна своевременно корректироваться. Чаще всего это происходит путем пероральной регидратации – пациенту предлагают восполнить дефицит жидкости путем приема специальных растворов. Если человек находится в тяжелом состоянии, то может потребоваться вливание жидкости с применением капельниц в условиях стационара.
Ротавирусный гастроэнтерит отрицательно влияет не только на функционирование ЖКТ, но и на все системы и внутренние органы, включая сердечно-сосудистую систему. В разгар заболевания врачи часто отмечают изменение функционального состояния органов кровообращения, что особенно опасно для лиц, страдающих болезнями сердца и сосудов.
Безусловно, чаще всего кишечный грипп приводит к функциональным и морфологическим нарушениям со стороны ЖКТ, что вызывает обострения таких заболеваний, как хронический гастрит, энтероколит, панкреатит. Также может дать о себе знать дисбактериоз кишечника, что потребует коррекции после завершения курса лечения кишечного гриппа.
Циркуляторные расстройства ( заболевания, которые входят в группу функциональных и проявляются сердечно-сосудистыми, респираторными и вегетативными расстройствами ) и нарушения гомеостаза (способности системы сохранять свое внутреннее состояние) чаще всего встречаются в группе пациентов повышенного риска, куда входят новорожденные дети и дошкольники, лица пожилого возраста, а также взрослые, которые страдают тяжелыми сопутствующими заболеваниями. При отсутствии правильного и своевременного лечения ВГ среди этих пациентов могут наблюдаться летальные исходы.
Профилактика кишечного гриппа
Вирусы, обладающие тропностью к слизистым оболочкам кишечника, часто отличаются повышенной устойчивостью к дезинфектантам, в том числе с содержанием хлора. По этой причине они практически не погибают при хлорировании воды в водопроводных сооружениях. Этим объясняются вспышки кишечного гриппа среди детей и взрослых во время отдыха на курортах, когда бассейны возле отелей переполнены отдыхающими.
В водопроводной воде вирусы могут сохранять свою жизнеспособность до трех месяцев, а на различных объектах внешней среды – до месяца. Все это свидетельствует о том, что профилактика заражения кишечным гриппом требует повышенного внимания и усердия не только со стороны врачей, но и со стороны родителей.
Как избежать болезни
Чтобы избежать заражения ВГ, Всемирная Организация Здравоохранения рекомендует придерживаться следующих правил.
Как провести диагностику и вылечить кишечный грипп
Диагноз ВГ врач ставит на основании комплекса клинических и эпидемиологических показателей. Также требуется проведение лабораторных исследований, включая вирусологические, бактериологические, серологические и молекулярно-генетические, для чего используются кровь, фекалии или рвотные массы. Исследуется клинический синдром, сочетание клинических признаков, локализация воспалительного процесса и проверяется наличие похожих симптомов в окружении заболевшего. ii
Для лечения при кишечном гриппе применяются энтеросорбенты, ферменты, про- и пребиотики, при необходимости – жаропонижающие препараты. Показаны регидратационные глюкозо-солевые растворы.
Также традиционно для лечения вирусных диарей используются иммуномодулирующие препараты различных групп: рекомбинантные интерфероны, индукторы интерферонов, иммуноглобулиновые препараты, препараты других групп: – аффинно очищенные антитела к человеческому интерферону гамма (В) – умифеновира гидрохлорида моногидрат (D) – метилглукамина акридонацетат (D) – азоксимера бромид (D) – иммуноглобулиновый комплексный препарат для энтерального применения (D) – препараты рекомбинантного интерферона (D). iii
Интерфероны часто входят в клинические рекомендации по лечению ряда вирусных гастроэнтеритов при легкой, среднетяжелой и тяжелой степени заболевания. Интерферон также является главным действующим веществом комплексного противовирусного иммуномодулирующего препарата ВИФЕРОН. Оригинальная формула препарата включает в себя сочетание интерферона альфа-2b и высокоактивных антиоксидантов (витаминов С и Е). Препарат выпускается в форме суппозиториев, мази и геля. Он относится к неспецифическим противовирусным препаратам, способным бороться с различными видами вирусов на любой стадии их развития.
При кишечном гриппе препараты в таблетках могут усиливать рвотные позывы, поэтому в этом случае могут принести пользу свечи. Свечу можно ввести быстро, легко и без какого-либо дискомфорта для ребенка и взрослого. Масло какао, которое входит в состав свечей ВИФЕРОН, при температуре 35-37 градусов из твердого состояния превращается в жидкую субстанцию. Благодаря этому ВИФЕРОН свечи начинают действовать незамедлительно, быстро высвобождая лекарственные ингредиенты.
ВИФЕРОН применяется для лечения энтеровирусной и аденовирусной инфекций по следующей схеме: 1 свеча 2 раза в день в течение 5 дней, дозировка подбирается в зависимости от возраста пациента (150 000 МЕ и 500 000 МЕ) согласно инструкции.

У группы детей, получавших терапию интерфероном, длительность диареи составила 1-2 суток, в то время как в группе сравнения более чем у половины пациентов частый жидкий стул отмечался в течение 3-4 суток. В основной группе исследуемых на 4-е сутки у всех пациентов отмечали купирование симптоматики, в то время как в группе сравнения рвота сохранялась у 22,5%, повышение температуры тела – у 30%. Изменения электрокардиографических, лабораторных и ультразвуковых показателей сохранялись дольше, от 2 до 30 дней. На фоне лечения интерфероном отмечена тенденция к сокращению длительности этих изменений. Из этого можно сделать вывод, что интерферон способствует купированию симптомов норовирусной инфекции. iv
Справочно-информационный материал
Автор статьи
Врач-терапевт, кардиолог, к.м.н.