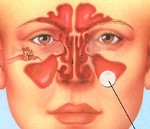
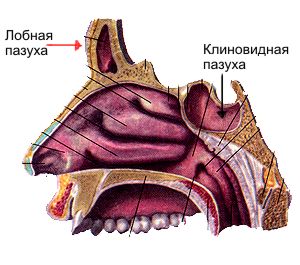
киста клиновидной пазухи что это
Киста в пазухе носа: как обнаружить и что делать?
Если затруднённое дыхание преследует круглый год, это повод задуматься, нет ли более серьёзных заболеваний носоглотки. Киста в пазухе носа — одна из частых причин подобного недомогания.
Нам не привыкать к простуде в холодное время. Но если недомогание, затруднённое дыхание и отёчность преследует круглый год, это повод задуматься, нет ли более серьёзных заболеваний носоглотки. Киста в пазухе носа — одна из частых причин подобного недомогания.
Что из себя представляет киста в пазухе носа?
Носоглотка покрыта изнутри слизистой оболочкой, которая защищает органы дыхания от пересыхания, пыли и переохлаждения. В ней находятся железы, продуцирующие слизь. Если она не может попасть в пазухи носа и скапливается внутри железы, образуется киста — пузырёк, наполненной жидкостью.
Сама киста, расположенная в пазухе носа, не представляет опасности. Она не может перейти в злокачественное образование и стать причиной для серьёзных заболеваний. Но со временем киста может перекрыть дыхание. А при очень большом размере — деформировать череп или способствовать постоянным бронхитам и пневмониям.
Чаще всего кисту можно обнаружить в лобных пазухах (область над переносицей и бровями). Реже — под крыльями носа, над верхней челюстью или под переносицей. Одновременно может образоваться несколько кист. Над верхней челюстью они образуются из-за проблем с зубами и дёснами. Из-за того, что пазухи носа и ротовая полость находятся рядом, инфекции и воспаления легко переходят между ними.
Такие новообразования всегда остаются доброкачественными, но не могут исчезнуть без серьёзного вмешательства.
Симптомы и признаки
Коварство кисты пазухи носа в том, что начало болезни похоже на обычное ОРЗ. Поэтому есть все шансы не успеть вовремя начать лечение. А это может быть чревато серьёзными последствиями: искривятся носовые хрящи и начнутся тяжёлые гнойные воспаления, особенно в случае разрыва кисты.
Тревогу должны вызвать следующие симптомы:
Если болезнь запустить, часто начинает портиться зрение, появляется боль в глазах. А если при развитии кисты в заполняющую её жидкость попала инфекция (например, из больного зуба), то симптомы схожи с гайморитом: повышается температура, появляются гнойные выделения и отёки.
Каковы причины болезни?
К сожалению, решающий фактор в развитии кисты — наследственность. Если у ваших родителей или старших родственников была такая проблема, нужно быть внимательнее.
Кроме того, нужно быть осторожнее, если:
Даже при хорошей наследственности совпадение остальных факторов существенно повышает риск образования кисты. Поэтому, при серьёзном недомогании, обязательно пройдите проверку и не ставьте диагнозы самостоятельно!
К кому обращаться, если есть подозрение на кисту?
Если вы подозреваете, что у вас киста в пазухе носа, незамедлительно обратитесь к отоларингологу или терапевту. После визуального осмотра вам предстоит пройти более точное обследование: рентген, МРТ, КТ или эндоскопию. Последняя, кроме внешнего осмотра, позволит сразу же взять ткани кисты на анализ.
Кроме того, иногда требуется консультация стоматолога. Если причиной болезни стал запущенный кариес и пародонтит, без лечения зубов остаётся риск образования новой кисты.
Лечение и профилактика
Если вы в группе риска, можно отсрочить наступление болезни совсем простыми способами:
Решение о способе лечения должен принимать специалист. Обычно назначают препараты, которые помогает снять воспаления, отёки и победить инфекцию. Можно даже удалить кисту, если её наличие приносит боль и дискомфорт.
Ни в коем случае нельзя заниматься самолечением — оно может привести к увеличению кисты в размерах. И уж тем более не стоит обращаться к народной медицине.
После успешного лечения придётся пару раз в год посещать врача-отоларинголога — заболевание может дать рецидив. Впрочем, при правильном образе жизни и своевременном лечении ОРЗ и кариеса шанс повторного образования кисты очень мал.
Киста клиновидной пазухи что это
Изолированное поражение клиновидной пазухи встречается достаточно редко — в 1—3% случаев от общего числа пациентов с заболеваниями околоносовых пазух [1]. Особенности топографической анатомии клиновидной пазухи создают большие трудности для диагностики, поскольку симптомы ее изолированного поражения зачастую неопределенны и неспецифичны [2, 3]. Самым частым проявлением изолированного поражения клиновидной пазухи является головная боль, которая отмечается у 70—90% больных [4]. В связи с этим больные с поражением клиновидной пазухи обычно обращаются к неврологам, терапевтам, окулистам и врачам других специальностей и нередко при ошибочном диагнозе длительно и безуспешно проходят лечение по поводу различных соматических заболеваний.
Цель исследования — изучить клинические симптомы изолированного поражения клиновидной пазухи.
Материал и методы
Проведен анализ 51 истории болезни пациентов, подвергнутых трансназальному вскрытию клиновидной пазухи за период с января 2014 г. по декабрь 2016 г. Возраст больных находился в пределах от 21 до 68 лет. Исследование проводилось на базе ЛОР-отделений ГБУ РО «Ростовская областная клиническая больница» и МБУЗ «Городская больница № 1 им. Н.А. Семашко» Ростова-на-Дону. Среди изучаемых данных были клинические проявления заболевания, характер и локализация головной боли, результаты лучевых методов исследования, операционные находки, скорость регресса клинических проявлений после хирургического вмешательства, результаты гистопатологического исследования операционного материала.
Результаты и обсуждение
В 32 случаях поражение клиновидной пазухи было заподозрено при обследовании больных, которые первично обратились к неврологу по поводу хронической головной боли и/или глазодвигательных нарушений. Этим пациентам проводилась магнитно-резонансная томография (МРТ), на основании которой была диагностирована патология клиновидной пазухи, подтвержденная данными спиральной компьютерной томографии (СКТ). Продолжительность заболевания пациентов на момент обращения к оториноларингологу составляла от 3 мес до 4 лет.
В этот же период (2014—2016 гг.) были проконсультированы 12 больных с подозрением на поражение клиновидной пазухи по данным МРТ, у которых СКТ патологии не выявила.
При эндоскопическом исследовании у 70% больных с изолированным поражением клиновидной пазухи патологических изменений в полости носа и носоглотке обнаружено не было, у 13 человек отмечено наличие полипов или отека слизистой оболочки в сфеноэтмоидальном пространстве на стороне поражения, у 17 — искривление перегородки носа, не позволяющее исследовать область соустья пораженной клиновидной пазухи, у 9 — гнойный экссудат, стекающий из соустья, которое было сужено за счет отека слизистой оболочки.
Всем больным было произведено трансназальное вскрытие пораженной клиновидной пазухи через общий носовой ход путем расширения естественного соустья под контролем жесткого эндоскопа. При этом в 17 случаях потребовалась ограниченная резекция перегородки носа для обеспечения хирургического доступа, у остальных больных соустье было идентифицировано после регрессации средней и верхней носовых раковин, тщательной анемизации, удаления полипозно-измененной слизистой оболочки.
На основании клинического обследования и результатов хирургического вмешательства было установлено наличие следующих видов изолированного поражения клиновидной пазухи: острый сфеноидит — у 3 больных (рис. 1, а, б); хронический сфеноидит — у 19 (см. рис. 1, в, г); грибковое тело — у 12 (рис. 2); киста клиновидной пазухи — у 10; мукоцеле — у 6 (рис. 3); остеомиелит клиновидной кости — у 1 (рис. 4).




Частота клинических симптомов у больных изучаемой выборки приведена в таблице.

Головная боль была ведущей жалобой у 50 больных исследуемой группы, у 28 (56%) пациентов — единственным симптомом заболевания. Локализация головной боли была следующей: гемикрания (n=11), диффузная головная боль (n=10), позади глаза на стороне поражения (n=8), в затылочной (n=8) и фронто-орбитальной (n=4) областях, в шейном отделе позвоночника (n=5), битемпоральная боль отмечена в 4 случаях.
Таким образом, по результатам исследования головная боль является самым частым клиническим проявлением поражения клиновидной пазухи, что совпадает с данными других публикаций. Так, Z. Wang и соавт. [5] на основании ретроспективного анализа 122 случаев изолированного поражения клиновидной пазухи отметили наличие головной боли у 62% больных. По данным других ретроспективных исследований, головная боль встречалась еще чаще: S. Kim и соавт. [4] регистировали ее у 65,5% оперированных больных, J. Socher и соавт. [6] — у 71,5%, D. Gilony и соавт. [7] — у 85%, F. Celenk и соавт. [8] — у 100%. Эта боль усиливается при резких движениях головы и не купируется анальгетиками [9—11].
Головная боль при изолированных поражениях клиновидной пазухи, как правило, возникает при отсутствии оттока содержимого из нее, характеризуется широкой иррадиацией в зависимости от типа пневматизации и анатомического строения пазухи [12, 13]. Для болевого синдрома при хроническом сфеноидите характерен симптом «постоянной болевой точки», локализация которой строго индивидуальна для каждого больного.
Разнообразие локализации головной боли при заболеваниях клиновидной пазухи объясняется особенностями иннервации — слизистая оболочка пазухи иннервируется тройничным нервом и афферентными волокнами крылонебного узла [8].
Головная боль при поражениях клиновидной пазухи реализуется при участии как минимум трех компонентов. Соматический компонент (в результате механического воздействия патологического содержимого на чувствительные нервные окончания) возникает в большинстве случаев заболеваний пазухи. При наличии деструкции костных стенок пазухи, например при мукоцеле, головная боль усиливается за счет присоединения растяжения твердой мозговой оболочки, покрывающей клиновидную площадку и дно передней черепной ямки. Наконец, важную роль в возникновении болевых ощущений играют провоспалительные цитокины, которые модулируют болевой порог и тригеминальную чувствительность [14—16].
Следует отметить, что головная боль у всех пациентов регрессировала через сутки после вскрытия клиновидной пазухи.
На втором месте по частоте клинических проявлений у обследованных больных оказалось затруднение носового дыхания, что совпадает с данными других исследователей [4, 6, 7].
Постназальный затек беспокоил 11 больных, причем у 2 из них при вскрытии пазухи было обнаружено грибковое тело. По данным литературы, постназальный затек при изолированном микозе клиновидной пазухи встречается в 40—62% случаев [17—19]. Заболевание, как правило, характеризуется длительным, малосимптомным течением. Первыми клиническими проявлениями у этой группы больных могут быть глазодвигательные нарушения [20], что наблюдалось у 3 человек. У этих больных присутствовали симптомы поражения глазодвигательного, блокового и отводящего нервов на стороне поражения: птоз, мидриаз, нарушение подвижности глазного яблока, диплопия, экзофтальм за счет снижения тонуса мышц орбиты. Во время операции у 2 больных был обнаружен гнойный экссудат в сочетании с грибковым телом, у 1 — только грибковое тело. При гистологическом исследовании содержимого пазух у всех больных была выявлена аспергиллома. Глазодвигательные нарушения регрессировали в течение 8—10 дней после вскрытия пазухи.
Относительно редко встречались такие формы поражения клиновидной пазухи, как мукоцеле и киста, дифференциальная диагностика которых основана на данных СКТ и операционных находках [21]. Единственным клиническим проявлением этих заболеваний была головная боль.
Осложнения изолированного поражения клиновидной пазухи были представлены глазодвигательными нарушениями и вторичным гнойным менингитом.
В неврологическое отделение с диагнозом «острое нарушение мозгового кровообращения» были госпитализированы 4 пациента, но после проведения СКТ и люмбальной пункции они были переведены в ЛОР-клинику в связи с наличием изолированного поражения клиновидной пазухи и вторичного гнойного менингита. Уточнение жалоб и анамнеза у них было затруднено из-за тяжести состояния. Диагноз «хронический гнойный сфеноидит» был установлен на основании данных СКТ и операционных находок. В течение 6 ч от момента появления общемозговых симптомов были прооперированы 2 пациента, после проведенного курса лечения они были выписаны в удовлетворительном состоянии через 2 нед после операции. Остальные 2 пациента с изолированным сфеноидитом, осложненным вторичным гнойным менингитом, поступили в ЛОР-клинику в тяжелом состоянии через 2 сут после появления признаков менингита. Оба были прооперированы в кратчайшие сроки, в дальнейшем находились в реанимационном отделении, однако в одном случае на момент выписки сохранялись симптомы психоневрологического дефицита, а в другом случае наступил летальный исход.
Наши наблюдения подтверждают, что МРТ применительно к сфеноидиту выполняет роль скринингового исследования. При наличии изменений на МРТ обязательно следует выполнять СКТ [22], поскольку чувствительность данных методов в диагностике воспалительных поражений составляет 61% и 95% соответственно [23, 24]. При подозрении на опухоль клиновидной пазухи методом выбора является МРТ, так как чувствительность СКТ и МРТ в этом случае составляет 72% и 100% соответственно [23, 24].
Среди хирургических доступов к клиновидной пазухе в настоящее время предпочтение отдается трансназальному вскрытию под контролем жесткого эндоскопа, реже используются трансэтмоидальный, транссептальный и трансптеригоидальный доступы [25].
Тщательное предоперационное обследование больного и правильная оценка анатомических особенностей строения пазухи позволяет свести послеоперационные осложнения к минимуму.
Выводы
1. Головная боль является самым частым, а в 56% случаев — единственным клиническим проявлением изолированного поражения клиновидной пазухи.
2. Отсутствие патологических изменений при эндоскопическом исследовании полости носа не позволяет исключить наличие изолированного поражения клиновидной пазухи.
3. Все больные, длительно страдающие подострой и хронической головной болью, должны быть обследованы с применением современных методов визуализации околоносовых пазух.
4. Наиболее информативным методом диагностики изолированного сфеноидита является СКТ.
5. Трансназальное вскрытие клиновидной пазухи через общий носовой ход путем расширения естественного соустья под контролем жесткого эндоскопа является методом выбора хирургического вмешательства при изолированных сфеноидитах.
Конфликт интересов: авторы заявляют об отсутствии потенциального конфликта интересов, требующих раскрытия в данной статье.
Концепция и дизайн исследования: В.К.
Сбор и обработка материала: В.К., Н.Б., В.Б.
Кисты околоносовых пазух
Кисты околоносовых пазух – доброкачественные образования, расположенные в полостях верхнечелюстных, лобных, решетчатых или клиновидных пазух и представляющие собой тонкостенный мешок, заполненный жидкостью. Ведущие клинические проявления включают в себя головную боль, чувство тяжести в участке поражения, слизистые или гнойные носовые выделения. В запущенных случаях возникает деформация носовой полости. Диагностика базируется на результатах физикального обследования, риноскопии, мезофарингоскопии, диагностической пункции, рентгенографии, КТ и МРТ. Основное лечение – хирургическое.
Общие сведения
Кисты околоносовых пазух – самое распространенное негнойное заболевание этих анатомических областей. Согласно статистическим данным, они наблюдаются примерно у 10% населения, из них у 5-8% протекают бессимптомно на протяжении всей жизни. Чаще всего как сами образования, так и их клинические проявления возникают у людей в возрасте от 12 до 21 года, реже – у представителей средней возрастной группы. Коэффициент заболеваемости у мужчин и женщин составляет 2:1. В 80% случаев кисты выявляются в верхнечелюстной пазухе, значительно реже – в лобных и клиновидных синусах.
Причины кист околоносовых пазух
Кисты придаточных синусов чаще всего являются результатом воспалительных изменений слизистых оболочек. Зачастую их формирование обусловлено хроническими заболеваниями, при которых не происходит регенерации нормальных тканей, не восстанавливается проходимость выводящих протоков слизистых желез. Это гаймориты, фронтиты, этмоидиты и сфеноидиты бактериального или аллергического происхождения. В роли способствующих факторов выступают аномалии носовой полости (искривление носовой перегородки, гипоплазии носовых раковин), хронические риниты. Одонтогенные кисты развиваются на фоне стоматологических патологий – пороков развития молочных зубов или запущенного кариозного процесса.
Патогенез
Ретенционные кисты образуются из желез, находящихся в слизистой оболочке синуса, при нарушении оттока их секрета. Это происходит на фоне воспалительных реакций в результате закупорки некротизированными массами просвета выводящего протока, растяжения его проксимальной части и тканей самой железы. Иногда формированию кист предшествует сдавливание вышеупомянутых структур соединительной тканью. Радикулярные одонтогенные кисты гайморовых пазух являются результатом некротических изменений и эпителиальных гранулем апикальной части зуба, пораженного кариесом, в сочетании с атрофией костной ткани верхней челюсти. Фолликулярные зубные кисты возникают из ретинированного зубного зачатка и при воспалительных поражениях молочных зубов. Врожденные кисты появляются на фоне аномалий развития потоков слизистых желез, непосредственно железистой ткани или прилегающих структур.
Классификация
Все кисты придаточных носовых пазух классифицируются по происхождению и вторичным патологическим изменениям в синусе. Такое разделение обусловлено особенностями лечебного подхода к каждой из выделенных форм, необходимостью решения вопроса о проведении хирургического вмешательства и объеме операции. На основании морфологических характеристик и механизма возникновения принято различать следующие формы кист:
Симптомы кист околоносовых пазух
Длительное время образования могут никак не проявляться. Первыми симптомами обычно становятся дискомфорт, тупые непостоянные головные боли с эпицентром в лобной области или зоне проекции верхнечелюстного синуса. При локализации кист в клиновидной пазухе болевой синдром приобретает опоясывающий характер. Возникают рецидивирующие синуситы, продолжительные слизистые выделения из носа, количество которых может меняться при изменении угла наклона головы. Часто отмечается постоянное или перемежающееся чувство заложенности носа. На фоне ОРВИ, бактериальных заболеваний носа и носоглотки имеющиеся проявления усиливаются. Обострения симптоматики также провоцируются резкими колебаниями атмосферного давления – подъемом на большую высоту или погружением под воду.
Кисты больших размеров способны приводить к истончению и деструкции стенок придаточных пазух. Клинически это сопровождается усилением болевых ощущений в области пораженного синуса, симптомами раздражения тройничного нерва, обильным слезотечением, реже – видимой деформацией верхней челюсти или лобной кости. Массивные одонтогенные кисты проявляются ощущением тяжести и напряженности, «хрустом пергамента», общей припухлостью при пальпации щеки со стороны поражения, «герберовским валиком» – выпячиванием дна носовой полости. В запущенных ситуациях визуально определяется выпирание передней стенки гайморовой пазухи.
Осложнения
Осложнения заболевания связаны с ухудшением дренажа пазухи и разрушением ее костных стенок. Нарушение оттока приводит к хроническим синуситам, нагноению содержимого кист. В дальнейшем полость синуса растягивается вследствие заполнения слизистым, гнойным, серозным содержимым или воздухом – формируется мукоцеле, пиоцеле, гидроцеле или пневмоцеле. Разросшиеся кистозные структуры становятся причиной асимметрии лица, опускания твердого неба и образования свищей. Постоянные слизистые выделения способствуют формированию хронических ринитов, назофарингитов, ларингитов и воспалительных поражений других нижерасположенных анатомических структур дыхательной системы.
Диагностика
Постановка диагноза кисты параназальных синусов основывается на комплексном анализе жалоб больного, результатов физикального обследования и вспомогательных исследований. Довольно часто подобные образования становятся случайной находкой во время профилактических осмотров, в ходе диагностики других патологий или при подготовке к постановке зубных протезов. Информативны следующие диагностические методы:
Лечение кист околоносовых пазух
Лечение заболевание исключительно хирургическое, проводится только при наличии клинической симптоматики, высоком риске развития осложнений, прогностически неблагоприятных результатах рентгенографии или компьютерной томографии. В современной отоларингологической практике используется два основных метода удаления кист придаточных синусов:
При необходимости оперативное лечение дополняется симптоматической фармакотерапией. В зависимости от клинических проявлений заболевания и жалоб пациента могут использоваться обезболивающие и антигистаминные препараты, сосудосуживающие носовые капли и др. При подозрении на присоединение бактериальной флоры показана антибиотикотерапия, подобранная в соответствии с результатами микробиологического исследования гнойных выделений.
Прогноз и профилактика
Прогноз для жизни и здоровья при кистах околоносовых пазух благоприятный. При современной диагностике и правильном лечении наступает полное выздоровление. Рецидивы нехарактерны. В тяжелых запущенных случаях возможно развитие склонности к рецидивирующим и хроническим синуситам. Специфической профилактики в отношении патологии не разработано. Общие превентивные меры включают раннюю диагностику и лечение воспалительных или аллергических болезней носовой полости и придаточных пазух, соответствующую терапию стоматологических заболеваний, коррекцию аномалий развития носоглотки и верхней челюсти.
Доктор Кочетков П.А.
Хирургическое лечение заболеваний лор органов
Сфеноидит
В данной статье, уважаемые посетители сайта, я расскажу Вам об одном из воспалительных заболеваний ЛОР-органов – сфеноидите.
Что такое сфеноидит?
Сфеноидит – это воспаление слизистой оболочки клиновидной пазухи. По сути сфеноидит относится к синуситам, под которыми понимают воспалительный процесс в околоносовых пазухах. Как известно, у человека несколько пазух. Клиновидная (ее иногда называют основной) располагается глубоко в полости носа и граничит с такими важными образованиями, как сонные артерии, основание черепа, гипофиз, глазные нервы. Можно легко догадаться, что такое «соседство» может приводить к серьезным осложнениям определенных форм сфеноидита. К счастью, чаще у человека поражаются верхнечелюстные пазухи и решетчатый лабиринт (гайморит, этмоидит). Сфеноидит встречается гораздо реже. С другой стороны, при небольшой распространенности большая часть сфеноидитов являются хроническими, плохо поддаются лечению медикаментами и требуют хирургического лечения. У человека две клиновидных пазухи разделенных перегородкой, соответственно заболевание может быть одно или двусторонним.
Причины сфеноидита
Сфеноидит развивается вследствие поражения слизистой оболочки бактериями, вирусами или грибковой инфекцией. По сути, любое ОРЗ или грипп вызывают воспаление во всех околоносовых пазухах, не исключая клиновидную. Однако такие состояния обычно проходят быстро. Для развития бактериального сфеноидита нужны определенные условия или предрасполагающие факторы.
Основными из них являются:
— Узость или полное отсутствие выводного отверстия клиновидной пазухи (соустья)
— Наличие кисты или полипа в клиновидной пазухе, блокирующей соустье
— Выраженные искривления носовой перегородки в заднее-верхнем ее отделе, что также способствует недостаточной проходимости соустья пазухи.
— Попадание в пазуху инородных тел при резком вдохе, что встречается при наличии у пазухи очень большого соустья.
— Дополнительные бухты или перегородки в клиновидной пазухе
— Небольшой и узкий размер клиновидной пазухи.
— Опухоли клиновидной пазухи
Чаще на практике специалисты сталкиваются с сочетанием одной или более описанных причин возникновения сфеноидита. Их устранение в подавляющем количестве случаев сфеноидита приводит к выздоровлению.
Как проявляется сфеноидит
В большинстве случаев, сфеноидит проявляется определенными симптомами, но возможно и длительное течение болезни без жалоб пациента.
Основные жалобы следующие:
— Головная боль, но чаще у пациента болит не вся голова, а затылок. Боль, как правило, не сильная, а ноющая и постоянная. Боль практически не проходит при приеме обезболивающих препаратов.
— Гнойные или слизистые выделения по задней стенке глотки. Пациент постоянно ощущает дискомфорт в глубине носа или носоглотке.
— Нарушения зрения в виде небольшого двоения в глазах или снижения зрения.
Боль в затылке является симптомом весьма ограниченного числа заболеваний, поэтому квалифицированный отоларинголог точно ставит диагноз сфеноидита. Часто такие пациенты направляются к ЛОР-врачу другими специалистами – офтальмологами, невропатологами и др. Лично мне доводилось оперировать нескольких пациентов, которые страдали головной болью и безуспешно лечили ее у невропатологов более 10 лет, а на самом деле страдали сфеноидитом. В этой связи я хотел бы подчеркнуть, что при обычном осмотре, особенно если у пациента болит «вся голова» а не затылок, диагноз сфеноидита поставить не просто. Проведение рентгена пазух для диагностики сфеноидита является малоинформативным методом. Огромное значение имеет компьютерная томография околоносовых пазух. Данное исследование со 100% точностью позволяет оценить состояние всех пазух носа и подтвердить или отвергнуть диагноз сфеноидита. Поэтому, это исследование должно проводиться всем пациентам со стойкой головной болью. Магнитно-резонансная томография (МРТ) также дает представление о состоянии пазух носа, но менее информативна по сравнению с компьютерной томографией.
Лечение сфеноидита
В случае острого сфеноидита, который встречается реже, для лечения используются антибиотики, сосудосуживающие спреи для носа и другие методы. Если лечение назначено вовремя – пациент выздоравливает. Но как было уже отмечено, клиновидная пазуха поражается редко, а если это произошло – значит есть причина, способствующая этому и стимулирующая развитие хронического процесса.
При хроническом процессе или повторяющихся острых сфеноидитах требуется хирургическое лечение, эндоскопическая операция, направленная на устранение основных причин возникновения воспаления в клиновидной пазухе. Возможно, прочитав о расположении клиновидной пазухи и граничащих с ней образований вы можете представить себе, что такие операции травматичны, очень сложны и имеют массу осложнений. На самом деле это не так.
Современные технические возможности позволяют провести операцию при помощи эндоскопов и микроинструментов. Эндоскопическая хирургия является самым оптимальным методом хирургического лечения сфеноидита и это доказано на практике. Лично у меня подобная эндоскопическая операция занимает не более 15 минут. Выполняется она в большинстве случаев под местной анестезией, но возможна и под наркозом. Эндоскопия позволяет хирургу практически беспрепятственно подойти к соустью клиновидной пазухи, при необходимости расширить его и произвести необходимые манипуляции в самой пазухе. Часто сфеноидит сочетается с искривлением носовой перегородки. В этом случае коррекция искривления проводится одномоментно. После операции пациента наблюдают в стационаре 1-2 дня, проводят туалет полости носа и другие необходимые процедуры.
Прогноз
При своевременно выполненном медикаментозном или хирургическом лечении, пациент, страдавший сфеноидитом, выздоравливает. Рецидивы бывают редко.
Надеюсь, что данная моя публикация поможет как пациентам, так и специалистам в диагностике и правильном лечении острого или хронического сфеноидита. Если вы страдаете подобным заболеванием то можете обратиться к автору. См. раздел КОНТАКТЫ
ЛОР-хирург, кандидат медицинских наук,
Заведующий хирургическим ЛОР-отделением клиники болезней уха, горла и носа
Первый МГМУ им И.М. Сеченова
Петр Александрович Кочетков
| Использование материалов сайта доктора Кочеткова П.А. на других интернет-ресурсах допускается при наличии активной гиперссылки на сайт http://www.lor.ru/ Любое другое использование материалов без письменного согласия автора запрещено! |
Сюжет канала НТВ о нашей клинике болезней уха, горла и носа Сеченовского университета и новых хирургических технологиях