клетки с атипией неясного значения asc us что это
Атипичные клетки – это рак или нет?
Атипичные клетки – это такие клетки, которые под воздействием различных неблагоприятных факторов из обычной нормальной клетки человеческого организма преобразовались в нехарактерную структуру, изменили свой размер и форму. Организм в свою очередь теряет контроль над такими клетками, поэтому существует риск перерождения атипических клеток, что может привести к образованию рака.
Что может повлиять на образование атипичных клеток:
Это некоторые факторы, которые могут привести к образованию атипичных клеток. К сожалению, точной причины их возникновения сказать никто не может. Даже какой-то незначительный сбой в организме может привести к возникновению не одной и даже не двух таких клеток, а тысяч.
Как происходит перерождение атипичных клеток в рак
Давно известно, что образование клеток с измененной ДНК появляются постоянно. Но появление атипичных клеток не всегда приводят к раку. В нашем организме есть защитный механизм, процесс старение и уничтожение клеток, так называемый апоптоз. Он отвечает за то, чтобы аномальные клетки исчезали из организма. Но любая система может дать сбой, и в результате атипичные клетки затаятся в организме. При таком раскладе есть вероятность их перерождения в раковые клетки.
Что делать, если обнаружили атипичные клетки во время биопсии? Рак это или нет?
В такой ситуации лучше перестраховаться, чем что-то пропустить. Ведь ранняя диагностика рака может спасти вам жизнь.
Иногда врач назначает какое-то конкретное лечение, чтобы постараться остановить образование атипичных клеток. Либо может понадобиться еще один образец ткани – дополнительная биопсия, чтобы быть уверенным в отсутствии рака или какого-то другого заболевания.
Дисплазия шейки матки
— Расскажите, пожалуйста, о заболеваниях шейки матки и о частом диагнозе дисплазия шейки матки, который так пугает женщин
Соотношение классификаций предраковых поражений шейки матки
| Система Папаниколау | Описательная система ВОЗ | CIN | ТБС (Терминологическая система Бетесда) |
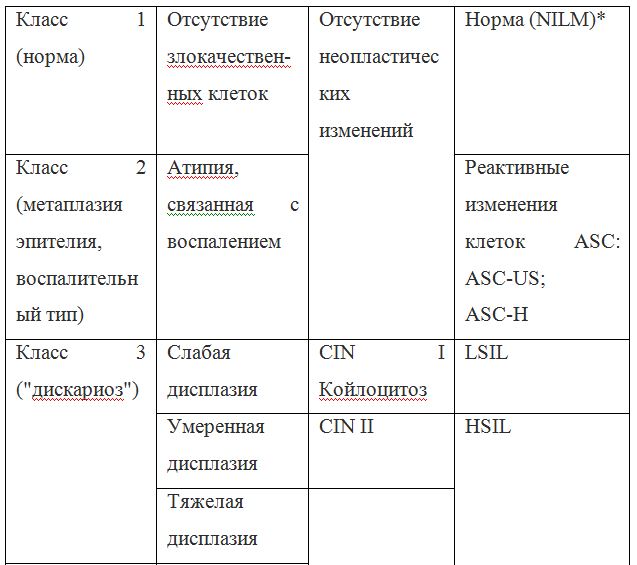
| Класс 1 (норма) | Отсутствие злокачественных клеток | Отсутствие неопластических изменений | Норма |
| Класс 2 (метаплазия эпителия, воспалительный тип) | Атипия, связанная с воспалением | Реактивные изменения клеток ASC: ASC — US; ASC – Н | |
| Класс 3 («дискариоз») | Слабая дисплазия | CIN I Койлоцитоз | LSIL |
| Умеренная дисплазия | CIN II | HSIL | |
| Тяжелая дисплазия | CIN III | ||
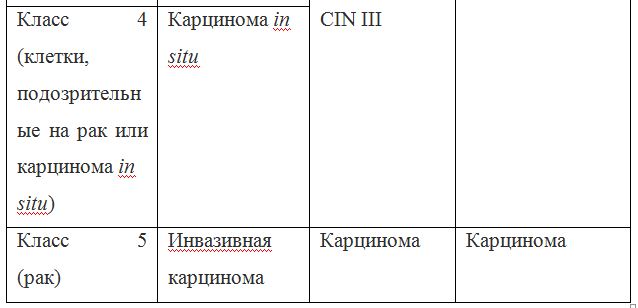
| Класс 4 (клетки, подозрительные на рак или карцинома in situ) | Карцинома in situ | ||
| Класс 5 (рак) | Инвазивная карцинома | Карцинома | Карцинома |
— Как же определить эти клетки у себя и предотвратить или «поймать» раннюю стадию злокачественного процесса?
-Чем отличается анализ на цитологию от биопсии?
Показаниями к выполнению биопсии являются
— Если у вас обнаружены отклонения в анализе?
ASC-US ( сомнительный результат)
Женщинам от 25 и старше
ASC-US — самый частый аномальный результат цитологического исследования, при этом сопряженный с самым низким риском CIN3+, отчасти еще и из-за того, что примерно в трети случаев ASC-US не ассоциирован с ВПЧ-инфекцией. Риск CIN3+ у женщин с ASC-US не превышает 2%, в связи, с чем возможно наблюдение с повтором цитологического исследования через год, или ВПЧ-тестирование, что предпочтительнее.
При отсутствии ВПЧ — ко-тестирование через 3 года.
При обнаружении ВПЧ — кольпоскопия: при выявлении аномальных картин — биопсия, при их отсутствии — ко-тестирование через год.
При ASCUS с положительным ВПЧ-тестом может быть целесообразна сортировка женщин с помощью иммуноцитохимических тестов с окрашиванием на Р16 и РrоЕхС.
При этом у женщин с положительным анализом на ВПЧ 16 и/или 18 типов общий риск развития CIN III или микроинвазии в течение последующих 3 лет составляет около 21%, а при других типах — не более 5%
При ASCUS — повторная цитология ежегодно, немедленная кольпоскопия не показана. При повторном ASCUS или положительном ВПЧ-тесте — кольпоскопия, в соответствии с результатми кольпоскопии — биопсия.
Женщины, наблюдающиеся после хирургического лечения CIN
ASCUS у женщин, наблюдающихся после лечения CIN, — кольпоскопия.
Кольпоскопию можно отложить на послеродовый период (через 6 недель после родов).
женщинам с LSIL (плоскоклеточное интраэпителиальное поражение низкой степени)
LSIL значительно чаще ассоциированы с ВПЧ-инфекцией, чем ASC-US (ВПЧ имеется у 77% женщин с LSIL)
Женщинам с LSIL и положительным ВПЧ — кольпоскопия при:
— Отрицательном ВПЧ — повторное ко-тестирование через 1 год,
— Положительном ВПЧ или патологии в мазках — кольпоскопия, биопсия по показаниям,
— Отрицательных результатах обоих тестов — повторный скрининг через 3 года.
При LSIL — кольпоскопия. При отсутствии подозрения на тяжелые повреждения — повторное обследование после родов.
Женщины в постменопаузе
Показано ВПЧ-тестирование и кольпоскопия при любых результатах теста.
Риск CIN 3+ при ASC-H выше, чем при ASC-US или LSIL, но ниже, чем при HSIL. Этот риск увеличивается с возрастом. Всем больным показана кольпоскопия вне зависимости от ВПЧ-статуса, в том числе у женщин моложе 25 лет.
Женщинам HSIL ( плоскоклеточное порожение высокой степени )
При HSIL показана срочная кольпоскопия. При этом сортировка на основании результатов повторных мазков или ВПЧ-статуса недопустима. А при полной видимости ЗТ сразу же проводят эксцизию обнаруженных очагов CIN не только с диагностической, но и с лечебной целью — подход «see and treat» («смотри и лечи»). При неполной видимости ЗТ показана LLETZ с диагностической целью. Деструкции очагов поражения недопустимы!
При обнаружении AGC или AIS показана кольпоскопия с выскабливанием цервикального канала вне зависимости от результатов ВПЧ-тестирования. Кстати, у женщин старше 35 лет показано взятие аспирата из полости матки для исключения патологии эндометрия.
При всех доброкачественных (фоновых) заболеваниях шейки матки (1-я диспансерная группа) показано динамическое наблюдение 1 раз в год с проведением расширенной кольпоскопии; цитологическим исследованием, контролем ПЦР отделяемого из цервикального канала на ВПЧ ВКР. А дальнейшая тактика после хирургического лечения CIN II-III/CIS (интенсивное наблюдение или, в случае рецидива, повторная эксцизия) определяется с учетом результатов Пап-теста и ВПЧ-теста, типа ЗТ, возраста женщины, ее репродуктивных планов. В случае рецидива CIN II-/CIS выполнение повторных конизаций (2-3) с высокой вероятностью позволяет излечить больную и избежать гистерэктомии.
Данные клинические рекомендации, по данным приказа от 2 ноября 2017 года, определяют основные направления диагностики и ведения пациенток с доброкачественными и предраковыми заболеваниями шейки матки, однако обоснованное отступление от данного протокола с расширением объема обследования не является ошибкой.
Pap-smear – Мазок На Атипичные Клетки Из Цервикального Канала
Мазок на цитологию (син: цитологический мазок, цитологический анализ, мазок из цервикального канала, мазок на онкоцитологию, мазок по Папаниколау, Пап-тест). Этот анализ позволяет выявить атипические (ненормальные) клетки, которые могут указывать на присутствие дисплазии шейки матки.
Дисплазия это изменение структуры тканей шейки матки, которое не проявляется никакими симптомами, может быть незаметно на обычном гинекологическом осмотре, но повышает вероятность развития рака шейки матки в будущем.
За счет регулярного проведения мазка на цитологию (или альтернативных тестов) женщины могут следить за своим уровнем риска наличия дисплазии и могут вовремя (за много лет) пройти лечение для удаления измененных тканей, которое поможет им значительно уменьшить их личный риск развития рака шейки матки.
Регулярное проведение мазка на цитологию (один раз в 3 года) рекомендуется всем женщинам в возрасте от 21 года до 65 лет, которые хотели бы позаботиться о себе и снизить личный риск развития рака шейки матки.
Результаты цитологического анализа согласно международной классификации Bethesda:
Неадекватные (неудовлетворительные) результаты цитологического анализа означают, что оценка структуры клеток шейки матки была затруднительной из-за того, что материал, отправленный в лабораторию, был загрязнен клетками крови (такое возможно при цитологическом мазке) или содержал слишком мало клеток с поверхности шейки матки.
В таком случае сделать адекватное заключение о состоянии тканей шейки матки (и наличия ВПЧ инфекции) невозможно.
Женщинам с неудовлетворительными результатами цитологического анализа и с отрицательными результатами анализа на ВПЧ (или если анализ на ВПЧ не был проведен), рекомендуется повторить цитологический анализ через 2-4 месяца. Этот период необходим для регенерации тканей шейки матки после предыдущего Пап-теста.
Если врач предполагает, что результаты были неудовлетворительными из-за воспаления или атрофии шейки матки, в период перед проведением нового анализа, он может порекомендовать лечение).
Женщинам с неудовлетворительными результатами цитологического анализа и с положительными результатами анализа на ВПЧ рекомендуется, либо повторить цитологический анализ через 2-4 месяца, либо сразу провести кольпоскопию (такое решение особенно целесообразно если женщина старше 30 лет).
Отрицательные результаты цитологического анализа (NILM)
NILM (negative for intraepithelial lesion or malignancy, нет признаков дисплазии или злокачественной опухоли, «отрицательный», нормальный результат цитологического анализа)
Такой результат означает, что в собранных образцах не были выявлены атипические клетки, которые могли бы указывать на наличие дисплазии или более серьезных изменений шейки матки.
Нормальные результаты цитологического анализа также могут включать:
Вместе с отрицательным цитологическим результатом, в заключении могут быть указаны и выводы о присутствии некоторых инфекций:трихомониаза, кандидоза или микрофлоры, характерной длябактериального вагиноза.
Отрицательные результаты цитологического анализа (NILM), но отсутствует или недостаточный эндоцервикальный компонент
Такой результат цитологического анализа означает, что клетки с внешней поверхности шейки матки выглядят нормальными, и что в собранный материал попало недостаточное количество клеток из начального сегмента канала шейки матки, из-за чего лаборанту не удалось адекватно оценить их структуру.
В подобной ситуации женщинам в возрасте от 21 года до 29 лет рекомендуется продолжать скрининг по обычной программе.
Женщинам старше 30 лет, которые еще не сдали анализ на ВПЧ, рекомендуется пройти это обследование:
Отрицательный результат цитологического анализа, но положительный результат анализа на ВПЧ
На данный момент нет доказательств того, что проведение анализа на ВПЧ в качестве основного метода скрининга у женщин моложе 30 лет снижает заболеваемость раком шейки матки. В связи с этим, большинство организаций не рекомендуют проведение анализа на ВПЧ вместо или до цитологического анализа у женщин моложе 30 лет.
Если анализ на ВПЧ был проведен у женщины моложе 30 лет и его результат оказался положительным, однако результаты цитологического анализа отрицательные, женщине рекомендуется продолжить скрининг по ее программе.
Женщинам старше 30 лет с отрицательными результатами цитологического анализа, но с положительными результатами анализа на ВПЧ рекомендуется:
Если были выявлены типы ВПЧ 16 или 18, рекомендуется проведение кольпоскопии;
Если типы ВПЧ 16 и 18 не были обнаружены (или если конкретные типы инфекции не были определены) рекомендуется повторить цитологический анализ и анализ на ВПЧ через 1 год:
ASC–US
ASC–US (atypical squamous cells of undetermined significance, атипические клетки плоского эпителия неопределенного значения)
Такой результат означает, что клетки, выстилающие поверхность шейки матки, не являются полностью нормальными, но не имеют явных признаков дисплазии или опухоли. Изменения такого типа могут быть вызваны ВПЧ инфекцией и могут указывать на наличие дисплазии, однако могут быть связаны и с другими факторами, такими как воспаление, вызванное другой инфекцией (например, хламидиозом) или атрофией шейки матки, которая происходит у женщин после наступления менопаузы.
Обзор ряда исследований показал, что среди женщин с результатом цитологического анализа типа ASC-US, при дальнейшем обследовании (кольпоскопия и биопсия), примерно у 10% была выявлена дисплазия CIN 2, и у 6% была выявлена дисплазия CIN 3. Однако риск выявления рака шейки матки был очень низким и только незначительно выше, чем у женщин с отрицательным результатом цитологического анализа.
Женщинам в возрасте от 21 года до 24 лет, у которых результат Пап-теста показал наличие изменений типа ASC–US, рекомендуется один из следующих вариантов обследований:
(1) Повторить цитологический анализ еще один раз через 1 год:
Провести анализ на ВПЧ инфекцию:
Женщинам старше 24 лет, у которых результат Пап-теста показал наличие изменений типа ASC–US, рекомендуется один из следующих вариантов обследований:
Провести анализ на ВПЧ:
Если нет возможности провести анализ на ВПЧ, врач может порекомендовать повторить цитологический анализ через 1 год:
LSIL
LSIL (low-grade squamous intraepithelial lesions, плоскоклеточные интраэпителиальные поражения низкой степени выраженности)
Такой результат означает, что клетки, выстилающие поверхность шейки матки, имеют умеренные признаки атипического роста. Такие изменения могут быть спровоцированы ВПЧ инфекцией и могут указывать на присутствие дисплазии.
При последующем обследовании женщин, у которых цитологический анализ показывает наличие изменений типа LSIL, у 17% выявляется присутствие дисплазии CIN 2 и у 12% обнаруживается дисплазия CIN 3.
Женщинам в возрасте 21-24 лет, у которых результаты Пап-теста показывают наличие изменение типа LSIL, рекомендуется повторить цитологический анализ еще один раз через 1 год:
Проведение анализа на ВПЧ у женщин в возрасте 21-24 лет, у которыхрезультаты цитологического анализа показывают наличие изменений типа LSIL, не рекомендуется, так как заведомо существует высокая вероятность того, что результат анализа будет положительным. В ходе одного исследования было установлено, что почти у 77% женщин с LSIL анализ на ВПЧ дает положительный результат.
Женщинам старше 25 лет, у которых результаты Пап-теста показывают наличие изменений типа LSIL, рекомендуется один из следующих вариантов обследований:
Если анализ на ВПЧ не был проведен, или если он был проведен и его результат положительный, рекомендуется проведение кольпоскопии:
Если анализ на ВПЧ был проведен и его результат был отрицательным, женщине рекомендуется один из следующих вариантов:
ASC–H
ASC–H (atypical squamous cells, cannot exclude a high-grade squamous intraepithelial lesion, атипические клетки плоского эпителия не позволяющие исключить HSIL)
Такой результат означает, что клетки, выстилающие поверхность шейки матки, выглядят анормальными, и что только на основе собранного материала лаборант не смог исключить присутствие более выраженных изменений.
Почти у 70% женщин, у которых цитологический анализ показывает наличие изменений ASC-H, во время кольпоскопии обнаруживается дисплазия CIN 2 или дисплазия CIN 3. Однако у 2,9% женщин обнаруживается инвазивная плоскоклеточная карцинома и у 1,7% женщин обнаруживается аденокарцинома ин ситу (это формы рака).
Всем женщинам (не зависимо от возраста) у которых результаты цитологического анализа показывают наличие изменений типа ASC-H, рекомендуется проведение кольпоскопии.
HSIL (high-grade squamous intraepithelial lesions, плоскоклеточные интраэпителиальные поражения высокой степени выраженности)
Такой результат цитологического анализа указывает на высокую вероятность наличия изменений (дисплазии), которые, с течением времени, могут дать начало раку шейки матки. У 60-90% женщин, у которых Пап-тест показывает наличие изменений типа HSIL, во время последующих обследований выявляется присутствие дисплазии 2 степени или более выраженных изменений.
Примерно у 2% женщин с HSIL последующие обследованияобнаруживают присутствие рака шейки матки.
У женщин старше 30 лет с HSIL, у которых биопсия не обнаруживает признаков рака, вероятность выявления рака в течение последующих 5 лет составляет, в среднем, 7%.
Женщинам в возрасте 21-24 лет, у которых результаты Пап-теста показывают наличие изменений типа HSIL, рекомендуется проведение кольпоскопии и биопсии:
*У женщин в возрасте 21-24 лет, проведение лечения, то есть эксцизии или абляции тканей шейки матки, без предварительного обследования считается необоснованным.
Женщинам старше 25 лет, у которых результаты Пап-теста показывают наличие изменений типа HSIL, рекомендуется один из следующих вариантов обследования:
Пройти кольпоскопию с биопсией:
AGC и AIS
AGC (atypical glandular cells, атипические железистые клетки)
Такие результаты цитологического анализа означают, что в собранном материале присутствуют клетки, которые могут происходить либо из измененных желез из канала шейки матки, либо из измененных тканей внутренней оболочки матки (эндометрия). Присутствие таких клеток указывает на повышенную вероятность наличия более редких форм рака шейки матки или рака внутренней оболочки матки.
При дальнейшем обследовании женщин с AGC-N (atypical glandular cells-favour neoplasia):
AIS (аденокарцинома ин ситу) или плоскоклеточная карцинома
Такой результат цитологического анализа означает, что в образце присутствуют клетки, характерные для рака шейки матки.
Всем женщинам, у которых результаты Пап-теста показывают наличие изменений типа AGC и/или AIS и у которых не были обнаружены атипические клетки эндометрия, рекомендуется проведение кольпоскопии и сбор материала из цервикального канала (например, через выскабливание шейки матки).
У женщин старше 35 лет (или у женщин моложе 35 лет, но с факторами риска развития рака эндометрия, в том числе с необъяснимыми кровянистыми выделениями из влагалища, нерегулярными менструациями), дополнительно рекомендуется сбор материала из полости матки (например, через выскабливание полости матки).
Женщинам с атипией железистых клеток неясного значения (AGC-NOS) рекомендуется проведение кольпоскопии и биопсии:
Для женщин с результатом AGC-N (атипия железистых клеток, возможно неоплазия) или AIS (аденокарцинома in situ), у которых при кольпоскопии не было обнаружено признаков рака и не было обнаружено дисплазии, рекомендуется проведение диагностической эксцизии.
(2) Всем женщинам с AGC и/или AIS, у которых были обнаружены атипические клетки эндометрия, рекомендуется сбор материала из цервикального канала и полости матки (например, через выскабливание шейки матки и матки):
Доброкачественные железистые изменения
Как подготовиться к кольпоскопии:
Кольпоскопия должна быть запланирована на период после завершения очередной менструации.
За 24 часа перед проведением обследования нужно воздержаться от половых отношений, спринцеваний, или от введения во влагалище различных лекарственных средств или тампонов.
Женщинам рекомендуется взять с собой гигиеническую прокладку, так как после проведения кольпоскопии возможны незначительные кровянистые выделения.
Рекомендации на период после проведения кольпоскопии:
Биопсия шейки матки
В тех случаях, когда женщина проходит кольпоскопию из-за положительных результатов скринингового обследования (цитологический анализ и/или анализ на ВПЧ) или когда во время кольпоскопии становятся заметными измененные участки тканей, с помощью специального инструмента, врач собирает (вырезает) небольшие фрагменты тканей шейки матки (это называется биопсия). Биопсия может быть немного болезненной.
Собранные фрагменты отправляются в лабораторию, где их окрашивают и изучают под микроскопом (это называется гистологический анализ).
С помощью специальной щетки или хирургического инструмента, врач также может собрать пробу материала из канала шейки матки, и отправляет ее на гистологический анализ. Сбор проб из шейки матки может быть необходим:
Биопсия и гистологический анализ позволяют провести очень точную оценку структуры тканей шейки матки и позволяют окончательно установить присутствие дисплазии (и ее степень), а также присутствие очагов рака: аденокарцинома ин ситу или плоскоклеточная карцинома.
Результаты гистологического анализа тканей шейки матки могут быть готовы в течение 2-3 недель.
Дисплазия это изменение нормальных тканей шейки матки, которое происходит под действием впч инфекции.
Дисплазию шейки матки обозначают аббревиатурой CIN (cervical intraepithelial neoplasia) и классифицируют на три категории (степени):
Дисплазию часто называют предраковым состоянием шейки матки, однако, это не значит, что все женщины, у которых выявляются эти изменения, заболевают раком.
Дисплазия шейки матки первой степени (CIN 1) может быть проявлением инфекции вызванной неонкогенными типами ВПЧ (6 и 11), которые также могут вызывать образование остроконечных кондилом (бородавок на половых органах), но может быть связана и с онкогенными типами папилломавирусной инфекции.
В среднем, у 57% женщин, у которых биопсия и гистологический анализ показывают наличие дисплазии первой степени, изменения со временем регрессируют (исчезают); у 32% женщин дисплазия первой степени сохраняется; у 11% женщин изменения прогрессируют до дисплазии 3 степени и у 1% – до рака шейки матки.
Риск развития дисплазии 3 степени (или более выраженных изменений) зависит от результатов цитологического анализа. В ходе одного исследования было показано, что, в тех случаях, когда дисплазия первой степени выявляется у женщин, у которых результат цитологического анализа показал наличие изменений типа ASC-US или LSIL, риск развития дисплазии 3 степени в течение пяти лет был относительно низким (3,8%). У женщин, у которых цитологический анализ показал присутствие изменений ASC-H, HSIL, или AGC, вероятность развития дисплазии третьей степени в течение 5 лет после выявления CIN 1 составляет около 15%.
Дисплазия шейки матки 2 и 3 степени (CIN 2 и CIN 3)
Развитие дисплазии шейки матки 2 и 3 степени во всех случаях связано с онкогенными типами ВПЧ.
Вероятность спонтанной регрессии CIN 2 с течением времени составляет, в среднем, 43%, а вероятность регрессии CIN 3 – 32%.
У 35% женщин с дисплазией второй степени и у 56% женщин с дисплазией 3 степени изменения не исчезают, но и не прогрессируют.
В тех случаях, когда дисплазия 2 или 3 степени сохраняется, и женщина не проходит лечение, вероятность развития рака последующие годы составляет от 5 до 30%.
Цитология шейки матки
Хоперская Ольга Викторовна
Акушер-гинеколог кандидат медицинских наук
Подписаться на email-рассылку
Спасибо за подписку!
Запись на онлайн-консультацию
Ваша заявка будет обработана в течение часа. С Вами свяжется специалист колцентра клиники и согласует время онлайн консультации
Что такое цитология шейки матки? Как осуществляется взятие мазка на цитологическое исследование? Как правильно расшифровать результаты анализа? Что такое nilm,ASC-US, LSIL, HSIL, CIS, AGC, AIS в результатах цитологии? На эти и другие вопросы отвечает кандидат медицинских наук акушер-гинеколог Хоперская Ольга Викторовна.
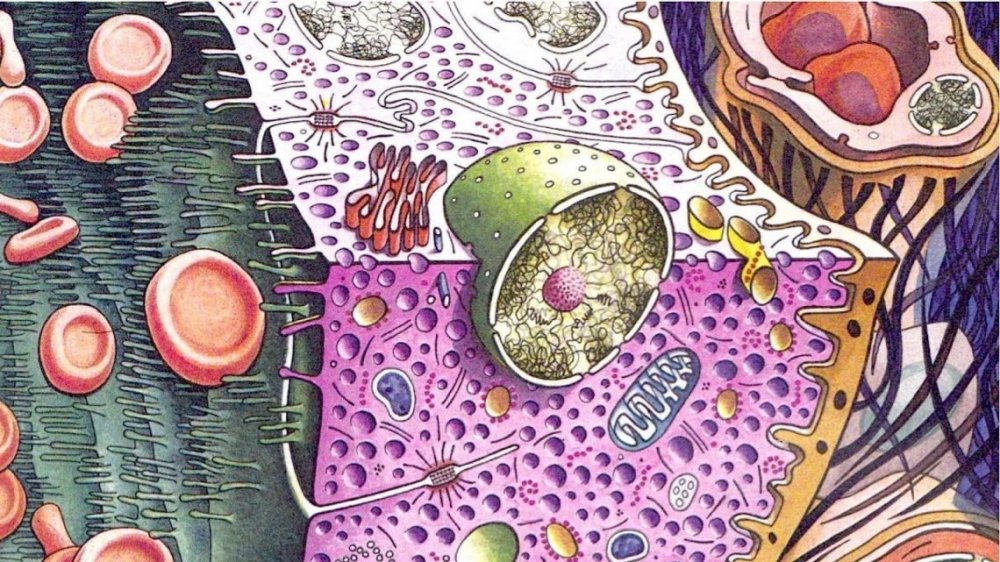
Цитологическое исследование (цитология) является основным методом скрининговой оценки состояния эпителия шейки матки. Основная задача цитологического скрининга заключается в поиске измененных эпителиальных клеток (атипичных, имеющих отличное от нормальных эпителиальных клеток строение).
Термин «атипичные клетки» подразумевает как клетки с признаками дисплазии – легкой, умеренной или тяжелой (предраковые клетки), так и собственно раковые клетки. Разница между ними – в степени выраженности изменений в строении клеток.
Цитологический скрининг необходимо выполнять всем женщинам (исключая девственниц и пациенток, перенесших экстирпацию (удаление) матки), начиная с 21 года, заканчивая в 69 лет (при отсутствии в исследованиях изменений), регулярность сдачи анализа – 1 раз в год, согласно приказу 572н (1 ноября 2012), однако допустимо сдавать анализ 1 раз в три года (приказ МЗРФ №36 ан, от 3 февраля 2015).
В настоящее время существует две альтернативных методики фиксации и исследования биологического материала, ключевым отличием которых для пациентов является их эффективность.
ПАП-тест и жидкостная цитология
Забор материала осуществляется однотипно (стандартизированный забор): комбинированной щеткой или двумя цитологическими щеточками (рисунок 1), так как эпителий должен быть взят как с наружной вагинальной поверхности шейки матки (эктоцервикса), так и с внутренней – из цервикального канала (эндоцервикса). Необходимость забора клеточного материала из цервикального канала обусловлена тем, что зона стыка эпителиев (цилиндрического и многослойного плоского неороговевающего –места, где чаще всего начинаются «нехорошие» процессы (90-96%случаев)) с возрастом смещается ближе к центру и внутрь цервикального канала.
Рисунок 1 – Цитологические щетки (слева – комбинированная, справа – 2 цитологические щетки)
Рекомендуют осуществлять забор цитологического материала до бимануального (двуручного) вагинального обследования, кольпоскопии и ультразвукового исследования. Не следует сдавать мазки при наличии вагинита (воспалительного процесса во влагалище), в период его лечения, во время менструации. Также за двое суток необходимо половое воздержание.
Техника забора биоматериала:
Отличия ПАП-теста и жидкостной цитологии
В 99% случаев результат, полученный при использовании жидкостной цитологии, совпадает с результатами гистологического исследования.
Единственный недостаток метода – он не включен в систему обязательного медицинского страхования, т. е. анализ платный.
Результаты цитологии шейки матки
Согласно действующим клиническим рекомендациям от 2017 года, расшифровка результатов анализа должна проводиться по системе Бетесда, хотя можно встретить цитологическое заключение по системам Папаниколау, ВОЗ и CIN (гистологическая классификация). Сравнение систем приведено в таблице 1.
Клиническое значение будут иметь состояния определенные по терминологической системе Бетесда, поэтому, к примеру, умеренная дисплазия, тяжелая дисплазия и карцинома in situ = CIN II и CIN III = HSIL, и тактика ведения всех перечисленных состояний многослойного плоского эпителия будет одинакова (категория HSIL).
Расшифровка результатов
Итак, Вы держите в руках онкоцитологическое заключение. Расшифровка результата, а также выбор тактики ведения на его основании (с учетом возраста и особенностей образа жизни), должны проводиться не Вами, а Вашим лечащим врачом! Именно он направляет Вас на необходимые дополнительные исследования и выбирает тактику лечения, в случае необходимости. Но, кто из нас не заглянет в интернет, чтобы посмотреть, что же все-таки обозначают вынесенные в цитологическом заключении аббревиатуры и к чему готовиться? Думаю, любой переживающий о своем здоровье человек.
Ниже рассмотрим расшифровку аббревиатур терминологической системы Бетесда с ориентировочной (согласно действующим клиническим рекомендациям (2017) тактикой ведения.
Если изменены клетки плоского эпителия:
ASC-US
ASC-Н (atypical squamous cells, cannot exclude HSIL, клетки плоского эпителия с атипией неясного значения не исключающие HSIL) – здесь также обнаружены измененные клетки, но вероятная причина их появления – дисплазия. Врач назначит Вам и кольпоскопию с биопсией и ВПЧ – тестирование, дальнейшая тактика будет определена в зависимости от полученных результатов.
HSIL (high grade squamous intraepitelial lesion, плоскоклеточное интраэпителиальное поражение высокой степени) – в мазке обнаружены атипичные клетки, соответствующие диспластическим изменениям тяжелой степени. Врач направит Вас на кольпоскопическое исследование и эксцизию (иссечение участка измененной ткани петлей) / конизацию (удаление конусовидного участка шейки матки включая влагалищную поверхность и нижнюю часть цервикального канала) с последующим гистологическим исследованием полученного биоматериала. К категории HSIL по классификации Бетесда относится и карцинома in situ (см. таблицу 1, описательная система ВОЗ).
Однако цитологическое исследование не дает представления о пространственном расположении клеток с признаками атипии, установить глубину проникновения патологического процесса в ткани позволяет только гистологическое исследование.
Если изменены клетки цилиндрического эпителия:
Вышеприведенные тактики ведения в зависимости от результатов цитологических исследований ориентировочны. Тактику ведения в каждом конкретном случае определяет лечащий врач, учитывая индивидуальные характеристики пациента (возраст, наличие или отсутствие детей, сопутствующие заболевания, факт инфицирования ВПЧ, личные качества).
Дорогие девушки, женщины, призываю Вас регулярно проводить цитологическое исследование и желаю получать исключительно «NILM» в заключении.