В горле нарост что это
Рак ротоглотки
Злокачественная опухоль образуется из неороговевающих клеток эпителия на участке от мягкого неба до подъязычной кости.
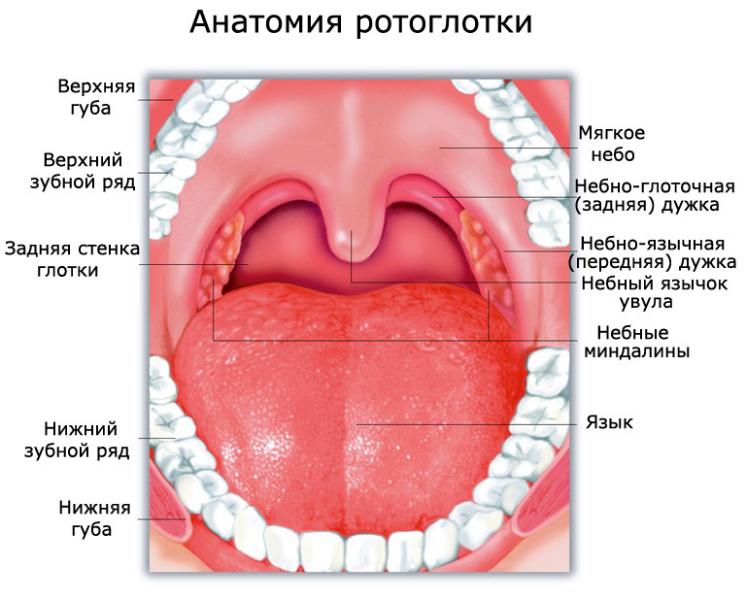
Анатомическое строение
Ротоглотка – это продолжение носоглотки, средний отдел гортани. Она начинается от твердого неба и заканчивается у входа в гортань. Орган соединяется с полостью рта зевом, а отделяется небными дужками, мягким небом и спинкой языка. В этом отделе перекрещиваются пищеварительные и дыхательные пути. В состав ротоглотки входит:
Классификация
Опухоль в ротоглотке делится на три вида:
| Доброкачественные новообразования | Неопасные, но причиняют дискомфорт. Устраняются хирургически | Остеохондрома |
| Лейомиома | ||
| Эозинофильная гранулема | ||
| Остроконечная кондилома | ||
| Фиброма | ||
| Одонтогенные опухоли | ||
| Верруциформная ксантома | ||
| Гранулярно-клеточная опухоль | ||
| Пиогенная гранулема | ||
| Рабдомиома | ||
| Нейрофиброма | ||
| Шваннома | ||
| Кератоакантома | ||
| Папиллома | ||
| Липома | ||
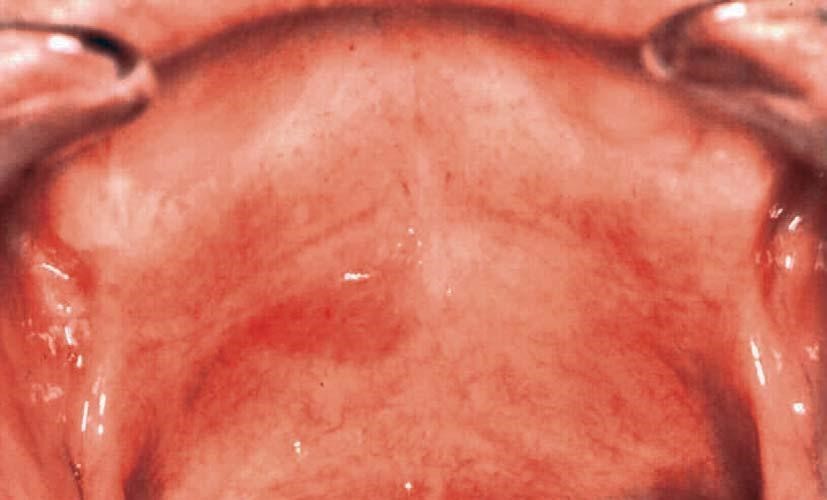
| Предраковые состояния | Есть риск малигнизации, но иногда дисплазия самостоятельно регрессирует | Лейкоплакия. На слизистой возникают белесые или серые точки. Они выпячивают над поверхностью или остаются плоскими |
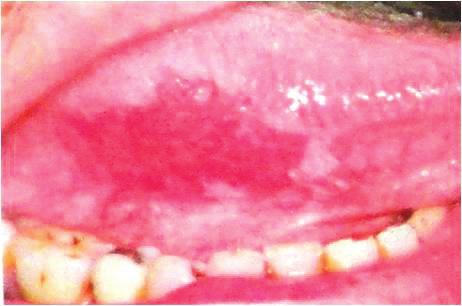
| Эритроплакия. Образуются красные пятна, которые кровоточат при легком прикосновении | ||
| Раковая опухоль, образующаяся из клеток неороговевающего эпителия | Врач индивидуально подбирает схему лечения | Карцинома, прорастающая только из поверхностного слоя эпителия. Диагностируется в 90% случаев, причем 60% связано с выявлением ВПЧ 16 или 18 штамма |
| Полиморфная низкосортная аденокарцинома | ||
| Аденоидная кистозная карцинома | ||
| Мукоэпидермальная карцинома | ||
| Лимфома |
Рисунок 1. Лейкоплакия
Рисунок 2.1. Эритроплакия
Рисунок 2.2. Эритроплакия
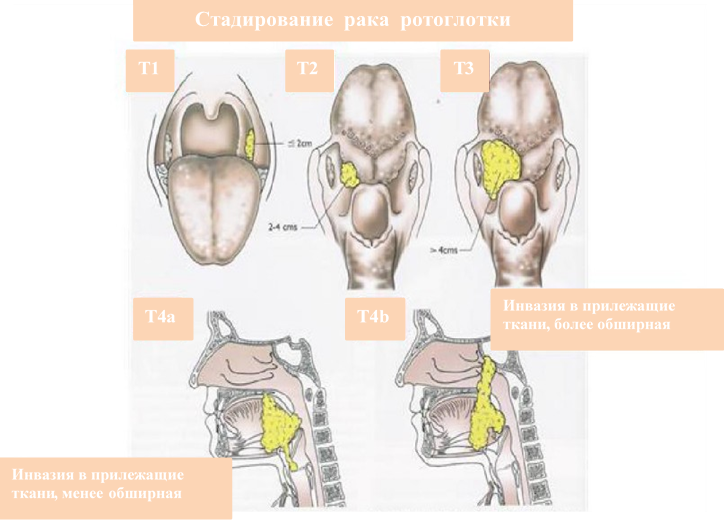
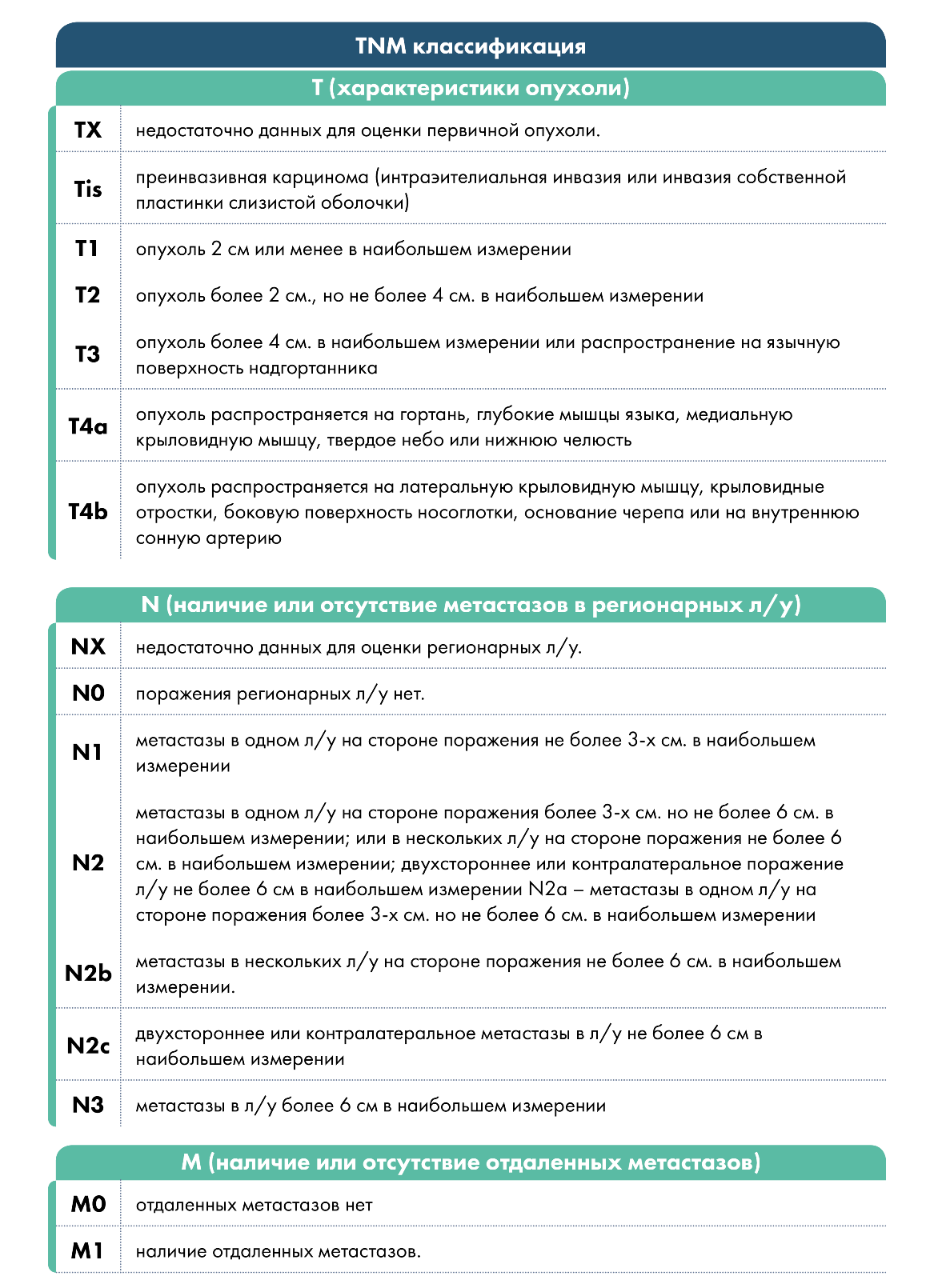
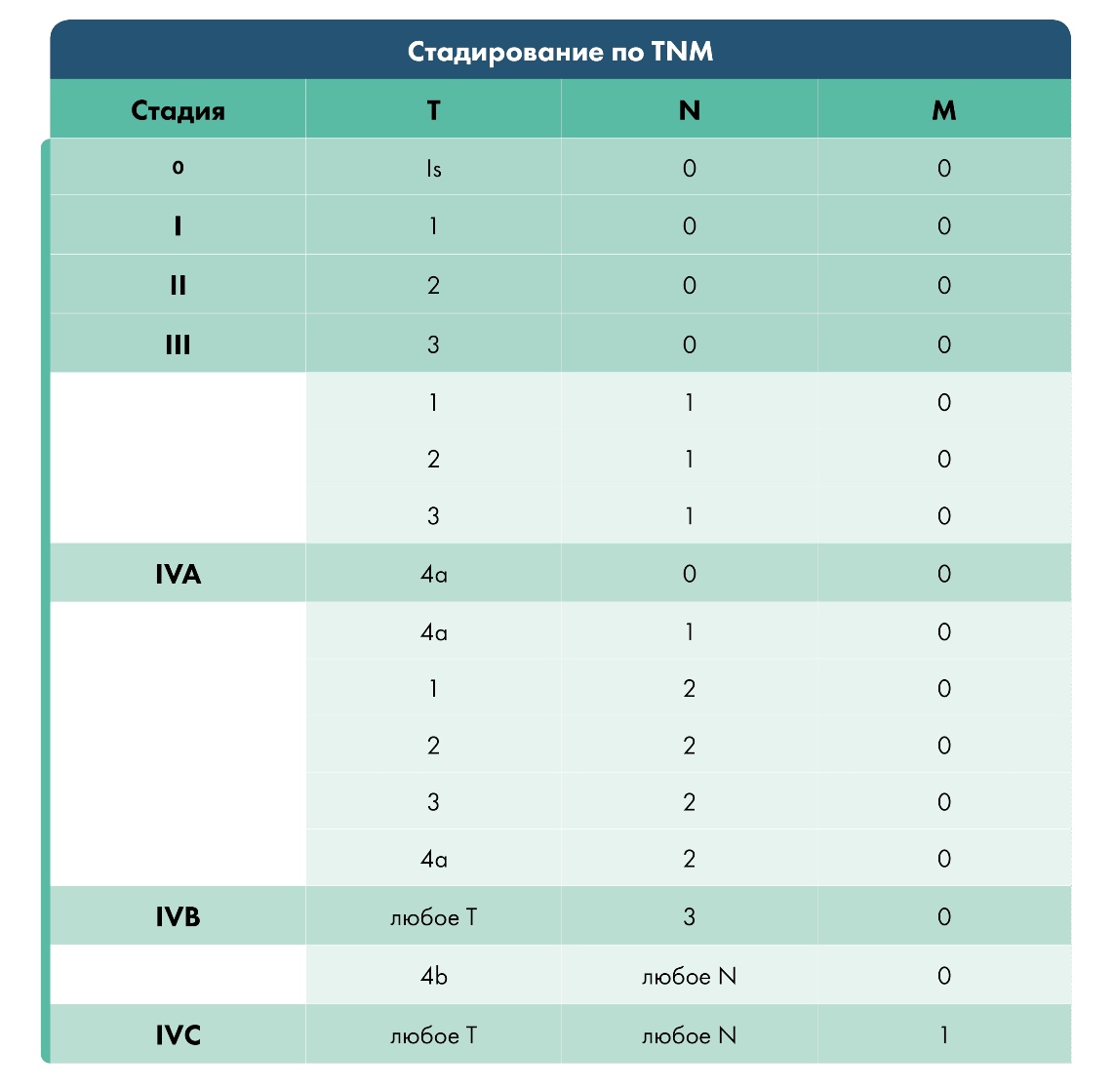
Классификация TNM
Причины возникновения
Заболеваемость раком ротоглотки достигла пика в 2015-2016 году. Диагноз ставился 13% заболевших от общего числа онкологических больных, при этом процент смертности достигал 7,5%. Смертность каждого второго больного обусловлена распространением раковых клеток в полости рта и глотки, а каждого третьего – распространением рака в гортани. На сегодняшний день заболеваемость снизилась и составляет 8,7%, но смертность остается по-прежнему высокой.
Основная причина рака ротоглотки – курение и употребление крепких спиртных напитков. Каждый третий больной является курильщиком со стажем. Токсические вещества в первую очередь проникают в глотку, систематически раздражая слизистую оболочку, разрушая костные структуры.
В группу риска входят:
Симптомы
К сожалению, специфических признаков развития злокачественного новообразования в ротоглотке нет. Пациента должны насторожить следующие симптомы:
Коварство заболевания в латентном течении на первой стадии. Болезнь никак себя не проявляет, поэтому человек не обращается за медицинской помощью. Уже на 2-3 стадиях пальпируемый узелок на шее начинает болеть, ощущаться сильнее. Увеличиваются шейные лимфатические узлы. На 4 стадии рака ротоглотки нарушается дыхательный и глотательный процесс, опухоль распространяется на окружающие ткани. Болезнь обостряется кровохарканьем, стремительной потерей веса, истощением и анорексией. Иногда изо рта идет кровь. Если опухоль сдавила жевательные мышцы или нервные сплетения, движения мышц ограничивается.
Метастазы развиваются быстрее, чем сама опухоль.
Диагностика
После осмотра онколога и стоматолога назначается ряд обследований:
Лечение
В зависимости от стадии заболевания и состояния больного врач назначает химиотерапию, лучевую терапию, операцию, таргетную терапию, иммунотерапию в комбинации друг с другом или отдельно.
После окончания курса лечения пациенты наблюдаются у онколога и стоматолога. Посещение врачей обязательно каждые 3-6 месяцев в течение первых двух лет. Следующие пять лет осмотр проводится раз в полгода-года. Последующие пять лет пациент посещает врача раз в год или чаще при недомогании. Во время посещения доктор анализирует состояние больного, учитывая результаты фиброскопии, ежегодной рентгенографии органов грудной клетки, УЗИ лимфатических узлов, органов малого таза и органов брюшной полости.
Профилактика
Предотвратить онкологию можно, выполняя ряд рекомендаций специалистов. Прежде всего, важно правильно ухаживать за полостью рта и своевременно посещать стоматолога. Врач дважды в год поддерживает чистоту зубов и следит за состоянием десен и мягких тканей.
Поскольку ВПЧ – весомый фактор в развитии рака ротоглотки, важно снизить риск заражения. Для этого необходимо исключить беспорядочные половые связи и ставить вакцину.
Специалисты рекомендуют отказаться от вредных привычек и полностью бросить курить. Сразу после еды необходимо ополаскивать полость рта, а зубы чистить дважды в день. Рациональное питание – залог здоровья, поэтому ежедневно следует потреблять больше овощей и фруктов, кушать цельнозерновой хлеб, а от переработанного мяса, бобовых и курятины лучше отказаться.
Симптомы и лечение папиллом на миндалинах
Когда дети часто болеют – это верный признак того, что иммунная система работает не на достаточном уровне. Чтобы справиться не только с самим проявлением заболевания, но еще и комплексно подойти к решению возникшей проблемы, первоначально необходимо записаться на прием к педиатру, а затем отоларингологу. Его консультация незаменима, когда частые диагнозы ребенка в разном возрасте звучат, как:
Подобрать комплексное и эффективное лечение помогут специалисты первого детского медицинского центра в Саратове, которые проведут диагностику, назначат активные меры лечения, а кроме этого подберут результативные методы профилактики.
Что делать, если в горле у ребенка видны наросты?
Нередки случаи, когда на миндалинах появляются новообразования. Это следствие вируса папилломы, которое проявляется на кожи и слизистых. Казалось бы, где ребенок может подхватить этот опасный вирус, которым заражено более 70% всех жителей планеты? Прежде всего, в утробе матери, во время рождения, а также контактно-бытовым путем.
В глотке новообразования чаще обнаруживаются на миндалинах, но могут быть на маленьком язычке, небных дужках, слизистой щек. Поставить диагноз после осмотра может только педиатр или отолариноларинголог.
Новообразования на гортани у детей могут формироваться начиная с рождения, клинические проявления чаще манифестируют в раннем детском возрасте от 2 до 5 лет. У детей такая форма заболевания говорит о том, что лечение необходимо быстрое и максимальное грамотное. Диагностировать такую локализацию процесса может только ЛОР-врач.
Активный вирус папилломы наиболее часто поражает именно мальчиков, а вот после 30 лет поддаются влиянию больше женщины. Как правило, наросты начинают проявляться нарушением голосовой функции в виде охриплости, снижения тембра и быстрой утомляемости.
Насколько это опасно?
Часто папилломы на миндалинах имеют доброкачественную природу, но в любом возрасте рисковать не стоит, а лучше изначально обратиться за профессиональной консультацией, чтобы исключить все риски. Медицинские специалисты среди основных факторов, провоцирующих появление образования, выделяют такие:
Какого цвета образования бывают?
Папилломы сливаются с цветом слизистой оболочки горла, но иногда они могут изменять свою пигментацию, становясь светло-розовыми или темно-коричневыми. Изначально может возникнуть одно образование, которое по размеру похоже на горошину или головку булавки. Со временем количество образований может существенно вырасти и очаг поражения будет похож на цветную капусту с множественными папилломами. Иногда процесс появления может сопровождаться воспалением.
Как ощущается новообразование?
Иногда пациент и вовсе не ощущает никаких изменений из-за малых размеров, поскольку в папилломе нет нервных окончаний, но по мере роста образования появляются такие симптомы как неловкость при глотании, ощущение инородного тела в глотке, кашель. Подобные ощущения возникают во время фарингита или ларингита, и чтобы исключить появление образований, необходимо срочно записаться к врачу. С ребенком ситуация усложняется тем, что он не может точно описать свои ощущения, а также ему сложно тщательно самостоятельно посмотреть полость рта и глотки.
Диагностика, лечение и профилактика рецидива папиллом проводится только медицинским специалистом под тщательным контролем всех этапов и обязательным условием проверки онкогенной природы.
Как защитить организм?
Поскольку сегодня в мире известно более 600 штаммов вирус папилломы человека, сложно бороться с такими микрочастицами комплексно и постоянно. Прежде всего, необходимо не просто один раз показаться врачу, но и регулярно проходить курс лечения. Используя народные средства без контроля со стороны медицинского персонала, образования на гортани может перерасти в злокачественную опухоль, поэтому заниматься самолечением, особенно если пациент – ребенок категорически запрещено.
В переходной климатический период, а также зимой наблюдается частое обострение хронического тонзиллита. Это связано с тем, что ребенок не всегда вдыхает морозный холодный воздух через нос, а дышит ртом. Как следствие наблюдается:
На приеме у отоларинголога диагностируется также красное горло, и как следствие, осложнения могут перейти на нос, вызывая хронический насморк, и на ушки, спровоцировать отит, который протекает сложно и болезненно.
Иногда из-за того, что наблюдается обострение хронического тонзиллита самостоятельно сложно визуально определить наличие нароста. Отекшее горло не позволяет самостоятельно диагностировать образование, и если не обращаться к врачу по первичным показаниям, можно потерять драгоценное время для лечения.
Бывают случаи, что в то время, когда надо лечить отит, все внимание переключается на воспалительные процессы в ухе, и родители даже не смотрят в полость рта ребенка. Как правило, сопутствующие заболевания системы ухо–горло–нос протекают совместно, и важно грамотное комплексное лечение, чтобы избавляясь от одного недуга, не переключить развитие заболевания и осложнений в другую сторону.
В самых запущенных случаях требуется полное удаление пораженной «гланды» (так пациенты часто называют небные миндалины). Именно поэтому важно для минимизации такого риска вовремя обратиться к врачу за консультацией. Если у ребенка частые проявления простудных заболеваний, диагностируется ларингит или фарингит, то помимо консультаций со специалистами в центре во время активной стадии и восстановления после заболевания, стоит регулярно показывать малыша медикам, чтобы исключить возможное усложнение развития заболеваний.
Сама опухоль на «гланде» не проходит, она может просто уменьшиться в размере, но это не повод, чтобы откладывать посещение узкопрофильного специалиста. Не стоит рисковать своим здоровьем, а тем более здоровьем малыша. Особое внимание к полости горла стоит уделить в таких случаях:
Скопление людей, которые также могут быть носителями вируса папилломы в одном месте, может негативно сказаться на здоровье ребенка. Поводом для более тщательного анализа полости горла может служить прием антибиотиков перед этим, несоблюдение режима гигиены, а также активное проявление заболеваний полости рта. Если перед этим у ребенка была ангина, и сейчас восстановительный период, то стоит особое внимание уделить состоянию горла, чтобы защитить чадо от образований на гландах. В случае легкого течения ларингита или фарингита специалисты рекомендуют пару дней внимательно понаблюдать за горлом ребенка. Для этого утром и вечером просите ребенка открывать рот, чтобы визуально осмотреть нет ли на нем образований, следите за тем, как ест, пьет и дышит ребенок.
Ранние сроки заражения
Ювенильные образования на миндалинах имеют разную причину, но если есть заключение, что у ребенка диагностирован вирус папилломы, это требует от родителей постоянного контроля и внимание за состоянием здоровья. Специалисты первого детского медицинского центра в Саратове помогут определиться с максимально эффективными профилактическими и лечебными мерами. Если же ребенок часто кашляет без видимых на то причин, или говорит, что у него некомфортные ощущения присутствия чужеродного предмета в горле – срочно записывайтесь на консультацию и посетите специалиста, который подберет максимально подходящее и продуктивное лечение.
Как лечится образование на миндалинах?
Традиционно в борьбе с отитом или обострением хронического тонзиллита назначаются антибиотики и сопутствующая терапия, чтобы минимизировать негативное воздействие на органы ЖКТ. В случае подтверждение образований на гландах и выяснения их природы, лечение назначает специалист. Запрещено самостоятельно сдирать или прижигать папилломы.
Опытный отоларинголог, а также при необходимой консультации профессионального хирурга назначают максимально результативные способы лечения, среди которых:
Выбирается метод с учетом:
Вирус папилломы нельзя вылечить, но можно сделать все, чтобы блокировать его проявление.
Доброкачественные опухоли гортани
Доброкачественные опухоли гортани — локализующиеся в гортани опухолевые образования, отличающиеся медленным неинвазивным ростом, отсутствием изъязвлений и метастазирования. Доброкачественные опухоли гортани могут протекать бессимптомно. В других случаях они проявляются осиплостью и охриплостью голоса, кашлем, нарушением дыхания. При значительных размерах опухоли возможна полная афония и возникновение асфиксии. Диагностика доброкачественных опухолей гортани проводится отоларингологом и включает ларингоскопию, эндоскопическую биопсию и гистологическое исследование. Лечение доброкачественных опухолей гортани осуществляется хирургическим путем. Его методика зависит от вида опухоли и характера ее роста.
Общие сведения
Доброкачественные опухоли гортани берут свое начало из различных тканевых структур: сосудов, нервных стволов и окончаний, хрящевой и соединительной ткани, железистых компонентов слизистой. Они могут иметь врожденный характер или появляться в течение жизни пациента. Наиболее часто среди доброкачественных опухолей гортани в отоларингологии встречаются фибромы, полипы, папилломы и ангиомы. Более редко наблюдаются хондромы, липомы, кисты, невриномы и нейрофибромы гортани. Отмечено, что доброкачественные опухоли гортани чаще возникают у мужчин.
Причины возникновения
Возникновение врожденных доброкачественных опухолей гортани связано с генетической предрасположенностью и воздействием на плод различных тератогенных факторов. К последним относится инфекционные заболевания матери в период беременности (краснуха, корь, вирусный гепатит, хламидиоз, микоплазмоз, сифилис, ВИЧ), радиационное воздействие, прием беременной женщиной эмбриотоксичных медикаментов.
Причинами развития доброкачественных опухолей гортани приобретенного характера являются нарушения в иммунной системе, некоторые вирусные заболевания (ВПЧ, аденовирусная и герпетическая инфекция, грипп, корь), хронические воспалительные заболевания (хронический ларингит и фарингит, тонзиллит, аденоиды), длительное воздействие раздражающих веществ (вдыхание мелкодисперсной пыли, табачного дыма, работа в задымленном помещении), изменения в работе эндокринной системы, тяжелые голосовые нагрузки.
Симптомы
Основная жалоба пациентов с доброкачественными опухолями гортани — это изменение голоса. Голос становиться охриплым или осиплым. Для доброкачественных опухолей гортани, имеющих длинную ножку, характерны перемежающиеся изменения в голосе и частое покашливание. Если опухоль локализуется в области голосовых связок и мешает их смыканию, то может наблюдаться полное отсутствие голоса (афония). Доброкачественные опухоли гортани большого размера вызывают затруднение дыхания и могут стать причиной асфиксии, что чаще отмечается у маленьких детей.
Диагностика
Доброкачественные опухоли гортани малых размеров, не препятствующие смыканию голосовых связок, протекают бессимптомно и могут быть случайно обнаружены отоларингологом при обследовании пациента по поводу другого заболевания. Клинически проявляющиеся доброкачественные опухоли гортани имеют довольно типичные симптомы, позволяющие их диагностировать. Однако при этом следует проводить дифференциацию доброкачественных опухолей гортани от инородных тел, склеромы и злокачественных процессов, которые могут давать подобную симптоматику.
Подтверждение диагноза доброкачественной опухоли проводится по данным эндоскопии гортани, позволяющей детально рассмотреть его внешний вид. Точно установить вид образования возможно после проведения его гистологического исследования. Гистология доброкачественной опухоли гортани чаще производится после ее удаления. В некоторых случаях показана эндоскопическая биопсия образования. Исследование голосовой функции, степени смыкания и подвижности голосовых связок проводится при помощи фонетографии, стробоскопии, определения времени максимальнойфонации и электроглоттографии. Для диагностики распространенности доброкачественных опухолей гортани может применяться рентгенография черепа, УЗИ, КТ или МРТ.
Лечение
Ввиду развития осложнений (нарушения голоса и дыхания), а также из-за вероятности малигнизации доброкачественные опухоли гортани подлежат хирургическому удалению. При небольших размерах фибром и полипов производится их эндоскопическое удаление специальной петлей или гортанными щипцами. Таким же образом удаляют изолированные папилломы гортани. Небольшие кисты гортани иссекают вместе с их оболочкой. При большой величине кист гортани предварительно производят их прокол и отсасывание находящейся в них жидкости, затем кисту вскрывают и удаляют ее стенки. Для предупреждения рецидива кисты после ее удаления производят криообработку основания.
Метод удаления доброкачественных опухолей гортани сосудистого генеза зависит от распространенности опухоли и характера ее роста. Локальные гемангиомы, характеризующиеся экзофитным ростом, иссекают, после чего проводят антирецидивную обработку пораженного участка путем диатермокоагуляции, криовоздействия или лазерного облучения. При распространенном характере и эндофитном росте этого вида доброкачественных опухолей глотки применяют их склерозирование или окклюзию питающих их сосудов.
Наиболее сложную задачу представляет лечение папилломатоза гортани. Операция заключается в иссечении измененных участков слизистой. Она проводится с использованием хирургического микроскопа для более точного определения границы здоровых тканей. Ограниченные участки папилломатоза могут быть удалены путем диатермокоагуляции, лазеро- или криодеструкции. Для профилактики рецидивов проведение хирургического вмешательства должно сопровождаться противовирусной и иммуномодулирующей терапией. С целью повышения иммунитета у детей с папилломатозом применяют аутовакцинацию, проводят дезинтоксикационное лечение. Рецидивирование папилломатоза после проведенной операции и значительное увеличение папилломных разрастаний является показанием к химиотерапии цитостатическими препаратами.
Прогноз
При своевременно проведенном лечении доброкачественные опухоли гортани в большинстве своем имеют благоприятный для выздоровления прогноз. Основная сложность связана с частым рецидивированием некоторых видов опухолей. Из всех доброкачественных опухолей гортани наиболее неблагоприятным в этом смысле является папилломатоз гортани, особенно у детей младшего возраста. В более старшем возрасте рецидивы папилломатоза возникают достаточно редко, однако во многих случаях после операции полного восстановления голоса не происходит.
Папилломы в горле – лечение папилломатоза гортани
Папиллома в горле – это доброкачественное образование гортани. Среди доброкачественных объемных образований различают полипы, узелки, бороздки, кисты и папилломы, требующие хирургического удаления. Но именно папилломы имеют тенденцию к рецидиву, то есть новому росту после удаления. Причина – наличие вируса папилломы человека 6 и 11 типов в организме пациента.
Считается, что чаще всего заболевают дети до 5 лет, так называемый Ювенильный папилломатоз гортани. Далее идет группа пациентов в возрасте от 20 до 30 лет, и более редко заболевают в возрасте старше 40 лет.
В этой статье мы расскажем о комбинированном методе лечения рецидивирующего папилломатоза гортани у детей и взрослых, который позволяет выйти в стойкую ремиссию, избавить пациентов, особенно детей, от многочисленных операций в течение жизни, вернуть голос.
*Важно: метод разработан и практикуется в Южной Корее. Статья написана на основании исследования доктора медицинских наук Hyung-Tae Kim, директора и главного врача Медицинского центра исследования и восстановления голоса ЕСОН и доктора медицинских наук Айгуль Байжумановой. Результаты исследования опубликованы в научном журнале Американского общества Ларингологии, Ринологии и Отоларингологии «Ларингоскоп» в 2016 году. Ссылка на источник: https://onlinelibrary.wiley.com/doi/10.1002/lary.25795
Обратиться в клинику
Для начала, если вы впервые столкнулись с таким диагнозом у себя или своего ребенка, коротко разберемся в терминах и понятиях:
Рецидивирующий папилломатоз гортани (сокращенно РПГ)
Доброкачественные образования в горле, многочисленные папилломы, нарастающие на внутренних стенках горла, поражающие голосовые связки, гортань, трахею.
Причина заболевания
Наличие вируса папилломы человека 6 и 11 типов.
Симптомы папилломатоза гортани
Осиплый, охрипший голос, затрудненность дыхания. Перекрытие 1/3 голосовой щели – это ограниченный процесс заболевания, перекрытие 2/3 голосовой щели с двух сторон – распространенный процесс.
Кто болеет
Чаще всего подвержены дети до 5 лет, ювенильный рецидивирующий папилломатоз гортани. Реже взрослые от 20 лет и старше. У детей заболевание проявляется более агрессивно, так как гортань маленькая и вирусные клетки папиллом распространяются быстрее.
Лечение папилломы в горле
Единственный на сегодня эффективный способ лечения – это хирургического удаление папилломы в горле с последующей противовирусной терапией.
Рецидив папилломатоза
Хирургическое удаление и лечение папилломатоза гортани не всегда гарантирует долгосрочной ремиссии. В среднем, рецидив, то есть повторный рост папиллом, возникает через несколько месяцев после операции. В агрессивных случаях развития папилломатоза гортани у детей могут проводить от 6 и более операций в год.
Лечение папилломы в горле в России
В настоящее время в России принят золотой стандарт эндоларингеальной микрохирургии горла по удалению папиллом с помощью СО2-лазера или микродебридера. Дополнительно есть методики комбинированного лечения: микрохирургия и противовирусные препараты и иммуномодуляторы. Считается, что удаление папиллом с помощью СО2-лазера является безопасным хирургическим вмешательством, сокращает кровопотерю и рубцевание тканей. То есть папилломы удаляются не хирургическим острым инструментом, а с помощью выжигания их лазером.
Однако, так как СО2-лазер действует через нагревание тканей, а значит коагуляцию (обугливание тканей), он вызывает последующее формирование рубцов. При обследовании пациентов, которым проводились несколько таких операций по удалению повторных папиллом, фиксировался обширный спаечный и рубцовый послеоперационный процесс. Именно шрамы и рубцы являются причиной как потери качества голоса, так и стеноза, и самих последующих рецидивов. Более того, недостатками данного метода считается серьезный риск травмирования ротовой полости и даже воспламенения газовой смеси внутри горла во время операции.
Почему папилломы появляются снова?
Папилломатоз гортани рецидивирует из-за способности папиллом к инфильтрации, инвазии, то есть клеточному распространению внутри тканей, что обосновано гистологическими характеристиками папилломатоза и подтипами вируса. В связи с этим РПГ считается заболеванием неизлечимым, но управляемым.
Если лечение папилломатоза гортани не проведено вовремя, папилломы в горле могут перейти в злокачественную форму, то есть в онкологию.
Микрораспространение зараженных клеток в слизистой оболочке гортани, ограниченность доступа микроскопом в труднодоступные зоны горла и, как следствие, ограниченность визуализации мест поражения папилломами, невозможность подобраться обычными инструментами в сложные зоны горла – это все причины, по которым чаще всего и происходит неполное удаление папиллом или зараженных тканей во время операции. Если удаление папиллом произошло не полностью, возрастает риск распространения клеток папилломы в подслизистые железы.
«Если папилломатозные массы распространились на всю гортань, то после их удаления высокие риски образования рубцовой ткани. Так как папилломы поражают мембранный барьер ткани, то вероятно проникновение вирусных клеток глубже. Таким образом, используя обычные инструменты, довольно сложно произвести полное удаление папиллом. В результате, неизбежно остаются зараженные участки, что приводит к рецидиву. В частности, зоны передней спайки, гортанного желудочка и подглоточной зоны являются самыми труднодоступными для СО2 лазера и микродебридера с использованием микроскопа.»
Laryngoscope 126: June 2016 Kim and Baizhumanova: Recurrent Respiratory Papillomatosis and Its Treatments. Page 1363
Заключение из научного исследования нового метода, разработанного в Южной Корее:
«Анализ причин рецидивов при РПГ показывает, что комбинированное вспомогательное лечение по нашему методу позволяет добиться долгосрочной ремиссии рецидивирующего папилломатоза гортани и восстановления голосовых функций.»
Laryngoscope 126: June 2016 Kim and Baizhumanova: Recurrent Respiratory Papillomatosis and Its Treatments. Page 1359
Уникальный метод лечения папилломатоза гортани у детей с восстановлением голосовых связок и предотвращением последующих рецидивов.
«Цель исследования – определить проявления рецидивов, анализируя клинические характеристики послеоперационного рецидива, и оценить результаты лечения пациентов, к которым был применен новый метод лечения, включающий в себя: применение холодных инструментов при иссечении слоя, применение лазера PDL, инъекция Цидофовира в область поражения, которые все способствует сохранению голоса и увеличивают случаи полного излечения от рецидивирующего папилломатоза гортани.»
Laryngoscope 126: June 2016 Kim and Baizhumanova: Recurrent Respiratory Papillomatosis and Its Treatments. Page 1359