В горле не отхаркивается слизь что это
Cтекание слизи по задней стенке глотки
1. Общие сведения
Казалось бы, любому человеку, который хотя бы однажды переболел насморком, знакомо это дискомфортное ощущение: где-то в глубине носоглотки что-то скопилось, и мешает при каждом глотании, и надо срочно, любым способом избавиться… Учитывая, что насморк является самым распространенным из болезненных состояний человека, можно смело предполагать: это ощущение «внутреннего насморка» известно каждому, и известно настолько хорошо, что и говорить тут вроде бы не о чем. В конце концов, слизистые оболочки носоглотки и в норме производят большие объемы секрета, часть которого стекает по задней стенке, проглатывается со слюной и пищей, иногда скапливается, – например, после ночного сна, – но особых проблем, в общем, не создает.
Однако стекание увлажняющей и бактерицидной слизи по задней носоглоточной стенке в гортаноглотку не всегда бывает «обычным» и беспроблемным. Все дело в причинах гиперсекреции, составе и свойствах слизи, ее количестве.
Ринит (насморк) и сопутствующая ему ринорея (обильное истечение слизистого отделяемого из носовых ходов), – это, по большому счету, не болезнь. Это симптом, признак той или иной патологии. Иногда этот симптом является вполне ожидаемым и действительно не несет особого клинического значения, однако в некоторых случаях он требует отдельного внимания и обследования. Для таких случаев введен специальный термин, который в литературе встречается в нескольких синонимичных написаниях: синдром постназального затека (англ. «postnasal drip syndrom»), ретроназальное затекание (иногда пишут «стекание»), ретроназальные выделения, внутренний насморк, постназальный синдром. Впервые он был описан в конце ХVIII века под названием «хронический глоточный катар».
2. Причины
В отсутствие приведенных выше причин постназальный синдром может наблюдаться у женщин на этапе гестации (т.н. ринит беременных) и у больных гастроэзофагеальным рефлюксом.
3. Симптомы и диагностика
Помимо описанного выше мешающего ощущения, чувства скопления и повышенного глотательного (а иногда и рвотного) рефлекса, призванного «прочистить горло», – ретроназальный затек является одной из причин хронического кашля, поскольку избыточные количества слизи, стекая в гортаноглотку, механически раздражают кашлевые рецепторы. Зачастую отмечаются также болевые ощущения в области миндалин и/или глотки, «комок в горле» из-за рефлекторного отека, в более тяжелых случаях – дисфония, охриплость, симптоматика сальпингоотита.
Как правило, при вертикальном положении тела симптоматика значительно облегчается, а при лежании, особенно длительном – усугубляется.
Диагностика включает изучение жалоб и анамнеза, детальный осмотр ЛОР-органов, а также, по мере необходимости, применение дополнительных методов исследования (эндоскопических, томографических, лабораторных и т.д.). В некоторых случаях необходима консультация профильных специалистов, – напр., аллерголога, инфекциониста и др.
Проводится дифференциальная диагностика с хроническим бронхитом и прочими клинически сходными состояниями.
4. Лечение
В зависимости от полученных диагностических результатов, назначается этиотропная терапия, т.е. принимаются меры по устранению первопричины ретроназального затекания. В одних случаях первоочередной задачей является десенсибилизация и купирование аллергического воспаления (решается медикаментозно и путем минимизации контактов с аллергенами), в других не обойтись без хирургического восстановления нормальной анатомии, проходимости, вентиляции и дренирования носовых ходов, в третьих – применяется та или иная стратегия терапии синусита, назначается гастроэнтерологическое лечение, курс физиотерапии и др.
Важно понимать, что постоянное и обильное стекание слизи по задней стенке глотки не является вариантом нормы, это состояние нуждается в консультации специалиста, обследовании и лечении. Эффективная помощь оказывается во всех случаях.
Синдром постназального затека
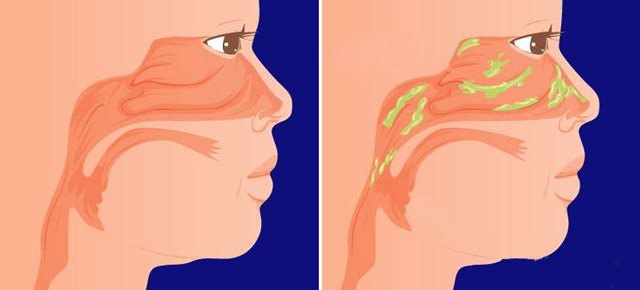
В норме в носоглотке постоянно присутствует небольшое количество слизи, которая вырабатывается экзокринными железами. Слизь смешивается со слюной и дальше движется в пищеварительный тракт. Слизь необходима для увлажнения и очистки носовой полости, носоглотки от посторонних веществ, которые попадают в дыхательные пути с воздухом. Этот процесс абсолютно физиологичен и не доставляет неудобств. Дискомфорт возникает, когда количество слизи увеличивается и меняется ее вязкость. Синдром постназального затека является патологическим состоянием и требует внимания со стороны специалиста.
Почему сопли стекают по задней стенке горла
Патология сопутствует ряду ЛОР-заболеваний. Возможными причинами, по которым сопли стекают по задней стенке горла, являются:
С появлением соплей в горле могут сталкиваться женщины во время беременности. Аналогичная ситуация возникает у людей, работающих на вредном производстве или проживающих в регионах с плохой экологией, курильщиков. Химические испарения, табачный дым, попадание в дыхательные пути частиц средств бытовой химии приводит к раздражению слизистой, поэтому выработка слизи увеличивается и сопли стекают в горло.
Проблема затекания появляется на фоне приема определенных лекарств. В частности, подобная ситуация может быть связана с бесконтрольным применением сосудосуживающих капель для носа. Пока пациент применяет данные медикаменты, наблюдается постназальное стекание слизи. После отмены препарата выработка слизи нормализуется и неприятные симптомы исчезают.
У некоторых людей сопли текут в горло при изменении температуры и влажности воздуха. При нормализации микроклимата состояние человека улучшается.
В ряде случаев появления постназального затека у взрослых и детей никак не связано с ЛОР-заболеваниями. Причиной становится патология органов пищеварения, которая сопровождается гастроэзофагеальным рефлюксом. Содержимое желудка регулярно забрасывается в пищевод, что вызывает отрыжку, боли в горле, раздражение слизистой. По этой причине усиливается выработка слизи и появляется постназальное стекание.
У некоторых пациентов данным симптомом сопровождаются эндокринные патологии, приводящие к гормональному дисбалансу.
Симптомы постназального затека
Осложнения синдрома
Как снять ночные стекания слизи
Чтобы избавиться от проблемы, нужно выявить ее причину, обратившись к специалисту. Врач может назначить промывание носовой полости, орошение носа спреем с ионами серебра, ингаляции паром. Также в спальном помещении необходимо поддерживать уровень влажности и употреблять много жидкости, чтобы облегчить ночной постназальный затек.
Лечение соплей в горле у ребенка
При возникновении постназального затека у ребенка требуется консультация ЛОР-врача. Специалист оценивает состояние верхних дыхательных путей, собирает сведения о недавно перенесенных заболеваниях, врожденных или приобретенных аномалиях развития верхних отделов дыхательной системы. Из аппаратных диагностических процедур проводятся: риноскопия, мезофарингоскопия, рентгенография или КТ. Это позволяет выявить причину, которая спровоцировала затекание слизи в горло, и определить, как лечить постназальный затек. При выявлении воспалительного процесса важно определить его причину. В этом помогает общий анализ крови. При бактериальных инфекциях наблюдается лейкоцитоз с повышенным СОЭ. Вирусные инфекции приводят к нейтропении и лимфоцитозу. Аллергическим реакциям способствует эозинофилия.
В большинстве случаев патологию можно устранить при помощи консервативной терапии. Если причиной является ринит или синусит, важно установить природу ринита. При бактериальных инфекциях показан прием антибиотиков. Если воспалительный процесс вызван вирусом или аллергеном, используют симптоматическое лечение. Если сопли стекают по задней стенке горла, для лечения могут также применяться антигистаминные препараты и кортикостероиды. Они помогают снять отек слизистой и тем самым облегчить симптомы.
При сильном кашле назначаются противокашлевые препараты: отхаркивающие и другие средства.
Лечение соплей в горле у взрослого
Синдромом постназального затекания страдают люди любого возраста. Чтобы узнать, как избавиться от соплей в горле, взрослому пациенту также требуется консультация ЛОР-врача. Специалист назначит комплекс обследований для выявления причины патологии и соответствующее лечение.
Что делать, если сопли в горле не проходят после применения лекарств? Такая ситуация может быть вызвана неправильно подобранной терапией или аномалиями строения внутриносовых структур и околоносовых пазух. В этом случае врач может выбрать другую схему консервативной терапии или порекомендовать хирургическое лечение.
Пациентам с искривленной носовой перегородкой выполняется септопластика. Это эндоскопическая операция, которая направлена на устранение деформации носовой перегородки без изменения формы наружного носа. Благодаря такой процедуре восстанавливается носовое дыхание и устраняется одна из основных причин ринитов и синуситов, которые и провоцируют постназальный затек.
Без проведения обследования нельзя сказать, чем лечить сопли в горле, поэтому данная ситуация требует обязательного внимания со стороны специалистов.
Слизистая мокрота
Слизистая мокрота образуется при воспалительных заболеваниях верхних (хронический ринит, фарингит) и нижних дыхательных путей (гиперпластический ларингит, трахеит, бронхит и вирусная пневмония). К редким причинам симптома относят попадание инородного тела в бронхи, бронхолегочные опухоли, отек легких. С диагностической целью необходимо выполнение рентгенографии ОГК, ЛОР-осмотра и бронхоскопии, спирометрии. Обязательно проводится микроскопический и бактериологический анализ слизистой мокроты. Лечение включает препараты (отхаркивающие, противовирусные, противовоспалительные), физиотерапию, хирургические методики.
Причины появления слизистой мокроты
Хронический ринит
Кашель со слизистой мокротой при рините обусловлен раздражением задней стенки глотки стекающей слизью. Пациент испытывает першение и ощущение в горле инородного тела, для устранения которого возникает кашлевой рефлекс. Отхаркивание небольшого количества прозрачного отделяемого происходит в утреннее время после сна, а также при длительном нахождении в лежачем положении. После откашливания слизистой мокроты неприятные ощущения исчезают.
Фарингит
Для воспаления глотки типичен сухой кашель, но иногда он переходит во влажный с выделением слизистой мокроты. Фарингит проявляется отхаркиванием небольшого количества прозрачной слизи, не имеющей неприятного запаха. Симптом сохраняется в течение 3-5 дней, сочетается с постоянной болью в горле. Приступ кашля с отхаркиванием мокроты начинается без видимых провоцирующих факторов, но может усиливаться при громкой речи, вдыхании холодного воздуха.
Хронический гиперпластический ларингит
Для этой патологии характерно выделение скудного количества слизистой мокроты в утренние часы, сопровождающееся болями в горле и покашливанием. Симптом беспокоит человека на протяжении 3 недель и более. Для ларингита патогномонично постоянное ощущение инородного тела и дискомфорта в горле. Попытка откашляться завершается появлением небольшого объема слизи, обычно не принося облегчения.
Трахеит
Заболевание манифестирует выделением прозрачной слизи после приступообразного мучительного кашля. Постепенно объем слизистой мокроты увеличивается, она становится мутной. Если трахеит развивается на фоне бактериальной инфекции, в слизистом секрете появляются гнойные прожилки. Больные жалуются на частые кашлевые пароксизмы, которые возникают при смехе, громком разговоре, глубоких вдохах.
Бронхит
Откашливание средних или больших количеств слизистой мокроты — типичный признак катарального воспаления бронхов. При остром процессе беспокоит постоянный кашель и отхождение прозрачной или мутноватой слизи без запаха. Симптомы длятся 1-3 недели. При хроническом бронхите отхаркивание слизистого отделяемого длится несколько недель и даже месяцев. Откашливание слизистой мокроты по утрам типично для бронхита курильщика.
Атипичная пневмония
Отхаркивание большого количества слизи встречается при воспалении легких вирусной или микоплазменной этиологии. Выделение мокроты начинается на 2-4 день от начала болезни. Слизь прозрачная, без патологических включений, иногда она бывает вязкой и с трудом откашливается. Симптом дополняется фебрильной лихорадкой, болями в грудной клетке. Если кашель и отхаркивание слизистой мокроты длятся более 3 месяцев, диагностируют затяжную пневмонию.
Коклюш
Кашель с отхаркиванием слизистой мокроты характерен для периода разрешения инфекционного процесса. В это время кашлевые пароксизмы становятся редкими и менее продолжительными, после приступа ребенок сплевывает прозрачную слизь в небольших количествах. С учетом тяжести коклюша симптоматика сохраняется от нескольких дней до нескольких месяцев. Постепенно количество выделяющейся слизистой мокроты уменьшается.
Отек легких
Выделение прозрачной мокроты при кашле наблюдается на этапе альвеолярного отека, когда в легкие поступает жидкость из кровеносных сосудов. Состояние развивается внезапно, пациент ощущает затруднения дыхания, безуспешно пытается откашляться. Количество выделяемой слизи возрастает. В тяжелых случаях вместо слизистой мокроты при дыхании и кашле появляется розовая пена, указывающая на попадание эритроцитов из крови в альвеолы.
Аденокарцинома легкого
На начальных этапах заболевания человека беспокоит периодическое покашливание, сопровождающееся выделением жидкой прозрачной слизи. При прогрессировании злокачественной опухоли в легких и бронхах образуется большое количество (до 1-2 л в сутки) водянистой мокроты, которую больной вынужден постоянно отхаркивать, чтобы облегчить дыхание. Если аденокарцинома прорастает в окружающие ткани, слизь сменяется кровянистой мокротой.
Инородное тело бронха
При небольших размерах постороннего предмета дыхание сохранено. Пациента беспокоит периодический кашель, при котором отхаркивается прозрачная жидкая слизь. Симптомы наблюдаются до момента извлечения инородного тела. Если этого не произошло, в бронхе развивается воспаление с увеличением количества выделяемой слизистой мокроты, которая со временем становится более мутной и вязкой.
Диагностика
Первичное обследование больного с жалобами на слизистую мокроту зачастую выполняет врач-терапевт, который при необходимости дает направление к отоларингологу или пульмонологу. Для постановки предварительного диагноза достаточно сбора жалоб, аускультации легких, визуального осмотра миндалин и глотки. План уточняющих диагностических исследований включает следующие методы:
Среди лабораторных методов информативен общий анализ крови, позволяющий дифференцировать воспалительные и другие патологии дыхательной системы. При биохимическом исследовании изучаются острофазовые показатели. Рекомендованы серологические реакции, направленные на поиск антител к патогенным микроорганизмам. Для измерения функции внешнего дыхания и диагностики хронических болезней показаны спирометрия, пикфлоуметрия.
Лечение
Помощь до постановки диагноза
При остром воспалительном поражении органов дыхания следует обеспечить беспрепятственное отхождение слизистой мокроты. Чтобы улучшить дренажную функцию бронхиального дерева, рекомендовано обильное теплое питье, поддержание оптимальной влажности воздуха в помещении. Все медикаментозные методы лечения могут применяться только после визита к врачу.
Консервативная терапия
Слизистая мокрота как симптом не требует специального лечения, поскольку она исчезает после воздействия на основное заболевание. В случаях, когда слизи становиться слишком много и ее отхаркивание затруднено, рекомендованы методики постурального дренажа, назначаются лекарства с муколитическим и секретомоторным действием. Эффективны методы физиотерапии — щелочные и масляные ингаляции, УВЧ и электрофорез на переднюю поверхность грудной клетки.
Чтобы воздействовать на первопричины отхождения слизистой мокроты применяются противовирусные, противоаллергические препараты. Антибиотики не показаны, они используются только при слизисто-гнойном характере отделяемого бронхов. Противовоспалительные лекарства ускоряют выздоровление, снимают субъективную симптоматику. При хронических бронхитах выполняется лечебная бронхоскопия для промывания и целенаправленного введения медикаментов.
Хирургическое лечение
При гипертрофическом рините для улучшения носового дыхания проводится частичная или тотальная конхотомия, лазерная вазотомия, криодеструкция разрастаний. Для лечения гиперпластического ларингита показана декортикация голосовых складок, удаление «певческих узелков». Радикальная операция при злокачественных опухолях бронхов и легких включает резекцию пораженной доли или пневмонэктомию, иссечение вовлеченных в процесс лимфатических узлов.
Что делать, если слизь и мокрота скапливаются, но не отхаркиваются?
Содержание статьи

Об анатомии
По какой причине слизь в горле не отхаркивается? Увеличение вязкости секрета часто обусловлено патологическими изменениями в органах дыхания. Слизистая оболочка нижних воздухоносных путей, т.е. бронхов и трахеи, покрыта клетками, на поверхности которых имеются волоски. Между ними располагаются небольшие железы, состоящие из бокаловидных клеток. И те, и другие клетки представляют собой так называемый мукоцилиарный аппарат, а сам процесс продвижения трахеобронхиального секрета по дыхательным путям называют мукоцилиарным клиренсом.
Достаточно густая слизь, которая продуцируется бокаловидными клетками, является основной составляющей мокроты. Именно она выводит из бронхов и трахеи частички пыли, аллергены и патогены. Слизистые оболочки ЛОР-органов пронизаны сеткой капилляров, через которые в мокроту проникают иммунные клетки. Иными словами, слизь в гортани выполняет защитные функции, уничтожая чужеродные объекты, проникающие вглубь органов дыхания.
В нормальном состоянии ежедневно слизистым эпителием продуцируется до 100 мл мокроты. Но при развитии септического воспаления или аллергии количество секрета увеличивается, вследствие чего он начинает скапливаться в глотке, вызывая у пациента неприятное ощущение. Гиперпродукция мокроты – защитная реакция организма, целью которой является уничтожение патогенных объектов в ЛОР-органах и эвакуация их из дыхательных путей.
Причины густой слизи
Почему скапливается вязкая слизь в горле? Увеличение объема трахеобронхиального секрета всегда обусловлено воздействием эндогенных и экзогенных раздражителей. Повышение эластичности и вязкости слизи связано с увеличением концентрации моносахаридов, белков и иммунных клеток в жидкости. Вязкая мокрота в горле плохо отхаркивается, что приводит к ее скоплению в дыхательных путях.
Существует несколько патологических факторов, способствующих увеличению плотности секрета, продуцируемого бокаловидными клетками:
Важно! Застой мокроты в нижних отделах органов дыхания могут привести к обструкции бронхов и воспалению легких.
Спровоцировать гиперсекрецию слизи может септическое воспаление ЛОР-органов, аллергические реакции, травмы слизистых, атрофия тканей горла и т.д. Чтобы понять, почему в горле скапливается слизь, необходимо пройти дифференциальное обследование у отоларинголога.
Свойства мокроты
По реологическим свойствам трахеобронхиального секрета можно понять, что именно стало причиной скопления мокроты в органах дыхания. Однако точный диагноз и, соответственно, курс лечения может быть назначен только специалистом. Некоторые виды ЛОР-патологий протекают в атипичной форме, поэтому установить вид заболевания можно только в ходе аппаратного обследования пациента.
Консистенция и характер трахеобронхиального секрета:

Следует отметить, что зеленая или желтая мокрота, которая имеет неприятный запах, зачастую сигнализирует о развитии микробной флоры. Если в бронхах собирается слизь, в которой содержатся бактериальные патогены, рано или поздно это приведет к абсцессу легкого или даже гангрене. Поэтому при отхаркивании вязкого секрета характерного цвета и запаха следует обратиться за помощью к врачу.
Инфекционные причины
Почему трудно откашливаться при воспалении слизистых оболочек органов дыхания? Скопление мокроты в горле в большей мере связано с нарушением работы реснитчатого эпителия. Инфицирование органов дыхания микробами, грибками или вирусами приводит к отеку тканей и увеличению количества патологического секрета в дыхательных путях. Если в горле постоянно скапливается мокрота, это может свидетельствовать о развитии следующих ЛОР-заболеваний:
Если стекает слизь по задней стенке горла, это может сигнализировать о развитии так называемого постназального синдрома. Воспаление слизистой носоглотки приводит к сужению носовых каналов, вследствие чего слизь из носовой полости проникает в глотку, вызывая кашель, першение и ощущение комка в глотке. Скапливающийся в воздухоносных путях секрет плохо отслаивается от стенок горла, вследствие чего пациент не может ни отхаркнуть, ни проглотить слизь.
Нарушение эвакуации мокроты из дыхательных путей приводит к респираторному дистресс-синдрому, который может спровоцировать диффузную инфильтрацию легких.
Неинфекционные причины
Постоянная мокрота в горле может быть следствием развития внелегочных заболеваний. Гиперсекреция слизи зачастую связана с раздражением мерцательного эпителия, которое возникает при дисфункции ЖКТ, аллергических реакция, аутоиммунных сбоях и т.д. К неинфекционным причинам скопления мокроты в горле можно отнести:
Желтая мокрота, возникающая в горле по утрам, сигнализирует о нарушении работы органов пищеварения. Заброс дуоденального содержимого в верхние отделы пищевода приводит к раздражению слизистых оболочек и гиперсекреции слизи. Постоянная слизь в горле гелеобразной консистенции чаще свидетельствует о развитии аллергических реакций. На сенсибилизацию организма могут указывать заложенность носа, слезотечение, отек горла, постоянный кашель и т.д.
Следует отметить, что в горле собирается мокрота и по причине обезвоживания организма. Недостаток влаги в слизистых оболочках органов дыхания влечет за собой нарушение мукоцилиарного клиренса. Уменьшения процентного соотношения воды в слизи приводит к повышению ее плотности и эластичности, именно поэтому она может не отхаркиваться.
Особенности терапии

Важно! Обильное питье позволяет уменьшить вязкость слизи и ускорить процесс ее эвакуации из дыхательных путей.
Что делать, если отхаркивается зеленая слизь из горла? Зеленая и желтая мокрота возникает в случае развития бактериальной флоры в органах дыхания. Предотвратить распространение инфекции позволяет прием препаратов антибактериального действия. Если не пройти антибактериальную терапию при развитии ангины, бактериального фарингита или трахеита, болезнетворная флора опустится в нижние отделы органов дыхания и спровоцирует серьезные осложнения.
Этиотропная терапия
Как лечится зеленая мокрота в горле? В случае гиперсекреции патологического секрета, вызванной инфекционными возбудителями, необходимо принимать препараты этиотропного действия. Их применение препятствует распространению инфекции, вследствие чего нормализуется работа мукоцилиарного аппарата. Чтобы ускорить выделение слизи из горла, но при этом уменьшить ее объем, нужно принимать следующие виды медпрепаратов:
| Группа препаратов | Название препаратов | Принцип действия |
|---|---|---|
| антибиотики | «Аугментин», «Амоксиклав», «Флемоксин Салютаб» | препятствуют синтезу клеточных структур бактерий, что приводит к их гибели |
| противовирусные средства | «Арбидол», «Тамифлю», «Гропринозин» | угнетают репродуктивную активность вирусов за счет ингибирования синтеза патогенной ДНК |
| антигистаминные препараты | «Супрастин», «Кларитин», «Зиртек», «Лоратадин» | препятствуют синтезу циклооксигеназы, вследствие чего снижается концентрация медиаторов воспаления в пораженных слизистых |
| противовоспалительные и обеззараживающие лекарства | «Ингалипт», «Раствор Люголя», «Фарингосепт», «Орасепт» | ускоряют эпителизацию тканей и уничтожают патогенные микроорганизмы в очагах поражения |
Дискомфортное ощущение, связанное со скопление мокроты в горле, можно устранить ингаляциями. Вдыхание паров отхаркивающих средств приводит к уменьшению вязкости трахеобронхиального секрета, благодаря чему пациенту легче откашляться от слизи. Однако следует учесть, что прием медпрепаратов симптоматического и этиотропного действия предварительно должен согласовываться с отоларингологом.
Отхаркивающие средства
Что делать, если скапливается слизь на задней стенке горла? Ликвидировать скопившийся в органах дыхания вязкий секрет позволяют муколитики (разжижают слизь) и мукокинетики (ускоряют эвакуацию слизи). После приема медпрепаратов отхаркивается слизь значительно быстрее, что облегчает самочувствие пациента.
Как правило, мокрота зеленого цвета имеет плотную консистенцию, и чтобы увеличить ее текучесть, нужно принимать следующие лекарства секретолитического действия:
Важно! Если принимать муколитики с препаратами противокашлевого действия, слизь будет собираться в бронхах, что приведет к воспалению легких.
Чтобы желтая мокрота быстрее эвакуировалась из ЛОР-органов, следует принимать медикаменты, которые оказывают отхаркивающий (секретомоторный) эффект. Они нормализуют работу реснитчатого эпителия и стимулируют кашлевые центры, за счет чего пациент быстрее избавляется от неприятных симптомов.
Если в горле постоянно скапливается мокрота, ускорить ее эвакуацию позволит прием таких лекарств, как:
Если важный кашель не проходит в течение 5 дней, нужно обратиться за помощью к врачу. Затяжное отхаркивание слизи может быть следствием развития осложнений.



 Важно! Если принимать муколитики с препаратами противокашлевого действия, слизь будет собираться в бронхах, что приведет к воспалению легких.
Важно! Если принимать муколитики с препаратами противокашлевого действия, слизь будет собираться в бронхах, что приведет к воспалению легких.