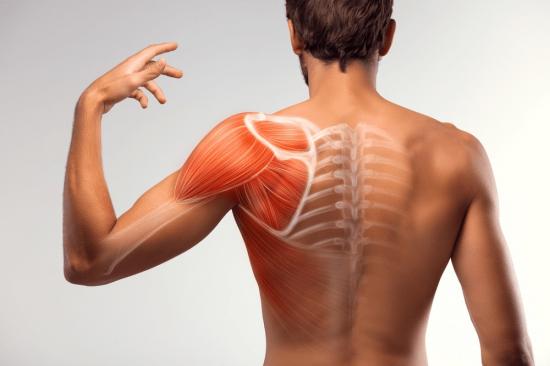
дефанс паравертебральных мышц что это
Дефанс мышц – симптом и его значение
Лечение в нашей клинике:
Мышечный дефанс – это клинический симптом, который опытному врачу может сказать очень многое о состоянии хрящевых тканей позвоночного столба и поражении корешковых нервов. Подразделяется на церебральный, вертебральный и локальный. Для понимания этого патологического процесса и способа определения степени дефанса мышц предлагаем ознакомится с этим материалом.
Начнем с того, что дефанс мышц является хоть и патологическим, но компенсаторным механизмом, действие которого направлено на обеспечение защиты тканей при нарушении целостности отдельных структур опорно-двигательного аппарата. Это если говорить про дискогенный или вертеброгенный синдром натяжения мышечного волокна. При локальном процессе нарушения иннервации дефанс чаще всего говорит о блокировке кровоснабжения и развитии ишемии. Поэтому защитные механизмы срабатывают таким образом, чтобы за счет натяжения мышцы обеспечить хотя бы временное восстановление кровотока.
При церебральной этиологии дефанса происходит блокировка работоспособности мышцы. Таким образом обеспечивается несколько иное действие защитного механизма. Натяжение мышцы способствует увеличению церебрального кровотока. Мозг получает больше артериальной крови и ресурсов для быстрого восстановления своей нормальной работы. Также дефанс мышц может быть связан с блокировкой распространения инфекции и другими причинами. Более детально поговорим обо всем этом в этой статье.
Если у вас присутствует напряжение мышц, которые вы не можете самостоятельно расслабить, то советуем как можно быстрее обратиться к врачу. Если это мышцы спины и шеи, то запишитесь на бесплатную консультацию вертебролога в нашей клинике мануальной терапии. Если мышцы напряжены в области бедра, ягодиц, голеней, рук, то вам желательно попасть на прием к неврологу или ортопеду. Эти доктора также ведут бесплатный прием пациентов в нашей клинике мануальной терапии в Москве.
Причины мышечного дефанса поясничного отдела
Чаще всего симптом мышечного дефанса определяется в поясничном отделе позвоночного столба. Это обусловлено анатомическими особенностями и физиологической нагрузкой.
Позвоночный столб человека состоит из отдельных тел позвонков. Между ними располагаются хрящевые диски. Они отвечают за распределение амортизационной нагрузки и защиту корешковых нервов, отходящих от спинного мозга через боковые фораминальные отверстия.
А теперь давайте рассмотрим, как устроен процесс иннервации мышечного волокна:
Сигнал приходит из двигательного центра, расположенного в головном мозге. Чрез структуры спинного мозга импульс проходит к корешковому нерву, в сплетение и затем направляется к миоцитам. Если на этому пути существует препятствие, то возникает чрезмерное напряжение мышечного волокна.
Мышечный дефанс поясничного отдела в большинстве случаев является защитной рефлекторной реакцией. Он возникает при следующих заболеваниях:
Дефанс поясничных мышц является важнейшим симптомом для определения состояния хрящевых межпозвоночных дисков. При оценке интенсивности проявления данного клинического симптома чем выше степень натяжения мышечного волокна, тем серьезнее проблема со здоровьем у человека.
Устранять самостоятельно чрезмерное натяжение мышц в области поясницы нельзя. Это приводит к тому, что усугубляется давление на поврежденные межпозвоночные диски. Увеличивается быстро размер грыжевого выпячивания пульпозного ядра. В итоге это может привести к секвестрованию межпозвоночной грыжи и необходимости проведения экстренного хирургического вмешательства.
Длительно наблюдающийся дефанс поясничных мышц очень опасен. Он может спровоцировать следующие патогенные процессы:
При обнаружении синдрома натяжения мышечного волокна в поясничном отделе позвоночника необходимо как можно быстрее устранять причину этой компенсаторной реакции. Провокационными факторами могут быть:
В ходе первичной бесплатной консультации в нашей клинике мануальной терапии врач дает пациенту индивидуальные рекомендации, при соблюдении которых устраняется действие негативных факторов. Это способствует более быстрому выздоровлению.
Что делать при дефансе паравертебральных мышц спины
Любой дефанс мышц спины – это патологическое состояние. При нем помощь пациенту должна оказываться как можно быстрее. Но стоит понимать, что просто использование миорелаксантов не даст лечебного эффекта и может причинить серьезный вред.
Миорелаксанты – это фармаколочгеиские препараты, которые блокируются способность миоцитов сокращаться. Таким образом происходит принудительное расслабление чрезмерно напряжённых мышц. Организм человека лишается своей защитной способности. На поврежденные ткани межпозвоночных дисков начинает оказываться колоссальное давление. В большинстве случаев это приводит либо к разрыву фиброзного кольца, либо к увеличению размеров грыжи (если экструзия произошла до появления синдрома натяжения).
При купировании дефанса происходит увеличение компрессионной и ишемической нагрузки на корешковые нервы и их ответвления. При атрофии корешкового нерва восстановление иннервации в будущем может потребовать значительного времени. В ряде случаев восстановить поврежденное нервное волокно не удается.
Поэтому не стоит заниматься самостоятельной диагностикой и лечением. Вся информация, представленная в этой статье, может быть использована вами исключительно в ознакомительных целях. Для постановки точного диагноза и проведения лечения стоит обратиться к врачу.
Первое, что нужно делать при обнаружении дефанса паравертебральных мышц – записаться на бесплатный прием вертебролога в нашей клинике мануальной терапии в Москве. В ходе первичного бесплатного приема специалист проведет полноценный осмотр и поставит предварительный диагноз. Затем вам будут даны индивидуальные рекомендации по проведению обследования и лечения того заболевания, которое и провоцирует избыточное мышечное натяжение.
Дефанс шейных мышц – причина головной боли
Особую опасность представляет собой дефанс мышц шеи – напряжение в области воротниковой зоны и выше. Очень часто это симптом разрушения межпозвоночных дисков. Не исключено искривление позвоночного столба и развитие синдрома задней позвоночной артерии.
При постоянном мышечном напряжении блокируется церебральный кровоток. На начальной стадии заболевания это вызывает регулярное появление так называемых головных болей мышечного перенапряжения.
Постепенно включается механизм вторичной компенсаторной реакции. В кровь выходит большое количество гормонов, отрицательно влияющих на тонус мышечной стенки кровеносных сосудов. Возникает сосудистый спазм. Это провоцирует повышение уровня артериального давления. При длительном течении патологии у пациента развивается артериальная гипертензия. В большинстве случаев именно мышечный дефанс шеи является причиной внезапного развития ишемического инсульта головного мозга и парализации человека.
Дефанс шейных мышц – это серьезная патология. При её появлении следует как можно быстрее обратиться к опытному неврологу или вертебрологу. Мануальное вытяжение позвоночного столба позволит снять избыточную компрессию с корешковых нервов и межпозвоночных дисков. Это будет способствовать физиологическому расслаблению мышц шеи и воротниковой зоны.
Затем целесообразно пройти полноценный курс лечения остеохондроза. Он может включать в себя следующие виды лечебного воздействия:
Для проведения комплексного лечения любого отдела позвончого столба следует обращаться к вертебрологу или неврологу. К сожалению, участковый терапевт в городской поликлинике не заинтересован в том, чтобы проводить именно лечение подобных дегенеративных процессов. Основная его задача, продиктованная медико-экономическими стандартами- как можно быстрее вернуть пациента к выполнению его профессиональных обязанностей. Человек должен как можно быстрее вернуться к работе. А как будет чувствовать себя его позвоночник – это участковому терапевту совершенно неважно.
Как определить степень дефанса мышц
Пациенту совершенно не нужно знать о том, как определить степень дефанса мышц, поскольку это входит в компетенцию того доктора, который занимается проведением диагностики.
Субъективно оценить этот параметр практически невозможно. Даже при минимальной степени чрезмерного натяжения паравертебральных мышц вам будет казаться, что движения в буквальном смысле этого слова парализованы или скованы.
Опытный врач степень натяжения определяет при проведении пальпации. Затем его выводы подтверждаются оценкой степени ограничения амплитуды подвижности и другими важными факторами.
Не занимайтесь самостоятельной диагностикой и лечением. Обращайтесь своевременно к врачу.
В Москве вы можете получить консультацию опытного вертебролога или невролога совершенно бесплатно в нашей клинике мануальной терапии. Заполните форму, расположенную далее на странице. В ближайшее время с вами свяжется администратор клиники и согласует время, удобное для вашего визита к нам.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Напряжение мышц (мышечный дефанс)
Выявление напряжения мышц спины (мышечного дефанса) является важной диагностической задачей. Этот признак может указывать на множество различных патологических состояний. При неврологическом осмотре пациента важно указать локализацию дефанса, его выраженность. Нередко важным является наличие одностороннего процесса. В целом же данный симптом развивается рефлекторно в ответ на имеющийся воспалительный процесс, болевой синдром вертеброгенной или дискогенной природы и представляет собой патологическую защитную реакцию организма.
Шея и воротниковая зона
Очень часто в неврологической практике встречается напряжение мышц шеи и воротниковой зоны. Болезненный мышечный спазм этих областей может говорить о наличии у пациента шейного остеохондроза, грыж межпозвонковых дисков, головной боли, напряжении. Иногда, в контексте других проявлений, данный симптом может говорить в пользу дегенеративных заболеваний нервной системы, в частности рассеянном склерозе, болезни Штрюмпеля.
Грудной и поясничный отдел
Напряжение мышц грудного и поясничного отдела позвоночника говорит, прежде всего, о вертеброгенной патологии. При одностороннем расположении, а также минимальной визуальной оценки положения оси позвоночника можно предположить наличие у пациента сколиотической деформации. Иногда мышечный дефанс достигает такой степени, что становится выраженным ограничение движений в позвоночнике, что также необходимо отмечать во время написания осмотра.
Именно дефанс мышц шеи и спины является одним из важнейших критериев оценки эффективности и адекватности лечения. Как правило, назначения миорелаксантов (баклосан, мидокалм, сирдалуд и другие), процедур массажа (при отсутствии противопоказаний) и физиотерапии бывает достаточным для решения этой проблемы.

При наличии болезненного мышечного спазма важно помнить о том, что это лишь одно из проявлений заболевания. И меры терапии, соответственно, должны быть направлены на лечение патологии в целом. Тогда как сами пациенты нередко пытаются своими силами справиться с данным симптомом, что в итоге приводит к ухудшению общего состояния.
3 причины, почему сеть клиник
«Московский доктор»
Многие пациенты по возможности избегают походов в государственные поликлиники из-за нежелания стоять в долгих очередях, неприязни к «больничной обстановке», страха попасть к некомпетентным врачам. В клинике «Московский Доктор» такие проблемы отсутствуют. У нас работают только высококвалифицированные специалисты, которые всегда готовы выслушать жалобы пациентов и оказать помощь. На входе всегда встречает дружелюбный администратор, которому можно задать любые интересующие вопросы. Атмосфера в клинике благоприятная, выполнен современный ремонт. Психологический комфорт всегда способствует скорейшему выздоровлению.
Полный комплекс оказываемых услуг
В клинике «Московский Доктор» работают опытные врачи по разным направлениям, с какой бы проблемой вы не столкнулись, они всегда найдут для нее подходящее решение. Все врачи имеют высокую квалификацию в своей области, регулярно посещают научные семинары.
Напряжение мышц
Мышечный дефанс – так по-научному называется напряжение мышц того или иного участка тела, достаточно распространенное явление. В нормальном состоянии работа мышечной ткани представляется в виде ровной и эластичной поверхности с равным расслаблением или напряжением. Однако случаются ситуации, когда по тем или иным причинам отдельные мышечные волокна или даже группы мышц постоянно находятся в напряженном, натянутом состоянии независимо от воли человека. Такое явления принято называть спазмом. Оно причиняет дискомфорт и мешает нормальной жизни человека.
Чем грозят спазмы мышц?
Мышца, находящаяся в постоянном напряжении испытывает дефицит питательных веществ, ведь нервы и сосуды постоянно пережаты. При этом ввиду особого устройства человеческого организма, а именно его кровеносной системы страдать могут не только те мышцы, к которым не поступает питание. Например, при напряжении шейных мышц очень часто защемляется блуждающий нерв, который отвечает за энергоинформационный обмен поджелудочной железы. Ввиду этого поджелудочная железа не вырабатывает достаточное количество ферментов, а человек сталкивается с расстройством пищеварительного тракта при его полном здоровье.
Помимо нарушенного кровяного и энергоинформационного обмена постоянно сокращенные мышцы требуют постоянного питание, что приводит к существенному повышению энергозатрат со стороны организма. А учитывая, что напряжение постоянное и проявляется даже во сне, то организм очень быстро истощается и устает.
Как проявляется мышечный дефанс?
Обычно пациенты с мышечным дефансом отмечают у себя следующие проблемы:
1.Боль в пораженной области – ноющая, давящая, свербящая;
2.Иррадиация боли в плечо, голову, глаза;
3.Скованность движений – невозможно совершить полные движения рукой или головой;
Также при осмотре врачом часто отмечаются боли в области мышц разгибающих спину и поддерживающих лопатку. Боль усиливается при пальпации пораженного участка и приносит значительный дискомфорт.
Почему возникают спазмы мышц?
В большинстве случаев возникновение напряжения мышц обусловлено следующими причинами:
1.Остеохондроз позвоночника и его осложнения (протузии, грыжи);
2.Серьезные травмы и ушибы позвоночника;
3.Длительное нахождение в неправильных позах;
4.Сильные эмоциональные потрясения и стрессы;
Механизм возникновения мышечного спазма еще до конца не изучен, однако отмечают несколько факторов, влияющих на возникновение дефанса мышц:
1.Электролитический обмен – ученые выявили четкую связь между состоянием гидратации организма и возникновением мышечных спазмов. Именно поэтому во время интенсивных занятий спортом рекомендуется употреблять щелочное питье. Однако переусердствовать тоже не нужно – избыток воды также приводит к дисбалансу минеральных веществ;
2.Низкий уровень кальция – при снижении кальция в организме резко снижается концентрация и объем внутриклеточной жидкости. В результате этого нервные окончания подвергаются излишнему давлению и постоянному раздражению, что приводит к образованию спазмов;
3.Усталость – в нормальном состоянии после сокращения мышцы должен наступить период расслабления или релаксации, который более длителен по времени. Если мышцы не успевают отдыхать, то они сужаются, что воспринимается организмом, как очередной период нагрузки и провоцирует возникновение спазма.
Лечение мышечного напряжения
Алгоритм лечения включает в себя не только снятие болевого синдрома, но и эффективный курс в отношении причины, вызывающей спазм. Ведь чаще всего мышечный спазм стоит рассматривать не как местное проявление боли, а как реакцию организма на постоянное сдавливание нервных корешков.
Наиболее эффективным способом избавления от мышечного напряжения считается комплексный подход, включающий в себя применение таких методик, как:
1.Фармакопунтура;
2.Иглорефлексотерапия;
3.Вытяжение позвоночника;
4.Курс массажа и мануального воздействия;
5.Лечебная физкультура;
6.Прием витаминных и общеукрепляющих препаратов;
7.Диета.
После эффективного лечения стоит обратить особое внимание на профилактику подобных состояний. Для этого стоит тщательно размять и разогреть мышцы перед предстоящей физической нагрузкой, а также стараться проводить регулярную гимнастику для поддержания мышц в гибком состоянии.
БОЛИ В СПИНЕ: болезненный мышечный спазм и его лечение миорелаксантами
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы