дриллинг яичников что это такое
Дриллинг яичников
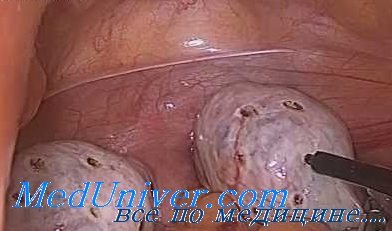
Дриллинг яичников (от английского drilling– сверление) – хирургическая процедура, направленная на лечение синдрома поликистозных яичников.
Поликистоз – причина бесплодия
Поликистоз яичников – распространенная причина женского бесплодия. Заболевание проявляется нерегулярными месячными, повышением уровня мужских гормонов и большим количеством фолликулов на УЗИ.
Для чего делают насечки на яичниках
Мужские гормоны в яичниках продуцирует лютеиновая ткань. Логика дриллинга проста: уменьшая объем ткани – уменьшаем мужские гормоны. Для этого на полости яичника делается несколько небольших насечек, размером не более 2 мм. Стимулируя наступление овуляции, мы нисколько не угрожаем резерву яйцеклеток, хранящихся в яичниках.
Как проходит операция
Дриллинг яичников проводится лапароскопическим методом лапароскопическим методом – без больших разрезов и с ускоренным восстановлением. На животе делают проколы для инструментов размером от 0,5 до 1 см. Один прокол нужен для камеры, изображение с которой выводится на экран. Для удобства хирургических манипуляций живот надувают углекислым газом. После проведения операции на животе не остается заметных следов. Для закрытия ранок используют хирургический клей, в этом случае не нужно обрабатывать ранку или снимать швы. В день операции можно возвращаться домой.
Как вылечить поликистоз без дриллинга
Хирургическое вмешательство – не единственный способ лечения поликистоза яичников. Первая линия терапии – это снижение веса. Если это не помогло, заболевание успешно лечится медикаментами. Поэтому в Клинике Нуриевых проводят дриллинг яичников только вместе с другими лапароскопическим операциями по диагностике труб, лечению эндометриоза и др.
Услуги оказываются в Клинике Нуриевых по адресам г. Казань, ул. Братьев Касимовых, 40а, ул. Серова, 48 или в клинике-партнере.
Врачи
Запишитесь на прием
Заполните форму, и мы перезвоним вам для уточнения деталей приема
Эта статья будет полезна всем тем, кто хочет забеременеть, и не имеет стойких проблем со здоровьем. Впрочем, женщинам без труб, или тем, кто хочет предохраняться от нежеланного зачатия. статья может быть так же полезна.
Дриллинг яичников что это такое
Вопрос о том, является ли дриллинг яичников удачным методом лечения больных с СПКЯ и резистентностью к кломифена цитрату, остается предметом активных споров. Данный метод заключается в лапароскопической каутеризации, диатермокоагуляции или лазерной вапоризации яичников в нескольких местах с целью уменьшения концентрации внутрияичниковых и циркулирующих в периферической крови андрогенов путем уменьшения объема стромы яичников (современный вариант классической операции клиновидной резекции яичников).
Есть сообщения о том, что дриллинг яичников приводит к восстановлению самопроизвольной овуляции или, по крайней мере, восстанавливает чувствительность к лечению кломифена цитратом. Однако нередко образуются послеоперационные спайки, что может поставить под угрозу детородную способность женщины. Концентрация тестостерона в сыворотке крови обычно снижается приблизительно на 40-50%, по меньшей мере на несколько месяцев.
При адекватном использовании метода у 70-90% женщин после дриллинга яичников восстанавливается овуляция, а у 50-80% из них происходит зачатие. Следовательно, дриллинг яичников может оказаться наилучшим методом лечения для кломифенрезистентных пациенток, которые не могут воспользоваться альтернативными методами (например, экзогенными гонадотропинами) по причине их высокой стоимости или из каких-либо иных соображений.
Дриллинг яичников неэффективен при резистентности к инсулину, обусловленной расстройствами обмена веществ, и при нарушениях жирового обмена.
Ингибиторы ароматазы
Кломифена цитрат — один из основных препаратов для индукции овуляции, так как на данный момент не существует альтернативного препарата, обладающего теми же преимуществами: прием внутрь, ограниченные требования к мониторингу, незначительные побочные эффекты, а также сравнительно низкая стоимость и невысокий риск развития многоплодной беременности. Однако при лечении следует применять наименьшую эффективную дозу, выявленную при применении, и не нужно проводить более 6 циклов лечения.
Неспособность к зачатию при успешной индукции овуляции кломифена цитратом — показание к более детальному обследованию, направленному на исключение других факторов бесплодия или к тому, чтобы полностью изменить стратегию лечения. Для женщин с СПКЯ метформин определенно служит одним из важных препаратов второго, а возможно, и первого ряда. Однако не следует отказываться и от применения других доступных препаратов.
Ароматаза — микросомальная составляющая цитохрома Р450 суперсемейства ферментов, содержащих гемопротеин (P450arom, продукт гена CYP19). Ароматаза служит одним из катализаторов синтеза эстрогенов: преобразования андростендиона и тестостерона посредством трех этапов гидроксилирования в эстрон и эстрадиол соответственно. Ароматаза действует на многие ткани, такие как яичники, мозг, жировая ткань, мышцы, печень, ткань молочной железы и злокачественные опухоли молочной железы.
Основными источниками циркулирующих эстрогенов служат яичники у женщин в преклимактерическом периоде и жировая ткань у женщин в постменопаузе. Ароматаза — хорошая мишень для селективного ингибирования, так как синтез эстрогена является заключительным этапом в биосинтезе.
Потенциальные преимущества применения ингибиторов ароматазы для индукции овуляции:
• Высокий процент успешных беременностей
• Монофолликулярная овуляция у большинства неовулирующих женщин
• Высокая безопасность из-за короткого периода полувыведения и малого количества неблагоприятных эффектов
• Небольшая доля многоплодных беременностей
• Пониженный риск тяжелого синдрома гиперстимуляции яичников
• Меньшая доза ФСГ, необходимая для контролируемой индукции овуляции
• Улучшенная реакция на ФСГ у слабо реагирующих пациенток
• Низкая стоимость лечения (в среднем 30-100 долларов за цикл)
• Удобство введения препарата: прием внутрь, различные режимы, включая однократный прием.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Дриллинг яичников
Яйцевое сверление – операция, которая включает в себя создание небольших отверстий размером 2 мм в каждом яичнике
Практическая информация
Миниинвазивные техники
Основные операции
Фертилоскопия с овариальным буровым и трубчатым синим тестом
Дриллинг яичников это операция, которая заключается в выполнении небольших отверстий по 2 мм в каждый яичник (“дриллинг” в переводе с английского означает прокалывание). Он может быть выполнен посредством лапароскопии или фертилоскопии.
Данный метод позволяет помогать пациенткам, страдающим от бесплодия, связанного с отсутствием овуляции при синдроме поликистозных яичников (СПКЯ).
Речь идет об эндокринном заболевании, наиболее часто встречающемся у женщин в детородном возрасте (10%). Один только СПКЯ является причиной 70% всех случаев бесплодия связанных с отсутствием овуляции.
При отсутствии овуляции связанной с СПКЯ, лечение, в первую очередь, состоит в принятии медицинского препарата, индуктирующего её, Кломида (Clomid). При избыточном весе, предписывается также соблюдение диеты. Действительно, возвращение к нормальному весу может также иметь положительное воздействие на овуляцию и репродуктивность. Медикаментозное лечение требует проведение регулярных УЗИ для контроля овуляции и согласования по времени принятия лекарственных препаратов. Данное медикаментозное лечение позволяет забеременеть в 50% случаях в течение 6 месяцев его прохождения.
Дриллинг яичников входит во вторую очередь способов лечения в случае неудачи, постигнутой в ходе медикаментозного лечения. Он позволяет добиться возможности забеременеть в среднем в 50-60% случаев в течение 6-12 месяцев после проведения операции.
Дриллинг яичников характеризуется следующими преимуществами:
Вместе с этим, дриллинг яичников остается рекомендуемым в качестве 2-ой очереди возможности лечения после неудачных результатов применения медикаментозных препаратов, с учетом :
При этом, дриллинг яичников, выполняемый посредством фертилоскопии представляет собой менее инвазивный подход, чем лапароскопия, выполняясь в амбулаторных условиях под местной и региональной анестезией.
В этом контексте, место дриллинга яичников посредством фертилоскопии в качестве способа лечения первой очереди может обсуждаться с учётом выбора самой пациентки.
Дриллинг яичников в Ницце
Поскольку каждый пациент уникален, имеет свой собственный опыт и разные впечатления, доверяйте экспертам руки доктора Лука Велемира.
Лапароскопический дриллинг яичников для индукции овуляции у женщин с ановуляцией при синдроме поликистозных яичников
Актуальность:
Синдром поликистозных яичников (СПКЯ) является распространенным заболеванием, поражающим от 8 до 13% женщин репродуктивного возраста. Кломифена цитрат (КЦ) используется в качестве терапии первой линии у женщин с СПКЯ. В соответствии с новыми рекомендациями индукция овуляции с применением летрозола должна быть терапией первой линии, однако, использование летрозола – “off-label”. Следовательно, КЦ все еще широко применяется. Примерно у 20% женщин при использовании КЦ овуляция не происходит. У женщин, резистентных к КЦ, можно применять гонадотропины или другие препараты, приводящие к овуляции. Применение этих препаратов не всегда успешно, может отнимать много времени и вызывать нежелательные явления, такие как: многоплодная беременность и отмена цикла из-за чрезмерного ответа. Лапароскопический дриллинг яичников (ЛДЯ) является хирургической альтернативой медикаментозному лечению. Существуют риски, связанные с операцией, такие как осложнения от анестезии, присоединение инфекции и спаечный процесс.
Цель исследования:
Оценить эффективность и безопасность ЛДЯ с выполнением медикаментозной индукции овуляции или без нее по сравнению с выполнением только медикаментозной индукции овуляции у женщин с ановуляцией при СПКЯ и КЦ-резистентностью.
Методы поиска:
До 8 октября 2019 года был выполнен поиск в электронных базах данных реестра Кокрановской группы по гинекологии и фертильности (Cochrane Gynaecology and Fertility Group [CGFG]), CENTRAL, MEDLINE, Embase, PsycINFO, CINAHL и двух реестрах исследований. Была выполнена проверка библиографических списков, установлен контакт с авторами исследований и экспертами в этой области для выявления дополнительных исследований.
Критерии включения:
В анализ включали рандомизированные контролируемые исследования (РКИ), включающие женщин с ановуляцией при СПКЯ и резистентностью к КЦ, которым выполняли: ЛДЯ с медикаментозной индукцией овуляции или без нее; ЛДЯ с применением вспомогательных репродуктивных технологий (ВРТ) по сравнению с выполнением только ВРТ; ЛДЯ с операцией “second-look” по сравнению с выжидательной тактикой или различные методы ЛДЯ.
Сбор и анализ данных:
Основные результаты:
Заключение авторов:
Дриллинг яичников что это такое
ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России; ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России
Хирургические аспекты лечения синдрома поликистозных яичников
Журнал: Проблемы репродукции. 2020;26(5): 65-71
Андреева Е.Н., Шереметьева Е.В., Аракелян А.С. Хирургические аспекты лечения синдрома поликистозных яичников. Проблемы репродукции. 2020;26(5):65-71.
Andreeva EN, Sheremetyeva EV, Arakelyan AS. Surgical aspects of treating polycystic ovary syndrome. Russian Journal of Human Reproduction. 2020;26(5):65-71.
https://doi.org/10.17116/repro20202605165
ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России; ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
Синдром поликистозных яичников (СПЯ) является одной из часто встречающихся эндокринопатий. Согласно данным современной литературы, СПЯ выявляется у каждой десятой женщины репродуктивного возраста и составляет до 90% всех форм гиперандрогении. Склерокистозные яичники описаны I.F. Stein и M.L. Leventhal в 1935 г. как синдром аменореи и увеличенных яичников, сочетающийся примерно в 60% случаев с гирсутизмом и в каждом втором случае с ожирением. С начала 2000-х годов отмечено существование большого разнообразия фенотипов синдрома, проявляющегося значительной вариацией клинической картины заболевания, эндокринного профиля и морфологических признаков. Хирургический метод лечения СПЯ предложен I.F. Stein и M.L. Leventhal (а по некоторым данным, отечественными авторами Я.К. Хачкурузовым и С.К. Лесным) в виде лапаротомии и двусторонней клиновидной резекции 1 /2 или 3 /4 ткани яичников, после которой наблюдали нормализацию менструальной функции и наступление беременности у больных с этим синдромом. Эволюция процесса лечения СПЯ коснулась и хирургического подхода: вместо лапаротомического доступа начали использовать лапароскопический, а клиновидная резекция (вследствие отрицательного влияния на овариальный резерв) заменена дриллингом яичников. Согласно Международным клиническим рекомендациям 2018 г. по ведению СПЯ, хирургический метод лечения является методом лечения второй линии для женщин с СПЯ с кломифенрезистентностью, ановуляторным бесплодием и отсутствием других факторов бесплодия в паре.
ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России; ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России
Даты принятия в печать:
Синдром поликистозных яичников (СПЯ) (код по МКБ-10: E28.2 Синдром поликистоза яичников) — одна их самых часто встречающихся патологий у женщин репродуктивного возраста в рамках эндокринного гинекологического статуса. По современным данным, частота выявления СПЯ у женщин репродуктивного возраста составляет около 10—15%. В последние годы СПЯ стали рассматривать как одну из составных частей метаболического синдрома (МС), предрасполагающего к формированию кардиометаболических осложнений, таких как сахарный диабет 2-го типа (СД 2-го типа), артериальная гипертензия, дислипидемия. В связи с этим СПЯ можно определить как полигенное эндокринное расстройство, обусловленное наследственными факторами и факторами внешней среды [1, 2].
Более 70 лет проблема патогенеза, диагностики и лечения СПЯ остается актуальной для ученых и клиницистов. Начиная с работы I.F. Stein и M.L. Leventhal (1935 г.) продолжается интенсивное изучение патогенеза заболевания и поиск оптимальных методов его лечения. Патогенез синдрома до настоящего времени раскрыт не полностью.
Сначала заболевание рассматривалось как гинекологическое нарушение, проявляющееся нарушением менструальной и репродуктивной функции с симптомами гиперандрогении. Вскоре стало ясно, что причиной заболевания являются нейроэндокринные механизмы, регулирующие овуляторную и стероидпродуцирующую функцию яичников. Обращено внимание на частое сочетание СПЯ и ожирения. В этом аспекте жировая ткань рассматривалась как источник образования дополнительного пула андрогенов и эстрогенов в результате периферического метаболизма. В то же время связь СПЯ с нарушениями углеводного обмена долгое время не находила объяснения. Лишь в начале 80-х годов прошлого века R.L. Barbieri впервые связал патогенез синдрома с инсулинорезистентностью и компенсаторной гиперинсулинемией [3].
В 2003 г. в Роттердаме принят Консенсус по критериям диагностики СПЯ [4]. Далее, согласно Российским клиническим рекомендациям (2016) и Международному клиническому протоколу (2018), выделены основные фенотипы заболевания, которые формируются сочетанием 2 из 3 «больших» диагностических критериев: ановуляции (АН), клинической или лабораторной гиперандрогении (ГА), поликистозных яичников по данным ультразвукового исследования (УЗИ) (ПКЯ-УЗИ):
— Фенотип A: АН+ГА+ПКЯ-УЗИ;
— Фенотип C: ГА+ПКЯ-УЗИ;
— Фенотип D: АН+ПКЯ-УЗИ [1, 2].
Фенотипическое деление СПЯ крайне важно для клинициста, так как помогает предположить степень агрессивности течения самого заболевания, а также развитие осложнений данного синдрома [5].
СПЯ является диагнозом исключения. В рамках дифференциальной диагностики важно исключить такие заболевания, как неклассическая форма врожденной дисфункции коры надпочечников (ВДКН), синдром гиперпролактинемии, синдром Иценко—Кушинга, андрогенпродуцирующие опухоли яичников/надпочечников и т.д. [3].
Целью лечения СПЯ является восстановление и нормализация овуляторного менструального цикла и фертильности, коррекция метаболических нарушений, нормализация массы тела, устранение кожных проявлений гиперандрогении (андрогензависимой дермопатии). При разработке индивидуального плана ведения пациентки учитывают основные жалобы, наличие риска развития сердечно-сосудистых заболеваний, репродуктивные установки и прочие факторы [1, 2, 4].
Эволюция хирургического лечения женщин с синдромом поликистозных яичников
Эффективность хирургического вмешательства при СПЯ установлена эмпирически. Авторы хирургического лечения наблюдали спонтанное восстановление менструальной функции у больных с СПЯ [6]. В течение 30 лет клиновидная резекция была единственным возможным хирургическим методом лечения пациенток с этим синдромом. Операция проводилась лапаротомическим доступом с иссечением до 75% ткани яичников. Данный вид оперативного вмешательства часто сопровождался развитием преждевременной недостаточности яичников и спаечного процесса. Причина эффективности данной операции в восстановлении нормальной функции яичников, учитывая уменьшение фолликулярного пула, до сих пор неясна. Одной из наиболее вероятных версий является предположение о том, что положительный результат достигается за счет уменьшения андрогенсекретирующей стромы [7]. Несмотря на то что овуляция после проведения клиновидной резекции восстанавливается у 90% пациенток, беременность наступает не более чем у 60%. Объяснением этому может служить тот факт, что данный метод хирургического вмешательства в 40—90% случаев сопровождается образованием спаечного процесса [7].
Выбор эндоскопического метода с целью хирургического лечения СПЯ благодаря малой травматизации позволяет избежать обширного спаечного процесса и достичь хорошего косметического эффекта [2]. Во время хирургического вмешательства на яичниках есть возможность одновременно устранить и другие вероятные причины сочетанной формы бесплодия (спаечный процесс, миома матки, эндометриоз и т.д.) [7]. O. Lunde и соавт. оценили риск развития различных заболеваний и осложнений после 15—25 лет наблюдения за женщинами с СПЯ, которым проведена клиновидная резекция яичников. Наблюдение за 149 женщинами с СПЯ показало, что СД 2-го типа был единственным сопутствующим заболеванием, частота которого значительно возросла с течением времени. Никаких существенных изменений в отношении онкозаболеваний, специфичных для женщин, не наблюдалось. Кроме того, относительный риск сердечно-сосудистых заболеваний не менялся с течением времени [8].
С начала эры лапароскопического вмешательства при СПЯ можно выделить следующие методы лапароскопического хирургического вмешательства:
1. Дриллинг (ультразвуковой, электрический, лазерный, диатермический) — отверстия в яичнике глубиной 0,5 см на расстоянии 1 см.
2. Каутеризация — неглубокие насечки на яичниках.
3. Демедулляция — удаление внутреннего (мозгового) слоя яичника.
4. Декортикация — удаление поверхностного слоя (капсулы) яичника [4, 7].
В последние годы чаще проводят дриллинг яичников [9]. Четкие стандарты для лапароскопического дриллинга яичников в настоящее время не разработаны. Различают следующие методы лапароскопического дриллинга яичников (ЛДЯ), который производится диатермокаутером либо моно- или биполярным электродом:
1. Диатермокаутеризация, когда коагуляция яичников проводится манипулятором, нагреваемым электрическим током (как правило, производится до 15 отверстий, погружение в ткань яичника — на 7—10 мм).
2. Электрокаутеризация, когда коагуляция производится монополярным электродом (как правило, от 4 до 20 погружений в ткань яичника на 3—15 мм). Недостатком использования биполярного манипулятора является обугливание тканей из-за высокого температурного режима.
Существует еще лазерная вапоризация, когда происходит испарение ткани яичника под воздействием лазера [9].
Деструкция фолликулов яичников и стромы после ЛДЯ вызывает уменьшение уровня сывороточных андрогенов и ингибинов; это способствует увеличению выработки фолликулостимулирующего гормона (ФСГ), в результате чего восстанавливается овуляторная функция яичников. Кроме того, деструкция части фолликулярного аппарата уменьшает избыточную продукцию антимюллерова гормона (АМГ) гранулезными клетками и способствует восстановлению фолликулогенеза. В результате ЛДЯ усиливается кровоснабжение яичника, что ведет к повышению доставки гонадотропных гормонов к его тканям. Синтез местных факторов роста (например, инсулиноподобного фактора роста 1-го типа) в ответ на воздействие тепловой энергии при ЛДЯ способен усиливать воздействие ФСГ на фолликулогенез [9].
В среднем 20—30% женщин с СПЯ и бесплодием не получают ожидаемого эффекта от ЛДЯ. По мнению исследователей, это происходит по следующим причинам: неадекватная деструкция тканей яичников и врожденная резистентность яичников [7, 8]. Если в течение 12 мес после ЛДЯ, несмотря на регулярные овуляторные циклы, не наступает беременность или в течение 6—8 нед отсутствует овуляция, то определяется резистентность к ЛДЯ [7, 10, 11]. Протокол ЛДЯ с проведением 4 проколов в каждом яичнике с использованием энергии 30 Вт в течение 5 с на каждый прокол (600 Дж на каждый яичник) обусловливает наиболее благоприятные исходы (67% спонтанных овуляций). Уменьшение дозы тепловой энергии и количества проколов может снижать шансы наступления спонтанной овуляции и зачатия. Увеличение числа проколов (более 7) или воздействие дозы тепловой энергии выше 1000 Дж на яичник вызывает обширную деструкцию тканей, не улучшая исходы [10, 11].
Рядом авторов выдвинуто предположение, что односторонний ЛДЯ по эффективности не отличается от двустороннего вмешательства. Метаанализ 8 РКИ (n=484 с СПЯ и кломифенрезистентностью) показал отсутствие существенных различий в показателях овуляции, наступления клинической беременности и живорождений/выкидышей. Уровни АМГ были сопоставимыми в двух (одно- и двусторонний ЛДЯ) протоколах [12, 13].
E. Debras и соавт. оценили долгосрочные результаты ЛДЯ в отношении наступления беременности в ретроспективном наблюдательном многоцентровом исследовании (n=289, средний период наблюдения — 28,4 мес). После операции у 137 (47,4%) женщин наступила беременность, причем 71 (51,8%) из них была спонтанной, у 48 (16,6%) женщин наступило 2 беременности. Факторы, влияющие на эффективность проведенного хирургического вмешательства, следующие: индекс массы тела, бесплодие менее 3 лет, возраст до 35 лет. Повторная операция проведена 33 пациенткам, у 19 (57,6%) женщин наступила беременность [14].
Согласно Российским клиническим рекомендациям (2016), проведение хирургического лечения может быть рекомендовано женщинам с СПЯ и ненаступлением беременности, кломифенрезистентностью, высоким уровнем лютеинизирующего гормона и другими показаниями к хирургическому вмешательству (эндометриоз, трубно-перитонеальный фактор бесплодия), а также при невозможности мониторинга выполнения схем стимуляции суперовуляции (например, гонадотропинов) (УУР В, УДД 2b) [1]. В реальной клинической практике не рекомендовано проводить ЛДЯ с целью решения проблем, не связанных с бесплодием (например, для коррекции нерегулярного менструального цикла или синдрома гиперандрогении) (УУР В, УДД 2в) [1]. Подтверждение данному заключению дали авторы крупного Кокрейновского анализа (2017), в котором рассмотрены результаты 22 рандомизированных клинических исследований (РКИ) (n=2278) и показано отсутствие четких данных о том, что ЛДЯ способствует восстановлению менструального цикла или компенсирует андрогензависимую дермопатию [15]. В клинических рекомендациях есть информация о том, когда и как использовать кломифена цитрат после лапароскопического дриллинга в отсутствие овуляции: через 12 нед; после 6 мес применения кломифена цитрата можно применять гонадотропины (УУР В, УДД 2в) [1]. В период послеоперационной реабилитации пациентке следует рекомендовать ограничение тяжелых физических нагрузок и профилактику запоров. Наступление беременности после хирургического лечения возможно в течение 3 мес после операции [1]. Согласно Международным клиническим рекомендациям (2018), хирургический метод лечения является методом лечения второй линии для женщин с СПЯ при ановуляторном бесплодии, у которых выявлена кломифенрезистентность и нет других факторов бесплодия [2]. ЛДЯ может быть предложен в качестве лечения первой линии, если лапароскопия показана по другой причине женщинам с СПЯ и ановуляторным бесплодием без других факторов бесплодия. Важно взвешивать пользу и риск от планируемого хирургического вмешательства [2]. Авторы международного клинического протокола отмечают, что на уровень рождаемости, ответ на восстановление репродуктивной функции и исходы беременности влияют такие факторы, как уровень глюкозы в крови, масса тела, уровень артериального давления, а также наличие вредных привычек (курение и/или алкоголь) [2]. Поэтому очень важна полноценная подготовка к этому этапу лечения.
T. Chitra и соавт. провели исследование влияния ЛДЯ на уровень гомоцистеина у женщин с СПЯ, предполагая, что этот метод лечения может опосредованно способствовать снижению риска развития гипергомоцистеинемии, ассоциированной с риском сердечно-сосудистых заболеваний. Авторы заключают, что ЛДЯ способствует снижению уровня гомоцистеина (p