голеностоп что это фото
Голеностоп – это где?

Анатомические хитрости голеностопного сустава
По исследованиям, голеностоп представляет собой подвижное соединение эпифизов, или оконченных частей костей голени. Кроме того, голень сочленяется с таранной плюсневой костью. Голеностоп нередко носит другое название – поперечный сустав стопы. Это блоковидный вид сочленений. При этом низ таранной кости наравне с другими костями формирует подтаранный сустав вместе с другими частями костей, находящихся в этой зоне.
Некоторые ошибаются, приравнивая голеностоп и лодыжку. На самом деле щиколотка (или лодыжка) представляет собой часть голеностопного соединения. Снаружи сустав представлен латеральной лодыжкой. Внутренняя часть имеет название – «медиальная лодыжка». Не стоит удивляться, что щиколотки одной конечности располагаются на разных уровнях: внутренняя часть размещается выше наружной.
Типичные травмы
Среди классических травмоопасных состояний для этого участка тела, самыми распространенными медики считают следующие.
Кроме того, медикам приходиться бороться со следующего типа патологиями.
По исследованиям, фиброма – довольно частое явление в медицинской практике. При этом не исключено формирование и развитие этого новообразования на внутренней кости. Шишка соединяется с костной тканью и разрастается быстро. Первым и правильным средством для диагностики является рентген.
Важно! Лечением занимаются только профессионалы, обладающие знаниями в этой области, изучавшие характеристику травм такого типа.
Как распознать, что наступила травма?
О признаках травмы
Врачи отмечают следующие признаки:
Примечательный факт! Иногда при травмах сустава повреждаются участки, находящиеся от самого голеностопа далеко. Пример: именное повреждение Мезоннева, когда трескается малая берцовая кость.
Как предстоит лечиться?
Краткий ликбез о лечении поврежденного голеностопа
Доктор поставит диагноз, подберет правильную методику исцеления для пациента. Временной интервал между травмой и полным выздоровлением продиктован характером действий самого пациента. От чего зависит успех выздоровления?
Интересно, что успех лечения зависит от дисциплинированности пациента. К тому же, желание поправиться и четкость соблюдения врачебных советов также играют немаловажную роль.
Профилактические секреты
Функциональная анатомия, биомеханика определяет профилактику травм голеностопного сустава. Для обеспечения функциональности этой части проще вовремя предотвратить, чем лечить. В целях профилактики людям рекомендуется пользоваться ортопедическими аппаратами. Врачи особенно выделяют три вида приспособлений.
Подобные средства применяют для профилактики, при восстановлении работы голеностопного сустава. Ортопеды выписывают вкладки в обувь. К примеру, эти приспособления эффективны для людей с повреждениями ахиллового сухожилия. Более того, выгодно их использовать при тендините заднего участка большеберцовой кости. Вкладыши поддерживают свод стопы.
Иногда обращаются к перевязке сустава с помощью обычного медицинского бинта. По исследованиям американских ученых, бинтование в ряде случае более эффективно. Хотя стабильность сустава гарантировать на долгое время нельзя ввиду ослабления бинта спустя 20 минут после упражнений. Однако бинтование активно используют после острой травмы или в качестве промежуточного средства в реабилитационных занятиях.
Выбор голеностопных ортезов, или бандажей, зависит от строения индивидуального характера. В любом случае бандаж помогает уменьшить нагрузку на сустав, оберегает его от более серьезных травм. Снятие болевого синдрома также положительно сказывается на качестве жизни пациента.
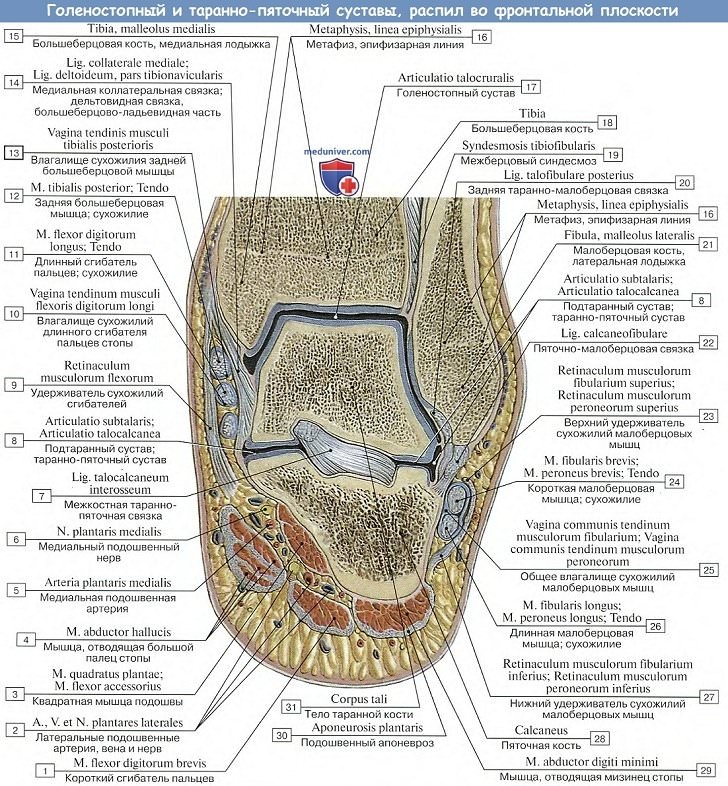
Голеностопный сустав
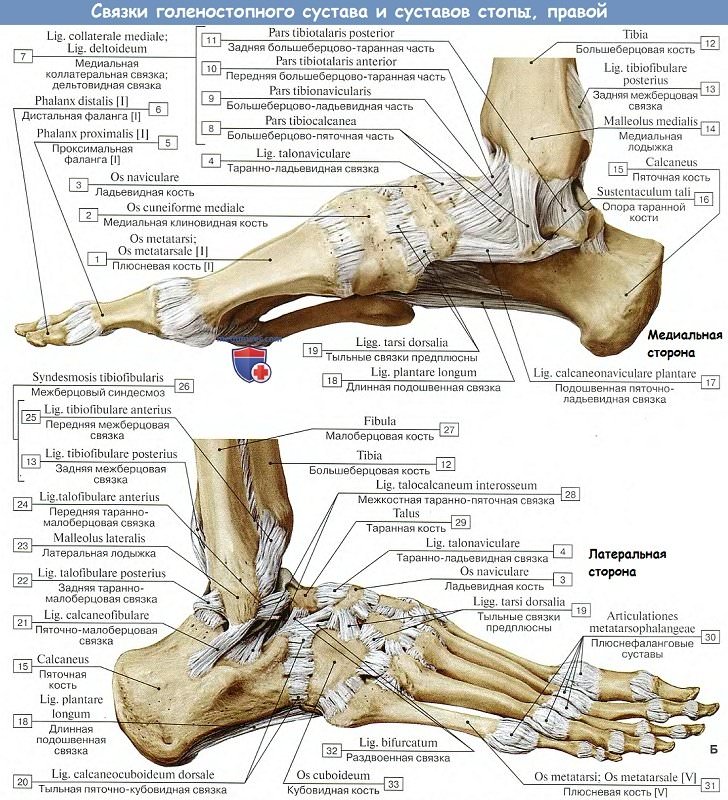
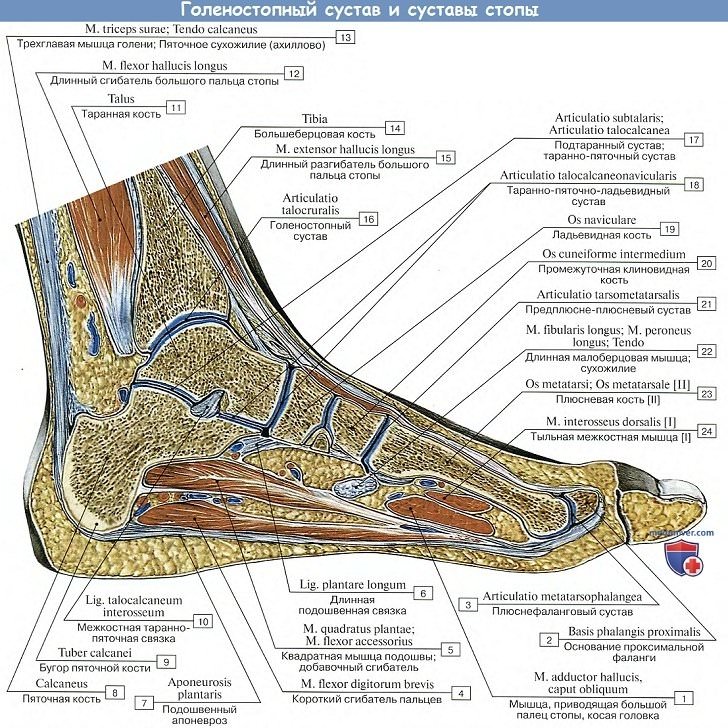
1. Голеностопный сустав, art. talocruralis,
образуется суставными поверхностями нижних концов обеих берцовых костей, которые охватывают блок, trochlea, таранной кости наподобие вилки, причем к facies articularis superior блока причленяется нижняя суставная поверхность большеберцовой кости, а к боковым поверхностям блока — суставные поверхности лодыжек.
Суставная капсула прикрепляется вдоль хрящевого края суставных поверхностей, спереди захватывает часть шейки таранной кости. Вспомогательные связки расположены по бокам сустава и идут от лодыжек к соседним костям tarsus.
Медиальная, lig. mediale (deltoideum), имеет вид пластинки, напоминающей греческую букву дельту, идет от медиальной лодыжки и расходится книзу веером к трем костям — таранной, пяточной и ладьевидной; латеральная состоит из трех пучков, идущих от латеральной лодыжки в трех разных направлениях: вперед — lig. talofibulare anterius, вниз — lig. calcaneofibulare и назад — lig. tabofibulare posterius.
По характеру своею строения голеностопный сустав представляет блоковидное сочленение. Движения происходят вокруг фронтальной оси, проходящей через блок таранной кости, причем стопа то поднимается кверху своим носком (разгибание), то опускается книзу (сгибание).
Амплитуда этих движений равняется 63 — 66°. При сгибании возможны также очень небольшие боковые движения, так как в этом положении более узкий задний участок блока таранной кости не так крепко охватывается вилкой костей голени. Наоборот, при разгибании эти движения совершенно невозможны вследствие того, что блок плотно ущемляется в вилке лодыжек.
Видео анатомия голеностопного сустава и соединения костей голени
Суставы стопы
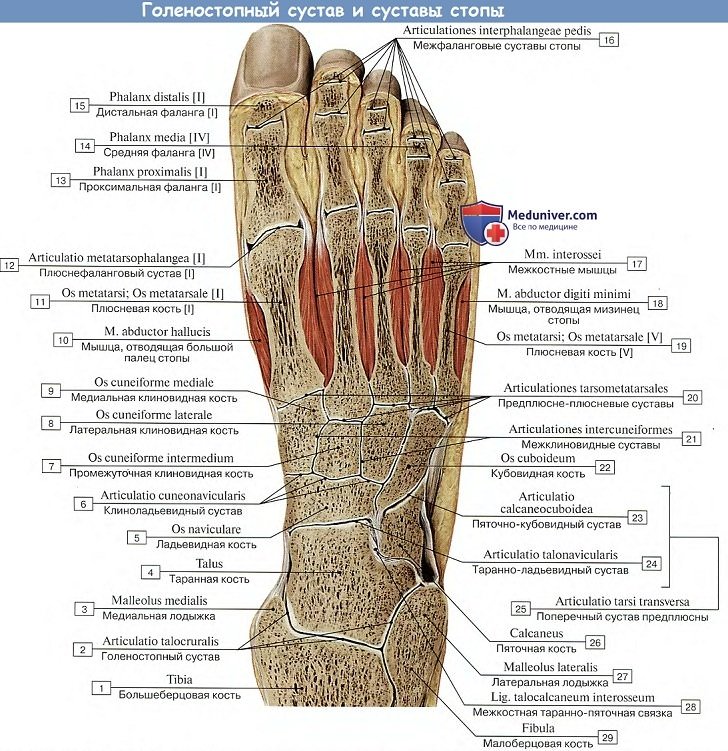
2. В сочленениях между костями предплюсны, articulationes intertarseae, различают 4 сустава:
А. Подтаранный сустав, art. subtalaris, образован задними суставными поверхностями таранной и пяточной костей, представляющими в общем отрезки цилиндрической поверхности.
Б. Таранно-пяточно-ладьевидный сустав, art. talocalcaneonavicular, лежит кпереди от подтаранного и составляется из почти шаровидной головки таранной кости, соответствующей ей суставной впадины, образованной ладьевидной костью, суставной фасеткой на sustentaculum tali пяточной кости и lig. calcaneonaviculare plantare, заполняющей промежуток между sustentaculum и задним краем os naviculare и содержащей в своей толще слой волокнистого хряща, fibrocartilago navicularis.
Суставная капсула с тыльной стороны укреплена lig. talonaviculare и с подошвенной стороны lig. canacaneonaviculare plantare.
Между обоими названными суставами проходит костный канал — sinus tarsi, в котором залегает крепкая связка, lig. talocalcaneum interosseum, протягивающаяся между таранной и пяточной костями.
В. Пяточно-кубовидный сустав, art. calcaneocuboidea, образован обращенными навстречу друг другу суставными поверхностями пяточной и кубовидной костей. Он принимает участие в движениях подтаранного и таранно-пяточно-ладьевидного сочленений, увеличивая их объем. Art. calcaneocuboidea вместе с соседним с ним art. talonavicular описывается также под общим именем поперечного сустава предплюсны, art. tarsi transversa.
Кроме связок, укрепляющих art. calcaneocuboidea и art. talonavicularis в отдельности, поперечный сустав имеет еще общую обоим сочленениям связку, весьма важную по своему практическому значению. Это lig. bifurcatum — связка, которая задним своим концом берет начало на верхнем краю пяточной кости и затем разделяется на две части, из которых одна, lig. calcaneonaviculare, прикрепляется к заднелатеральному краю ладьевидной кости, а другая, lig. calcaneocuboideum, прирастает к тыльной поверхности кубовидной кости. Эта короткая, но крепкая связка является «ключом» поперечного сустава, так как только путем ее перерезки можно достигнуть широкого расхождения суставных поверхностей при операции вычленения стопы в названном суставе.
Г. Клиноладьевидный сустав, art. cuneonavicular, образован путем сочленения задних суставных площадок клиновидных костей с тремя фасетками дистальной суставной поверхности ладьевидной кости.
Что касается движений в artt. intertarseae, то здесь прежде всего происходит вращение пяточной кости вместе с ладьевидной и передним концом стопы вокруг сагиттальной оси с объемом движений в 55° (ось эта идет косо, вступая на тыльной стороне в головку таранной кости и выходя со стороны подошвы на боковой поверхности calcaneus).
При вращении стопы внутрь (пронация) приподнимается ее латеральный край, а тыл стопы обращается в медиальную сторону; наоборот, при вращении кнаружи (супинация) приподнимается медиальный край с обращением тыла стопы в латеральную сторону. Кроме того, здесь возможно приведение и отведение вокруг вертикальной оси, когда кончик стопы отклоняется от средней линии медиально и латерально.
Наконец, может быть еще разгибание и сгибание вокруг фронтальной оси. Движения вокруг трех осей совершаются и в art. talocalcaneonavicularis, являющемся сложным шаровидным суставом. Все эти движения невелики и обычно комбинируются вместе, так что одновременно с супинацией происходит приведение передней части стопы и небольшое сгибание, или же наоборот: пронация сопровождается отведением и разгибанием.
В целом же голеностопный сустав в сочетании с artt. intertarseae дает возможность большой свободы движений стопы по типу многоосного сустава.
3. Предплюсне-плюсневые суставы, artt. tarsometatarseae, соединяют кости второго ряда предплюсны с плюсневыми костями. Artt. tarsometatarseae — типичные тугие суставы, незначительная подвижность в которых служит для придания эластичности своду стопы. Отдельные суставные капсулы имеют сочленения I плюсневой кости и медиальной клиновидной, сочленения II и III плюсневых костей — с кубовидной. Предплюсне-плюсневые суставы подкрепляются посредством тыльных, подошвенных и межкостных связок, ligg. tarsometatarsea dorsalia, plantaria et cuneometatarsea interossea.
Межплюсневые суставы, artt. intermetatarseae, образуются обращенными друг к другу поверхностями плюсневых костей; их суставные щели часто сообщаются с полостью artt. tarsometatarseae. Суставы укреплены поперечно идущими ligg. metatarsea dorsalia, plantaria et interossea.
4. Сочленения костей пальцев:
А. Плюснефаланговые сочленения, artt. metatarsophalangeae, между головками плюсневых костей и основаниями проксимальных фаланг, по характеру устройства и связочному аппарату похожи на аналогичные сочленения кисти. Движения в суставах в общем такие же, как и на кисти в соответствующих сочленениях, но ограничены. Если не считать легкого отведения пальцев в сторону и обратного движения (приведение), то существует только разгибание и сгибание всех пальцев, причем разгибание совершается в больших размерах, чем сгибание, в противоположность тому, что мы имеем на кисти.
Б. Межфаланговые сочленения, artt. interphalangeae pedis, не отличаются по своему устройству от подобных же сочленений на руке. Нужно заметить, что часто дистальная и средняя фаланги на V пальце бывают сращены между собой костно.
Суставы стопы васкуляризуются из ветвей arcus plantaris и r. plantaris profundus a. dorsalis pedis. Венозный отток происходит в глубокие вены нижней конечности — vv. tibiales anterior et posterior, v. peronea.
Отток лимфы осуществляется по глубоким лимфатическим сосудам в nodi lymphatici poplitei. Иннервация капсул суставов обеспечивается ветвями nn. plantares medialis et lateralis u nn. peronei superficialis et profundus.
Учебное видео по анатомии суставов стопы
Редактор: Искандер Милевски. Дата последнего обновления публикации: 23.07.2021
Связки голеностопа
Анатомия
Введение.
Понимание анатомического устройства связочного аппарата голеностопного сустава критично для правильной диагностики и лечения. Повреждение связочного аппарата голеностопного сустава одна из самых частых травматических причин обращения к врачу. Хроническая боль в области голеностопа наиболее часто является следствием несостоятельности какой либо из связок.
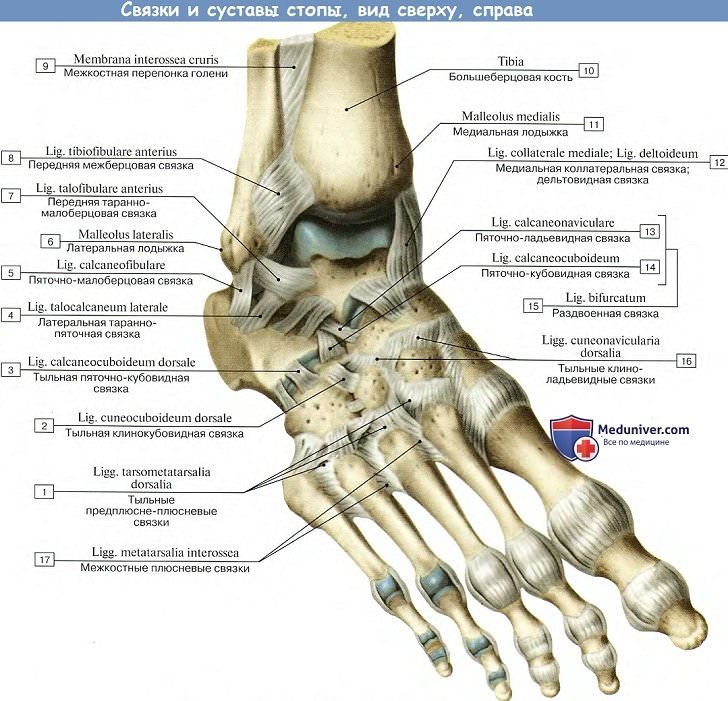
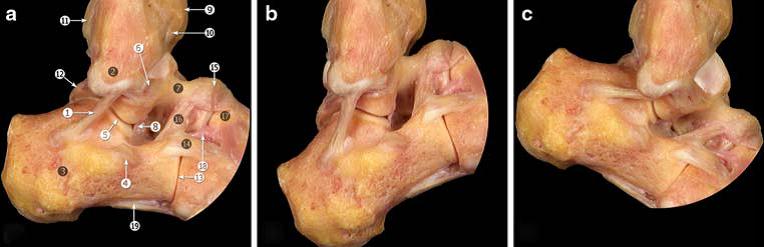
Связки голеностопа могут быть разделены на 3 основные группы: латеральная (наружная) группа, дельтовидная связка (внутренняя группа), группа связок межберцового соединения.
Наружная группа связок голеностопного сустава.
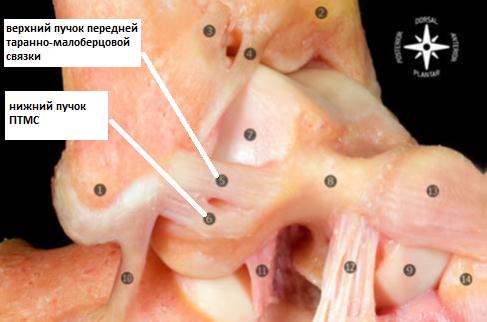
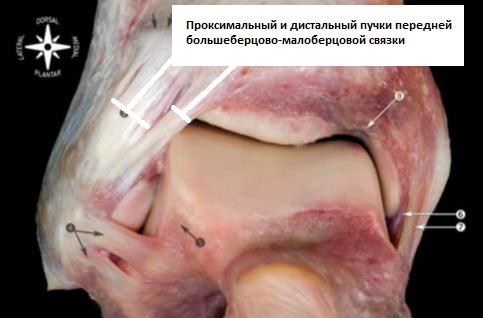
Передняя таранно-малоберцовая связка.
Является наиболее часто повреждаемой связкой голеностопного сустава. Играет важную роль в ограничении переднего смещения таранной кости и подошвенного сгибания стопы. Связка располагается в непосредственной близости от суставной капсулы и часто представлена двумя пучками. Пучки разделяются сосудистыми ветвями от малоберцовой артерии.
Передняя таранно-малоберцовая связка берёт начало от переднего края малоберцовой кости в 10 мм от её вершины. В нейтральном положении стопы она направлена строго горизонтально и прикрепляется к телу таранной кости в его проксимальной части сразу на границе с суставной поверхностью. Ширина прикрепления к таранной кости 6-10 мм.
При подошвенном сгибании стопы нагруженным оказывается верхний пучок сухожилия, при тыльном сгибании наоборот – только нижний пучок.
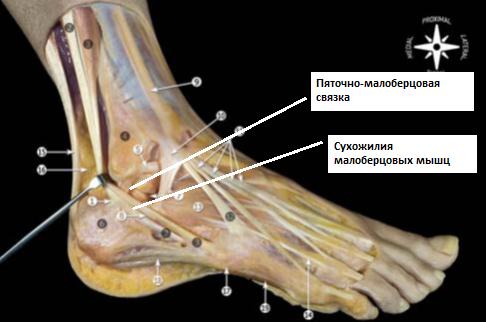
Пяточно-малоберцовая связка.
Берёт своё начало непосредственно ниже передней таранно-малоберцовой связки. Часто обнаруживаются связывающие эти связки волокна. В нейтральном положении стопы идёт книзу и слегка кзади, направляясь к своему месту прикрепления на наружной поверхности пяточной кости. Связка имеет круглое сечение, в диаметре 6-8 мм, протяжённость 20 мм. При этом практически на всём своём протяжении пяточно-малоберцовая связка оказывается покрыта сухожилиями малоберцовых мышц.
Пяточно-малоберцовая связка отделена от суставной капсулы, но имеет задняя стенка синовиального влагалища малоберцовых мышц покрывает её практически на всём её протяжении.
В 1\3 случаев пяточно-малоберцовая связка оказывается соединена с таранно-пяточной связкой. Изолированные разрывы пяточно-малоберцовой связки встречаются крайне редко. Наиболее часто происходит одновременное повреждение передней таранно-малоберцовой и пяточно-малоберцовой связок.
Пяточно-малоберцовая связка остаётся в напряжении и при тыльном и при подошвенном сгибании стопы, она расслабляется в положении вальгуса стопы и наиболее сильно напряжена в положении варуса стопы.
Пяточно-малоберцовая связка принимает практически вертикальное положение при тыльном сгибании стопы и горизонтальное при подошвенном сгибании стопы.
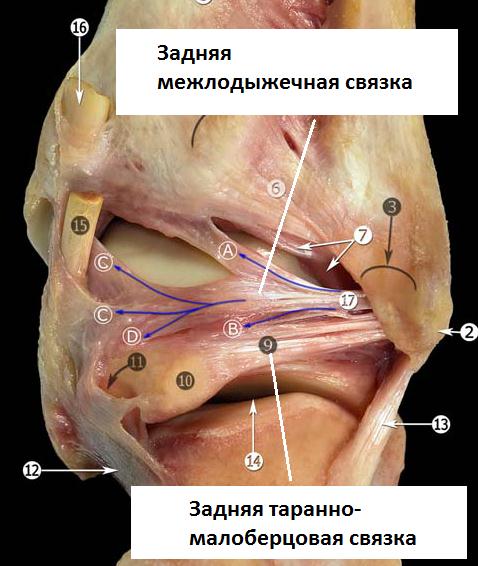
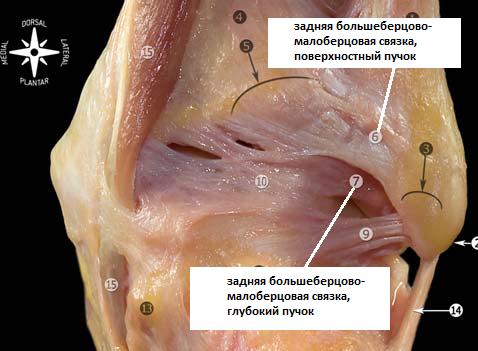
Задняя таранно-малоберцовая связка.
Расположена горизонтально, берёт начало от внутренней поверхности малоберцовой кости и прикрепляется к задне0наружной поверхности таранной кости. В нейтральном положении стопы связка расслаблена, и оказывается напряжённой при тыльном сгибании стопы.
Благодаря своему многопучковому стороению задняя таранно-малоберцовая связка прикрепляется к широкому основанию по всей задне-наружной поверхности таранной кости, к наружному отростку таранной кости, и к треугольной кости.
В непосредственной близости располагается задняя межлодыжечная (интермаллеолярная) связка. Представляя из себя тонкую соединительно-тканную пластинку, задняя межлодыжечная связка имеет разнообразное анатомическое строение, представлена несколькими разно-направленными пучками. Также как и задняя таранно-малоберцовая связка она может быть повреждена при форсированном тыльном сгибании стопы.
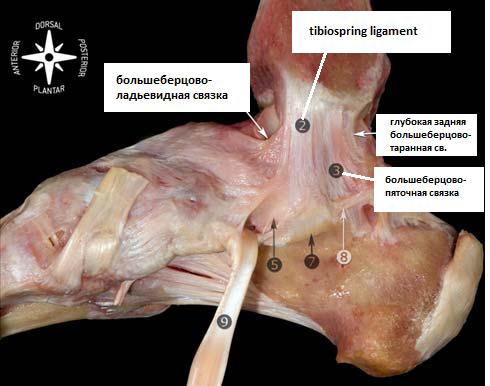
Дельтовидная связка.
Большинство авторов подразделяют медиальные коллатеральные связки на два слоя – поврехностный и глубокий. Milner и Soams выделяют следующие основные пучки дельтовидной связки: Поверхностный слой – tibiospring, tibionavicular, глубокий слой – глубокая задняя большеберцово-таранная связка. А также 3 дополнительных пучка: поверхностные – поверхностная большеберцово-таранная св., большеберцово-пяточная св., передняя глубокая большеберцово-таранная св. В ряде ситуаций удаётся выделить все шесть основных пучков, но их расположение сильно варьирует в пределах анатомической нормы, а часть пучков может вообще отсутствовать в отдельных случаях. Поэтому данная классификация условна и представляет скорее научный чем клинический интерес.
Группа связок межберцового соединения.
Передне-нижней большеберцово-малоберцовой связки. Она соединяет передне-наружный бугорок большеберцовой кости (бугорок Chaput’s) и передний бугорок малоберцовой кости (бугорок Wagstaffe’s). Задне-нижняя большеберцово-малоберцовая связка соединяет задний бугорок большеберцовой кости (бугорок Volkmann’s) и заднюю поверхность наружной лодыжки. Она является наиболее мощным компонентом межберцового синдесмоза.
Помимо этих, расположенных кпереди и кзади от берцовых костей структур, непосредственно между ними находятся: поперечная большеберцово-малоберцовая связка, межкостная мембрана, межкостная связка и нижняя поперечная связка.
Межкостная большеберцово-малоберцовая связка представляет собой множественные короткие жёсткие волокна, являющиеся по сути продолжением межкостной мембраны. Её роль в стабилизации синдесмоза расценивается авторами анатомических исследований по разному. Некоторые придают её первостепенное значение, другие считают, что она не несёт важной роли.
Понимание строения связочного аппарата голеностопного сустава является основополагающим в диагностике и лечении травм данной области. Оценка механизма травмы позволяет предположить возможное развитие последующей нестабильности или формирование импиджмент-синдрома. Оперативное лечение данной патологии невозможно без чёткого знания топографической анатомии основных связочных структур.
При подготовке статьи использованы материалы Pau Golano, anatomy of the ankle ligaments, 2010.
Никифоров Дмитрий
Александрович
Врач травматолог-ортопед
Голеностоп: травмы, лечение, ортопедия
Голеностопный сустав играет важную роль в статико-динамическом равновесии человека, концентрируя на себе всю тяжесть опоры тела.
Голеностоп — это подвижное соединение трех костей: большеберцовой, малоберцовой и таранной. Этот сложный по строению сустав принимает на себя значительную нагрузку, поэтому боли и травмы, связанные с голеностопом — частое явление.
Чаще всего проблемы с голеностопом возникают у людей трудоспособного возраста и спортсменов. По данным Международного олимпийского комитета травмы голеностопного сустава составляют пятую часть от всех спортивных повреждений нижней конечности и занимают третье место по частоте встречаемости у спортсменов, наряду с повреждениями плеча и голени.
Повредить голеностоп можно как при занятии спортом, так и просто поскользнувшись на льду, споткнувшись или неудачно оперевшись на ногу. Травмы, вывихи, повторные подвывихи могут привести к формированию хронической нестабильности голеностопного сустава, что существенно снижает качество жизни человека. Травматологи, физиотерапевты и реабилитологи со всего мира уделяют большое внимание проблеме лечения повреждений голеностопного сустава.
Виды травм голеностопного сустава
Голеностопный сустав окружен сложной системой связок и сухожилий. Их функция — стабилизация голеностопного сустава, а также направление движения в нем.
Повредиться связки голеностопа можно при слишком интенсивных нагрузках. Такие травмы часто сопровождают спортсменов (футболистов, баскетболистов), парашютистов (в момент приземления), а также танцоров. В быту повредить голеностоп можно при неудачной постановке стопы, падении или ударе. Растяжения связок лодыжки может возникнуть, например, из-за частого хождения на высоких каблуках. При этом возникает чрезмерная супинация стопы — перенапряжение мышц стопы и голени из-за смещения центра тяжести.
Связки голеностопного сустава имеют низкую эластичностью и во время травмы происходит не растяжение, а различной степени надрывы их волокон, вплоть до полного разрыва.
Диагноз повреждений голеностопного сустава ставят на основании характера и механизма травмы, клинической картины, обязательного рентгеновского снимка.
Три степени повреждения связок:

Растяжение (микроскопические разрывы) связки, вызывающие локальную болезненность и минимальный отек, подвижность сустава при данном типе повреждения нарушена несильно, стабильность сохранена. При этом нагрузка весом тела переносима, а на рентгенограммах нет отклонений от нормы.
Повреждение II степени

Повреждение III степени 
Полный разрыв связок. Пациент неспособен переносить нагрузку; отмечается выраженный отек, вызывающий в первые часы после повреждения контрактуру сустава, грубую нестабильность. Выраженная боль или нарушение функции нервов. На стандартных рентгенограммах выявляется нарушение соотношения таранной кости в суставной вилке.
Реабилитация
Для терапии патологий голеностопа применяется два вида лечения: консервативное и оперативное лечение. Чаще всего используется так называемое консервативное лечение.
Лечение состоит из трех фаз:
Острая фаза (защиты)
В этой фазе наблюдается воспаление, отек и боли. Лечебными мероприятиями являются: контроль отека, воспаления, боли, аппаратная физиотерапия, иммобилизация (гипс, ортез), пассивные движения и массаж (с учетом ограничений для данного вида травмы), статическое напряжение мышц.
Фаза восстановления движения
Воспаления и боль уменьшаются. Для реабилитации проводят: контроль отека, аппаратную физиотерапию, функциональное ортезирование, разработку объема движения, поперечный массаж, переобучение мышц, тренировку баланса и координации, активацию локальных мышц стопы, укрепление и повышение выносливости ключевых мышц.
Функциональную фаза
Воспаления нет, боль присутствует только в конце объема движения. Для завершения лечения проводят: контроль отека после нагрузки, растяжку мышц, функциональное ортезирование при нагрузке, упражнения ЛФК, упражнения.
Виды ортезов для голеностопа
Фиксация голеностопного сустава — обязательная часть восстановительной терапии.
Для поддержки поврежденного сустава в правильном положении используются специальные изделия — ортезы.
Различают ортезы легкой, средней и высокой степени фиксации. Ортезы легкой степени фиксации используются при травме легкой степени, при возврате в спорт после операций, а также с профилактическими целями. Ортезы высокой степени фиксации используют при сочетанной и тяжелой травме, либо после комплексных операций, в том числе шве ахиллова сухожилия. Ортезы средней степени фиксации универсальны, подходят для большинства ситуаций, когда требуется защита капсульно-связочных структур сустава.
Ортезы разделяют по степени фиксации:
Легкая фиксация
Ортезы из специальной эластичной ткани без ребер жесткости или вставок. Подобные бандажи используются при ушибах, растяжениях, вывихах, они же применяются в спорте для снижения нагрузки на сустав. Эластичный бандаж незаметен под одеждой, не требует замены обуви и допускает круглосуточное ношение, в том числе и детям.
Средняя фиксация
Изделия из эластичного материала с ребрами жесткости. Применяются людьми с хронической нестабильностью голеностопа, при травмах средней степени тяжести и в реабилитационный период после операций.
Помимо стабилизации средней степени, такие ортезы будут имеют массажный и компрессионный (согревающий) эффекты, которые способствуют восстановлению сустава.
Полужесткая фиксация
Эластичное и прочное изделие с ребрами жесткости и дополнительными фиксирующими вставками. Фиксация регулируется в зависимости от индивидуальных параметром и может изменяться в течении реабилитационного периода. Для этого используются шнуровка или застежки типа «велкро». Полужесткие голеностопные ортезы применяются при травмах, выраженной нестабильности голеностопа, вялых параличах стопы и других патологиях.
Жесткая фиксация
Обеспечивает полную иммобилизацию стопы. Для данной степени фиксации используется жесткая основа из медицинского пластика, жесткие вставки, подкладка (в виде сапожка). Основа таких ортезов тщательно продумывается. В конструкции присутствуют выемки, которые помогают подогнать ортез под пользователя и создают дополнительный воздухообмен.
Подкладки изготавливаются из мягких материалов с хорошей воздухопроницаемостью, чтобы пользователю было комфортно даже при длительной носке ортеза. Чехлы делают съемными — легко надевать и удобно чистить.
Благодаря наличию шарнира можно установить угол сгибания-разгибания в голеностопном суставе в выделенном диапазоне. Резиновое покрытие подошвы обеспечит устойчивость и защиту от скольжения.