кк меньше 30 мл в минуту что это значит
Проба Реберга (клиренс эндогенного креатинина)
Определение клиренса эндогенного креатинина – исследование, применяемое для оценки уровня клубочковой фильтрации.
Скорость клубочковой фильтрации, СКФ.
Синонимы английские
Test of renal function, creatinine clearance test, Rehberg test.
Кинетический метод (метод Яффе).
Мкмоль/л (микромоль на литр), ммоль/сут. (миллимоль в сутки), мл (миллилитр), мл/мин. (миллилитр в минуту), % (проценты).
Какой биоматериал можно использовать для исследования?
Венозную кровь, суточную мочу.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Вся кровь человека сотни раз в день проходит через почки. Они пропускают жидкую часть крови через крохотные фильтры (нефроны), затем большая часть жидкости реабсорбируется обратно в кровь. Жидкие отходы, которые не реабсорбируются почками, удаляются из организма с мочой.
Креатинин (от греческого kreas – «плоть») – продукт распада креатинфосфата в мышечной ткани. Количество его в организме достаточно постоянно и зависит от мышечной массы человека. По химической структуре он является циклическим производным креатина.
Креатинин фильтруется из крови почками, и небольшое его количество активно выделяется с мочой. Канальцевая реабсорбция креатинина минимальна. Если фильтрующая способность почек недостаточна, то уровень креатинина в крови увеличивается. Зная уровни креатинина в моче и крови, можно вычислить клиренс креатинина, который отражает уровень клубочковой фильтрации. Клиренс креатинина (от англ. clearance – «очищение», т. е. очищение от креатинина, его выведение) – количество крови, которое почки могут очистить от креатинина за одну минуту. У здорового молодого человека он составляет около 125 мл в минуту, это значит, что его почки каждую минуту очищают от креатинина 125 мл крови.
Уровень клубочковой фильтрации – сумма уровней фильтрации во всех функционирующих нефронах. Этот показатель позволяет определить количество этих нефронов в почках. Он имеет важное клиническое значение, поскольку является основной характеристикой функции почек.
В случаях тяжелого нарушения функции почек клиренс креатинина повышается, поскольку при активной секреции креатинина выделяется его более крупная фракция.
Кетоновые кислоты, циметидин и триметоприм ограничивают канальцевую секрецию креатинина и снижают точность определения клубочковой фильтрации, особенно при тяжелой почечной недостаточности.
Клиренс креатинина можно определить двумя способами: измерением количества креатинина в крови человека и суточной моче. На практике чаще применяется анализ крови, поскольку это исследование удобнее для пациента.
Если у пациента низкий уровень клубочковой фильтрации, то лечащий врач разработает программу дополнительного обследования для выяснения причины этого патологического состояния. Основными причинами хронических болезней почек являются артериальная гипертония и сахарный диабет. Если они не выявлены, то необходимо дальнейшее обследование для выяснения причины заболевания почек.
Систематическое определение клиренса креатинина позволяет доктору следить за изменением функции почек пациента в динамике и корректировать медикаментозную терапию в зависимости от полученных данных.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Причины пониженного клиренса креатинина:
Причины повышенного клиренса креатинина:
Что может влиять на результат?
Кто назначает исследование?
Врач общей практики, терапевт, нефролог, уролог.
Литература
Подписка на новости
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed
Как оценить почечную функцию в клинической практике?
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Точное измерение экскреторной функции почек крайне важно как в клинической практике, так и в исследовательских работах. Введение рутинного измерения скорости клубочковой фильтрации (СКФ) и новой дефиниции «хронические заболевания почек» возобновили интерес к методам измерения почечной функции. Кроме того, некоторые страны делают попытки скринирования всего населения на выявление заболеваний почек с целью снижения связанного с этими заболеваниями кардиоваскулярного риска. Точное измерение методологически сложно, поэтому более часто в клинической практике используются косвенные показатели, такие как уровень креатинина в плазме крови и специальные формулы (основанные на возрасте пациента, половой принадлежности и уровне сывороточного креатинина). В данной статье описываются рутинные и более специфичые методы оценки почечной функции и обсуждается СКФ.
Почки выполняют несколько связанных между собой функций (табл. 1), которые зависят от СКФ, интегративного показателя функции почек. СКФ определяется, как объем плазмы, очищенный от идеального вещества за единицу времени (обычно выражается в мл/мин.). «Идеальное вещество» – то, которое свободно фильтруется через клубочки и не секретируется, не реабсорбируется почечными канальцами.
Креатинин
Креатинин – эндогенное вещество, максимально близкое к идеальному для измерения СКФ [w1]. Креатинин плазмы крови является продуктом метаболизма креатинина и фосфокреатинина в скелетной мускулатуре (хотя незначительный вклад в его продукцию может вносить и потребление в пищу мяса) [w2,w3].
У пациентов со стабильной почечной функцией содержание креатинина в плазме крови обычно постоянно, варьирует в течение суток не более чем на 8% [w4,w5].
Креатинин свободно фильтруется в клубочках, не реабсорбируется, но (до 15%) активно секретируется почечными канальцами [w6]. При выраженной почечной недостаточности увеличивается экскреция креатинина через гастроинтестинальный тракт [w7].
Клиренс креатинина
Определение клиренса креатинина (КК) с использованием содержания креатинина в плазме крови и анализа собранной за определенный промежуток времени мочи, дает предположение о СКФ:
Клиренс креатинина = (креатинин мочи х объем)/ креатинин плазмы крови
Из–за секреции креатинина почечными канальцами при оценке СКФ по КК зачастую значение СКФ превышает истинное. Это систематичная ошибка при определении стабильных величин, однако до развития выраженной почечной недостаточности (ПН) КК остается адекватным методом оценки почечной функции пациентов. Главная проблема при измерении КК – это необходимость сбора мочи более 24 часов; для пациентов это крайне неудобно, и сбор мочи зачастую производится с погрешностями. Также вариабельность полученного данным методом значения составляет 25% в течение суток [w8]. Поэтому определение КК все реже используется в клинической практике.
Мочевина
Мочевина плазмы крови – менее надежный показатель СКФ, чем креатинин, поскольку ее содержание чаще меняется по причинам, не связанным с СКФ. Диета с высоким содержанием белка, повреждение тканей, обильное кровотечение из гастроинтестинального тракта, лечение кортикостероидами могут привести к увеличению мочевины плазмы крови, в то время как диета с низким содержанием белка и заболевания печени могут привести к ее снижению. Также 40–50% профильтрованной мочевины может реабсорбироваться канальцами, хотя при выраженной почечной недостаточности этот процент меньше [w9].
Содержание мочевины
и клиренс креатинина
При выраженной почечной недостаточности содержание мочевины и КК могут дать более точную информацию о СКФ, чем один КК, поскольку процессы реабсорбции мочевины и секреции креатинина взаимно уравновешивают друг друга [w10]. Этот метод рекомендуется для оценки резидуальной функции почек [w11] у пациентов, находящихся на диализе.
Клиренс инулина
В связи с отсутствием идеальной эндогенной субстанции для измерения СКФ требуется введение экзогенного агента, такого как инулин. Инулин, полимер фруктозы (5200 дальтон), обнаружен в Иерусалимских артишоках, георгинах и цикории и впервые был использован для измерения СКФ в 1951 г. [w12]. Его применение ограничено в связи с дороговизной очищенного инулина и трудностью его измерения, а определени СКФ этим методом требует больших временных затрат как для пациента, так и для врача. Болюсное введение и инфузия инулина выполняются до достижения устойчивой плазменной концентрации, вслед за этим (через несколько часов) выполняются общие анализы крови и мочи для определения содержания инулина. Данный метод (в настоящее время часто используется полифруктозан – Inutest: Fresenius, Австрия) используется только в исследовательских работах, когда необходима очень точная оценка почечной функции.
Радиоизотопные методы
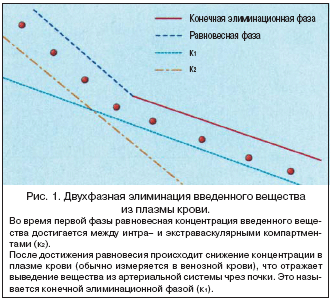
С конца 1960–х гг. стали применяться радионуклеиды и был создан альтернативный метод оценки СКФ, позволяющий исключить некоторые практические недостатки определения КК. Использование радионуклеидов тесно коррелирует с клиренсом инулина [1–4] Обычно прием радионуклеидов производится однократно и СКФ вычисляется по скорости их выведения из плазмы крови, что устраняет необходимость проведения анализов мочи. Выведение вещества происходит в 2 фазы (рис. 1).
Для вычисления СКФ используется компьютерное оборудование на основе данных двух фаз (двойной пул) или терминальной элиминационной фазы (единичный пул). Метод единичного пула имеет то преимущество, что требуется меньшее количество образцов плазмы крови.
Недостаток радиоизотопного метода состоит в необходимости специальных условий хранения, обработки и использования радиоактивного материала. Также он дорог и не может использоваться во время беременности.
Важно отметить, что фаза конечной элиминации значительно удлинена при выраженной почечной недостаточности. У пациентов с почечной недостаточностью средней степени тяжести (СКФ 30–59 мл/мин.) образцы плазмы крови собираются до 5 часов после введения вещества, в то время как у пациентов с выраженной почечной недостаточностью сбор требуется вплоть до 24 часа после введения [5].
Радиоконтрастные агенты
Радиоконтрастные агенты были доступны с 1960–х гг., но трудности химического анализа и неприемлемое количество свободного йода в препарате ограничивало их применение [w13]. Эти проблемы решены, и сегодня радиоконтрастные агенты обладают рядом преимуществ перед радиоизотопами без беспокойства о радиоактивных свойствах. Агенты, используемые в последнее время: йофаламат (Conray; Mallinckrodt, St Louis, MO), сиатризоат меглумина (Hypaque; Amersham Health, NJ) и йохексол (Omnipaque; Amersham Health, NJ). Йохексол – препарат выбора, поскольку он быстр в использовании и результаты сопоставимы с клиренсом инулина [6,7].
Цистатин С
В последнее время возрос интерес к цистатину С, как эндогенному маркеру СКФ. Цистатин С – член цистатинового «суперсемейства» цистеин–протеазных ингибиторов. Он свободно фильтруется через клубочки. Его применение, однако, ограничено более высокой вариабельностью сывороточного уровня, по сравнению с креатинином (75% против 7%) [8]. Также его содержание в плазме крови повышается при опухолях, [w14,w15] ВИЧ–инфекции [w16] и лечении глюкокортикоидами [w17]. В настоящее время у цистатина С нет установленной роли, но он может использоваться для раннего выявления пациентов с почечной недостаточностью в рамках скринирующей программы [w18].
Специальные формулы
Чтобы избежать практических трудностей для измерения КК, существует несколько специальных формул. Наиболее часто используется уравнение Cockcroft и Goult и формулы, основанные на модификации диеты, использованной в исследовании заболеваний почек (рис. 2). В связи с ограниченной возможностью выявления почечной недостаточности по сывороточному креатинину возросла роль формул, в особенности формул MDRD (модификация диеты при заболеваниях почек) [9].
Уравнение Cockcroft и Goult
Уравнение Cockcroft и Goult, которое оценивает КК по уровню сывороточного креатинина, возрасту, полу и весу, было одним из первых [10] и все еще широко используется в клинической практике. Оно основано на экскреции креатинина у мужчины с нормальной функцией почек (с коррекцией для женщин, основанной на данных 3 других исследований [w19,w21]): однако имеется тенденция к оценке почечной функции как более низкой, особенно и ожирении или водной перегрузке (подобно тому, как увеличение веса не свидетельствует об увеличении мышечной массы).
Позже Левей и др. вывели формулу, основанную на данных исследований среди пациентов с выраженной почечной недостаточностью в исследованиях по коррекции диеты при заболеваниях почек [11–14]. Это относится к «6–вариабельной MDRD» или «6–v MDRD» формуле [15]. Эта формула дает оценку СКФ в миллилитрах в минуту по отношению к площади поверхности тела 1,73 м2 и основана на возрасте, поле, расе пациента и уровне мочевины, креатинина и альбумина в плазме крови. Отсутствие веса в формуле позволяет избежать ошибки при водной перегрузке и ожирении.
В 2000 г. формула модификации диеты при заболеваниях почек была упрощена (стали использоваться только возраст пациента, пол, раса и уровень креатинина в плазме крови) [16]. Эта формула получила название «4–вариабельной MDRD» или «4–v MDRD» формула.
Преимущество этих формул состоит в том, что разные лаборатории используют разные методы определения креатинина. Некоторые тесты более чувствительны, чем другие, к некреатининовым хромогенам, которые ложно повышают значения креатинина. Эта ошибка усугубляется при использовании формул, особенно у пациентов с более высоким уровнем почечной функции [17,18]. Для получения результатов, максимально близких к полученным в исследовании по коррекции диеты при заболеваниях почек, все значения сывороточного креатинина в идеале должны быть определены с использованием оригинальных методов клинической лаборатории Cleveland [17,18]. Это создает проблему для поставщиков аналитических систем и практически невыполнимо. Однако некоторые различия методов исследования могут быть скорректированы, и в Содиненном Королевстве (СК) существуют планы по адаптации факторов коррекции. С использованием корректирующих факторов получается немного модифицированная формула 4–v MDRD [19].
Поскольку эти формулы выведены для пациентов с выраженной почечной недостаточностью, правомерен вопрос об их применении для пациентов с нормальной или почти нормальной СКФ. Рекомендовано не использовать данные формулы при уровне СКФ более 60 мл/мин/1,73 м2. Необходимо отметить, что эти формулы не применимы в определенных клинических ситуациях (таких как острая почечная недостаточность, беременность, тяжелое истощение, заболевания скелетной мускулатуры, параплегия и квадриплегия), у детей или при быстром изменении почечной функции.
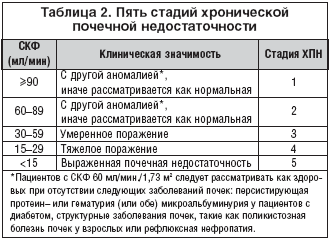
По литературным данным, около 5% взрослой популяции СК имеют хроническое заболевание почек 3 (СКФ 30–59 мл/мин.), 4 (15–29 мл/мин.), или 5 стадии (менее 15 мл/мин.). У этих людей значительно увеличен риск кардиоваскулярной заболеваемости и смертности, и их выявление позволяет по возможности более рано принимать меры для сокращения кардиоваскулярного риска и снижения скорости прогрессирования почечной недостаточности. В таблице 2 перечислены 5 стадий хронической почечной недостаточности.
Нефрологическая Ассоциация СК среди ассоциаций других стран, включая Канаду и Австралию, разработала рекомендации для направленного скринирования населения на выявление сниженной почечной функции на уровне поликлиник, используя CКФ. Эти рекомендации описывают, как лечить большинство пациентов в условиях поликлиники и какие пациенты должны быть направлены к нефрологу.
Заключение
Безусловно, в клинической практике наиболее широко используются специальные формулы, основывающиеся на уровне креатинина плазмы крови. Одна из них, модифицированная 4–v MDRD формула расчета СКФ [19], в настоящее время используется для определения CКФ лабораториями и стала стандартным методом выявления и мониторинга пациентов со сниженной почечной функцией в ОК и в других странах. Выявление и надлежащее лечение пациентов с хроническими заболеваниями почек сокращает кардиоваскулярный риск и замедляет ухудшение функции почек у этих пациентов.
Реферат подготовлен Э.Р. Великовой по материалам статьи Jamie Traynor, Robert Mactier, Colin G Geddes, Jonathan G Fox «How to measure renal function
in clinical practice».
BMJ, No.7571 October 7, 2006, pp733–737.
Список литературы w1–w21 Вы можете найти на сайте bmj.com
Калькуляторы для врачей
Калькулятор расчёта скорости клубочковой фильтрации
Хроническая болезнь почек
По данным крупных популяционных регистров, распространённость хронической болезни почек (ХБП) составляет не менее 10%, достигая 20% и более у отдельных категорий лиц (пожилые, сахарный диабет 2 типа). Для сравнения: хроническая сердечная недостаточность встречается у 1% населения, бронхиальная астма у 5% взрослого населения, сахарный диабет — у 4-10%, артериальная гипертензия — у 20-25%.
До недавнего времени общепринятая классификация хронической недостаточности почек (ХПН) отсутствовала. Например, в России использовались классификации Ратнера (уровень креатинина), Тареева (величина СКФ), урологов Рябова и Кучинского (комплексная). Но современный мир требует унификации подходов к диагностике, лечению и профилактике болезней; чтобы врач, независимо от его места работы и жительства, мог понимать своих коллег.
В настоящее время общее признание получила концепция хронической болезни почек (ХБП, CKD – chronic kidney disease), предложенная американскими нефрологами (K/DOQI, 2002).
Определение, критерии, классификация
Хроническая болезнь почек определяется как повреждение почек или снижение их функции в течение трёх месяцев или более независимо от диагноза.
Современные критерии ХБП (K/DOQI, 2006)
Повреждение почек в течение 3 месяцев и более, определяемое как структурные или функциональные нарушения (по данным лабораторно-инструментальным методам исследования) с наличием или без снижения СКФ или
Скорость клубочковой фильтрации (СКФ) =3 мес. с наличием или без снижения скорости клубочковой фильтрации (СКФ), проявляющееся одним из признаков:
2. СКФ=3 мес с наличием или без признаков повреждения почек. Маркеры повреждения почек
Этиология
Диагностика 1. Оценка функции почек:
2. Биопсия почки. 3. Калий, натрий. 4. При СКФКлассификация хронической болезни почек (K/DOQI, 2002; RNA, 2011)
| Стадии | Описание | СКФ (мл/мин/1,73 м2) | МКБ-10 |
| 1* | повреждение почек с N или повышенной СКФ | >=90 | N18.1 |
| 2* | повреждение почек с легким снижением СКФ | 60-89 | N18.2 |
| 3а | умеренное снижение СКФ | 45-59 | N18.3 |
| 3б | существенное снижение СКФ | 30-44 | N18.3 |
| 4 | тяжелое снижение СКФ | 15-29 | N18.4 |
| 5 | почечная недостаточность | N18.5 |
* – при отсутствии признаков повреждения почек стадии 1-2 не устанавливаются. Формулировка диагноза
| Диагноз | МКБ |
| Основной Ds: Хронический гломерулонефрит, мочевой синдром, ХБП 2 стадия. | N03.9 |
| Основной Ds: Сахарный диабет 2 типа, тяжелое течение, декомпенсация. Осложнение: Диабетическая нефропатия, ХБП 3б стадия (36 мл/мин/1.73 м2 по CKD-EPI, 13.05.11). | Е11.2 |
| Основной Ds: Гипертоническая болезнь III стадия, риск 4. Осложнение: ХСН I ФК, 1 стадия. Снижение СКФ (64 мл/мин/1.73 м2 по CKD-EPI, 25.04.10). | I13 |
| Основной Ds: Хроническая болезнь почек, неуточненная, 4 стадия. | N18.9 |
| Основной Ds: Поликистоз почек, ХБП 1 стадия. | Q61.2 |
Лечение по стадиям
| Стадии | План действий |
| 1-2 | Коррекция сердечно-сосудистых факторов риска (гипертензия, дислипидемия, курение, ожирение, гипергликемия, низкая физическая активность) |
| 3 | СКФ каждые 3 мес, ИАПФ или БРА2, избегать нефротоксичных препаратов, коррекция дозы медикаментов |
| 4 | Консультация нефролога, подготовка к диализу или трансплантации |
| 5 | Диализ или трансплантация |
Схема ведения ХБП (K/DOQI, 2002, 2006; CSN, 2006; UKRA, 2012, с изменениями) Лечение почечной недостаточности Диета: снижение белка до 0,8 г/кг (СКФ 15-29 мл/мин/1,73 м2) – 0,6 г/кг (СКФЗамедление прогрессирования: отказ от курения, контроль гипертензии, ингибиторы ангиотензинпревращающего фермента или блокаторы рецепторов ангиотензина 2, контроль гликемии. Синдромально лечение: гипертензии, электролитных расстройств, гиперпаратиреоза, анемии, дислипидемии. Отказ от нефротоксичных препаратов: аминогликозиды, ванкомицин, препараты золота, циклоспорин, нестероидные противовоспалительные препараты. Заместительное лечение: гемодиализ (традиционный, амбулаторный /домашний/), перитонеальный диализ, трансплантация почки. Лечение синдромальное
ПРИМЕНЕНИЕ АНТИМИКРОБНЫХ ПРЕПАРАТОВ
У ПАЦИЕНТОВ С ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ
Большинство антимикробных препаратов частично или полностью выделяется через почки. Поэтому у пациентов с нарушенной функцией почек режимы их дозирования (дозу и/или интервалы между введениями) необходимо корректировать. В противном случае увеличивается Т1/2 препаратов, причем иногда значительно, что ведет к их кумуляции в организме и повышению риска развития токсических эффектов. Исключение составляют препараты, для которых характерен преимущественно внепочечный путь выведения из организма. Они не кумулируются у пациентов с почечной недостаточностью и, следовательно, могут назначаться им в обычных дозах (табл. 24).
Как известно, одной из основных функциональных характеристик почек является клубочковая фильтрация, которую можно оценивать путём расчета клиренса креатинина. Существуют различные способы определения клиренса креатинина исходя из концентрации креатинина в сыворотке крови и моче. Разработаны специальные формулы, по которым с учетом массы тела, возраста и пола пациента можно рассчитать клиренс креатинина у взрослых пациентов.
Таблица 24. Антимикробные препараты, применяемые при почечной
недостаточности в обычных дозах
| Антибактериальные | |
| Азитромицин Бензатин бензилпенициллин Бензилпенициллин прокаин Джозамицин Доксициклин Клиндамицин Линезолид Метронидазол Мидекамицин Мидекамицина ацетат Оксациллин Орнидазол Пефлоксацин Рифампицин | Рокситромицин Спектиномицин Спирамицин Тинидазол Феноксиметилпенициллин Фузидиевая кислота Фуразолидон Хлорамфеникол Цефаклор Цефоперазон Цефтриаксон Эритромицин |
| Противотуберкулёзные | |
| Пиразинамид | Рифабутин |
| Противогрибковые | |
| Гризеофульвин Итраконазол Кетоконазол | Леворин Нистатин |
| Противопротозойные | |
| Мефлохин Пириметамин | Хинин |
| Противогельминтные | |
| Албендазол Левамизол | Мебендазол Празиквантель |
ДЛЯ МУЖЧИН:
ДЛЯ ЖЕНЩИН:
Данные формулы применимы для взрослых пациентов с любой массой тела (нормальная, сниженная, избыточная), но при ожирении вместо фактической следует использовать долженствующую массу тела. В повседневной клинической практике иногда можно обходиться без расчета клиренса креатинина, используя метод его ориентировочной оценки (табл. 25).
Таблица 25. Ориентировочное определение клиренса креатинина
(По Amsden G.W., Schentag J.J., 2000)
| Концентрация креатинина в сыворотке | Клиренс креатинина, мл/мин | |
|---|---|---|
| мг% | мкмоль/л | |
| 40 | ||
| 2-4 | 177-354 | 20-40 |
| 4-8 | 354-707 | 10-20 |
Для расчета клиренса креатинина у детей используется формула Шварца (Schwarz G.L. и соавт., 1976):
| клиренс креатинина = | длина тела (см) креатинин сыворотки (мкмоль/л) × 0,0113 | × k |
Исходя из степени почечной недостаточности и ее влияния на экскрецию ЛС все антимикробные препараты можно разделить на 3 группы:
I. Препараты, которые применяются в обычной дозе (табл. 24).
II. Препараты, противопоказанные при почечной недостаточности. Они экскретируются с мочой в активной форме и характеризуются особо выраженной кумуляцией при нарушении функции почек (табл. 26).
III. Препараты, режимы дозирования которых изменяются в зависимости от степени почечной недостаточности (табл. 27, 28).
Таблица 26. Антимикробные препараты, противопоказанные
при почечной недостаточности
Сульфаниламиды и ко-тримоксазол *
Таблица 28. Дозы антимикробных препаратов при почечной недостаточности
(По Kampf D., 2000; Gilbert D.N. и соавт., 2000; Bartlett J.B., 2000)
| Препарат | Разовая доза, г | Интервал между введениями, ч (дозы) | |||
|---|---|---|---|---|---|
| Клиренс креатинина, мл/мин | |||||
| > 80 | 80-50 | 50-10 | * | 12 (0,5 г) ** | |
| Цефотаксим | 0,5-2,0 | 8-12 | 8-12 | 12-24 | 24 |
| Цефтазидим | 1,0-2,0 | 8-12 | 8-12 | 12-24 | 24-48 |
| Цефуроксим | 0,75-1,5 | 8 | 8 | 8-12 | 24 (0,75 г) |
| Монобактамы | |||||
| Азтреонам | 1,0-2,0 | 6 | 8-12 | 12-24 | 24 |
| Карбапенемы | |||||
| Имипенем | 0,5-1,0 | 6-8 | 6-8 (0,5 г) | 8-12 (0,5 г) | 12 (0,5 г) |
| Меропенем | 0,5-1,0 | 8 | 8 | 12 | 24 |
| Макролиды | |||||
| Кларитромицин | 0,25-0,5 | 12 | 12 | 12-24 | 24 |
| Линкосамиды | |||||
| Линкомицин, внутрь | 0,5 | 6-8 | 6-8 | 8-12 | 12 (0,25) |
| Линкомицин, парентерально | 0,6-1,2 | 12 | 12 | 12 | 12 (0,2-0,4) |
| Фторхинолоны | |||||
| Левофлоксацин, внутрь | 0,25-0,5 | 24 | 24 | 24 (0,25 г) | 24 (0,125 г) |
| Левофлоксацин, в/в | 0,5 | 24 | 24 | 24 (0,25 г) | 24 (0,125 г) |
| Ломефлоксацин | 0,4 | 24 | 24 | 24 (0,2) | Нет данных |
| Моксифлоксацин | 0,4 | 24 | 24 | 24 *** | Нет данных |
| Норфлоксацин | 0,4 | 12 | 12 | 24 | 24 |
| Офлоксацин | 0,2-0,4 | 12 | 12 | 24 | 24 (0,1-0,2 г) |
| Ципрофлоксацин, внутрь | 0,25-0,75 | 12 | 12 | 12 (0,25 г) | 24 |
| Ципрофлоксацин, в/в | 0,2-0,4 | 12 | 12 | 12 (0,25 г) | 24 |
| Гликопептиды | |||||
| Ванкомицин | 1,0 | 12 | 12 | 24-96 | 4-7 сут |
| Тейкопланин | 0,4 | 24 | 48 | 48 | 72 |
| Сульфаниламиды/триметоприм | |||||
| Ко-тримоксазол **** | 2-5 мг/кг | 6-12 | 18 | 24 | Не применяют |
| Полимиксины | |||||
| Полимиксин В | 1,0-1,5 мг/кг | 12 | 24 | 48-72 | 5 сут |
| Противотуберкулёзные препараты | |||||
| Изониазид | 0,3 | 24 | 24 | 24 (0,15 г) | 24 |
| Капреомицин | 1,0 | 24 | 24 | 24-48 (7,5 мг/кг) | 72 (7,5 мг/кг) |
| Этамбутол | 15-25 мг/кг | 24 | 24 (15 мг/кг) | 24-36 (15 мг/кг) | 48 (15 мг/кг) |
| Этионамид | 0,5-1,0 г/сут (в 1-3 приёма) | Обычная доза | Обычная доза | Обычная доза | 48 (5 мг/кг) |
| Противогрибковые препараты | |||||
| Амфотерицин В | 0,03-0,07 | 24 | 24 | 24 | 24-36 |
| Флуконазол | 0,2-0,4 | 24 | 24 | 24 (0,2 г) | 48 (0,2 г) |
| Флуцитозин | 2,5 | 6 | 6 | 24 | 48 (2,0 г) |
| Противовирусные препараты | |||||
| Ацикловир | 5-10 мг/кг | 8 | 8 | 12 (5-7,5 мг/кг) | 24 (5-7,5 мг/кг) |
| Валацикловир | 1,0 | 8 | 8 | 12-24 | 24 (0,5 г) |
| Ганцикловир | 5 мг/кг | 12 | 12-24 | 24 (3 мг/кг) | 24 (1,5 мг/кг) |
| Занамивир | 0,01 | 12 | 12 | Нет данных | Нет данных |
| Ламивудин | 0,15 | 12 | 12 | 24 (0,1-0,15 г) | 24 (0,025-0,05 г) |
| Озельтамивир | 0,075-0,15 | 12 | 12 | 24 (0,075 г) | Не применяют |
| Римантадин | 0,1 | 12 | 12 | 12 | 24 |
| Фамцикловир | 0,5 | 8 | 8 | 12-48 (0,25-0,5 г) | 48 (0,25 г) |
| Фоскарнет | 60 мг/кг | 8 | 8-12 | 12 (30 мг/кг) | 24 (30 мг/кг) |
| Противопротозойные | |||||
| Атовахон | 0,5-0,75 | 12 | 12 | 12 | Нет данных |
| Дапсон | 0,05-0,1 | 24 | 24 | 24 | Нет данных |
| Пентамидин | 4 мг/кг | 24 | 24 | 24-36 | 48 |
| Хинакрин | 0,1 | 8 | 8 | Нет данных | Нет данных |
| Хлорохин | 0,5 | 12-24 | 12-24 | 12-24 | 12-24 (0,25 г) |
* При клиренсе креатинина 30-15 мл/мин
** При клиренсе креатинина *** Нет данных о применении при клиренсе креатинина **** Ко-тримоксазол дозируется по триметоприму (внутривенное введение)
Адрес этой страницы: http://www.antibiotic.ru/books/mach/mac0701.shtml
Дата последнего изменения: 24.05.2004 19:36